Kanser taraması - Cancer screening
| Kanser taraması | |
|---|---|
 İçin hazırlanan bir kişi meme kanseri tarafından taranıyor mamografi | |
| Amaç | Semptomların başlamasından önce kanserin tespiti (birkaç test / görüntüleme yoluyla) |
Kanser taraması tespit etmeyi amaçlıyor kanser semptomlar ortaya çıkmadan önce.[1] Bu içerebilir kan testleri, idrar testleri, DNA testleri, diğer testler veya tıbbi Görüntüleme.[1][2] Taramanın avantajları açısından kanser önleme erken teşhis ve sonraki tedavi her türlü zarara karşı tartılmalıdır.
Evrensel tarama, toplu tarama veya nüfus taraması olarak da bilinen, genellikle belirli bir yaş grubundaki herkesin taranmasını içerir.[3] Seçici tarama, ailesinde kanser öyküsü olan kişiler gibi, kansere yakalanma riski daha yüksek olduğu bilinen kişileri tanımlar.[3]
Tarama, yanlış pozitif sonuçlara ve ardından invaziv prosedürlere yol açabilir.[4] Tarama, mevcut bir kanserin gözden kaçırıldığı yanlış negatif sonuçlara da yol açabilir. Taramanın faydalarının, tarama prosedürünün risklerinden ve takip eden teşhis testleri ve tedavilerinden daha ağır basıp basmadığı net olmadığında tartışma ortaya çıkar.[5]
Tarama testleri, etkili, güvenli ve kabul edilebilir düşük oranlarda iyi tolere edilmelidir. yanlış pozitif ve yanlış negatif sonuçlar. Kanser bulguları tespit edilirse, tanıya ulaşmak için daha kesin ve invaziv takip testleri yapılır. Kanser taraması kanserin önlenmesine ve daha erken teşhis edilmesine yol açabilir. Erken teşhis, daha yüksek başarılı tedavi oranlarına ve daha uzun ömre yol açabilir. Bununla birlikte, yanlış bir şekilde ölüme kadar geçen süreyi artırıyor gibi görünebilir. kurşun zamanı sapması veya uzunluk zaman sapması.
Tıbbi kullanımlar
Kanser taramasının amacı, tıbbi tedaviye rehberlik edebilecek yararlı sağlık bilgileri sağlamaktır.[6][tıbbi alıntı gerekli ] İyi bir kanser taraması, bir kişinin ne zaman kanser olduğunu tespit eden ve böylece kişinin sağlığını korumak için tedavi arayabileceği bir taramadır.[6] İyi bir kanser taramasının, yararlı bilgiler sağlamaktan daha fazla zarar verme olasılığı yoktur.[6] Genel olarak kanser taramasının riskleri vardır ve kanser taraması dışında yapılmamalıdır. tıbbi gösterge.[6]
Farklı kanser tarama prosedürlerinin farklı riskleri vardır, ancak iyi testler bazı özellikleri paylaşır.[6] Bir test kanseri tespit ederse, o test sonucu da tedavi seçeneklerine yol açmalıdır.[6] İyi testler, o kişinin neden testi haklı çıkarmak için yeterince yüksek kanser riskine sahip olduğuna dair bir hasta açıklamasıyla birlikte gelir.[6] Test deneyiminin bir kısmı, sağlık uzmanının ne kadar yaygın olduğunu açıklamasıdır. yanlış pozitif sonuçlar, hastanın sonuçlarının bağlamını anlayabilmesi içindir.[6] Birden fazla test mevcutsa, herhangi bir test diğer seçeneklerle birlikte sunulmalıdır.[6]
Riskler
Testin gerçekten hayat kurtarıp kurtarmadığı henüz bilinmediğinde kanser taraması tartışmalıdır.[7] Tarama, önemli ölçüde yanlış pozitif sonuçlara ve ardından invaziv prosedürlere yol açabilir.[4] Tartışma, taramanın faydalarının, takip amaçlı teşhis testleri ve kanser tedavilerinin risklerinden ağır basıp basmadığı net olmadığında ortaya çıkar. Kanser taraması endike olmadıkça yaşam beklentisi beş yıldan fazladır ve 70 yaşın üzerinde fayda belirsizdir.[8]
Taramanın yararlarının, taramanın risklerinden ve maliyetlerinden ağır basıp basmadığını belirlemek için birkaç faktör dikkate alınır.[1] Bu faktörler şunları içerir:
- Tarama testinin olası zararları: Bazı tarama testi türleri, örneğin X-ışını görüntüleri, vücudu potansiyel olarak zararlı iyonlaştırıcı radyasyon. Testteki radyasyonun sağlıklı bir insanda yeni bir kansere neden olma ihtimali çok düşüktür. Mamografi tarama Meme kanserini tespit etmek için kullanılan, erkeklere veya genç kadınlara tavsiye edilmez çünkü testten fayda görmekten çok zarar görme olasılığı yüksektir. Cilt kanseri için cilt kontrolü gibi diğer testlerin hastaya önemli bir zarar verme riski yoktur. Yüksek potansiyel zararları olan bir test, yalnızca faydaları da yüksek olduğunda tavsiye edilir.
- Testin kanseri doğru bir şekilde tanımlama olasılığı: Test değilse hassas, o zaman kanserleri gözden kaçırabilir. Test değilse özel, o zaman sağlıklı bir insanda yanlış bir şekilde kanseri gösterebilir. Tüm kanser tarama testleri her ikisini de üretir yanlış pozitifler ve yanlış negatifler ve çoğu daha fazla yanlış pozitif üretir. Uzmanlar, varsa hangi testin kullanılacağına dair önerilerde bulunurken hata oranını dikkate alırlar. Bir test bazı popülasyonlarda diğerlerinden daha iyi sonuç verebilir. Pozitif öngörme değeri benzer risk faktörlerine sahip kişilerin sonuçlarına dayalı olarak, pozitif bir test sonucunun belirli bir kişide kanseri temsil etme olasılığının hesaplanmasıdır.
- Kanserin mevcut olma olasılığı: Tarama normalde nadir görülen kanserler için yararlı değildir. Kanser büyük ölçüde 50 yaşın üzerindeki kişilerde bulunan bir hastalık olduğundan, nadiren gençler için yapılır. Ülkeler genellikle tarama tavsiyelerini kendi popülasyonlarında bulunan tedavi edilebilir kanserin başlıca formlarına odaklamaktadır. Örneğin, Amerika Birleşik Devletleri, kolon kanseri ABD'de yaygın olan ancak bunun için değil mide kanseri daha az yaygın olan; Japonya ise bunun aksine mide kanseri taramasını önermektedir, ancak Japonya'da daha nadir görülen kolon kanserini önermemektedir. Tarama önerileri, bireyin riskine bağlıdır ve yüksek riskli kişiler, düşük riskli kişilere göre daha erken ve daha sık tarama almaktadır.
- Takip prosedürlerinden kaynaklanan olası zararlar: Tarama testi pozitifse, normal olarak daha ileri teşhis testleri yapılır. biyopsi dokunun. Test çok sayıda yanlış pozitif ortaya çıkarırsa, o zaman birçok insan, bazıları tehlikeli olabilecek gereksiz tıbbi prosedürlerden geçecektir.
- Uygun tedavinin mevcut ve uygun olup olmadığı: Etkili bir tedavi yoksa taramanın yapılması önerilmez.[3] Etkili ve uygun bir tedavi mevcut olmadığında, ölümcül bir hastalığın teşhisi önemli zihinsel ve duygusal zararlara neden olur. Örneğin, kanser için rutin tarama genellikle çok uygun değildir. Zayıf yaşlılar kişi, çünkü tespit edilen herhangi bir kanserin tedavisi hastayı öldürebilir.
- Erken teşhisin tedavi sonuçlarını iyileştirip iyileştirmediği: Tedavi mevcut olsa bile, bazen erken teşhis sonucu iyileştirmez. Tedavi sonucu, tarama yapılmamış gibi ise, o zaman tarama programının yaptığı tek şey, kişinin kanser olduğu bilgisi ile yaşadığı süreyi uzatmaktır. Bu fenomen denir kurşun zamanı önyargısı. Yararlı bir tarama programı, yıl potansiyel hayat kaybı (daha uzun ömürler) ve engelliliğe ayarlanmış yaşam yılı kayıp (daha uzun sağlıklı yaşamlar).
- Kanserin tedaviye ihtiyacı olup olmayacağı: Kanserden asla zarar görmeyecek bir kişide kanser teşhisi denir aşırı teşhis. Aşırı tanı, yavaş büyüyen kanserli yaşlı insanlar arasında en yaygındır. Aşırı tanı ile ilgili endişeler meme ve prostat kanseri için yaygındır.
- Testin hastalar için kabul edilebilir olup olmadığı: Tarama testi çok fazla zaman gerektirmesi, çok fazla ağrı veya kültürel olarak kabul edilemez davranışlar gibi çok külfetli ise, insanlar katılmayı reddedecektir.[3]
- Testin maliyeti: Bazı uzman kuruluşlar, örneğin Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü para sorununu tamamen görmezden gelin. Ancak çoğu, bir maliyet etkinlik analizi her şey eşit olmak üzere, daha pahalı testlere göre daha ucuz testleri tercih eder ve tarama programının maliyetini, bu fonları diğer sağlık programları için kullanmanın faydaları. Bu analizler genellikle tarama programının sağlık sistemi için toplam maliyetini içerir, örneğin testi sipariş etme, testi yapma, sonuçları bildirme ve şüpheli sonuçlar için biyopsiler, ancak genellikle alınan zaman gibi bireye olan maliyetleri içermez. istihdamdan uzak.
- Bir kanserin tedavi edilebilir olma derecesi: Bir kişinin yaşam beklentisi düşükse veya başka türlü kronik bir durumun son aşamasındaysa, böyle bir hasta bulunsa bile kanseri görmezden gelerek daha iyi bir yaşama sahip olabilir. Kanser teşhisi bakımda bir değişiklikle sonuçlanmazsa, kanser taraması muhtemelen olumlu bir sonuçla sonuçlanmayacaktır. Bu durumda aşırı tanı, örneğin, son dönem böbrek hastalığı ve kuruluşlar bu tür hastalar için kanser taramasına karşı tavsiyede bulunur.[9][10]
Türe göre
Meme kanseri
Meme kanseri taraması, tıbbi tarama nın-nin asemptomatik, görünüşe göre sağlıklı kadınlar meme kanseri daha erken bir teşhis elde etme çabasıyla. Erken teşhisin amacı, kanseri tedavi edilebilir olduğunda bulmaktır. Klinik ve kendi kendine meme muayeneleri, mamografi, klinik meme muayenesi, kendi kendine göğüs muayenesi, termografi, doku örneklemesi ve manyetik rezonans görüntüleme dahil olmak üzere bir dizi tarama testi uygulanmıştır. Mamografi 50 yaş ve üstü kadınlarda meme kanseri taramasında en sık kullanılan yöntemdir. Tarama testine ihtiyaç olup olmadığına ve eğer öyleyse hangisinin kişi için en iyisi olduğuna karar vermek için meme kanseri risk faktörleri dikkate alınır.[11]
Rahim ağzı kanseri
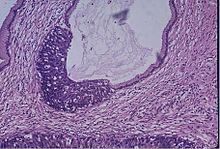
Tarafından servikal tarama PAP smear testi veya diğer yöntemler, tespit ve önleme konusunda oldukça etkilidir Rahim ağzı kanseri ciddi bir risk olmasına rağmen aşırı muamele doğal olarak temizlenebilen birçok anormal hücreye sahip olma eğilimi olan 20 yaşına kadar genç kadınlarda.[12] Tüm dünyada taramaya başlamak için önerilen yaşta hatırı sayılır bir aralık vardır. 2010 Avrupa rahim ağzı kanseri taraması kılavuzuna göre, taramaya başlama yaşı, popülasyondaki hastalığın yüküne bağlı olarak 20-30 yaş arasında değişmektedir, "ancak tercihen 25 veya 30 yaşından önce değil" ve mevcut kaynaklar.[13]
Amerika Birleşik Devletleri'nde 20 yaşın altındaki kadınlarda rahim ağzı kanseri oranı% 0,1'dir, bu nedenle Amerikan Kanser Derneği ve Amerikan Kadın Hastalıkları ve Doğum Uzmanları Koleji, cinsel başlangıç yaşına bakılmaksızın taramanın 21 yaşında başlamasını şiddetle tavsiye etmektedir. veya diğer riskle ilgili davranışlar.[14][15][16] Hiç anormal Pap smear geçirmemiş 21-29 yaş arası sağlıklı kadınlar için, HPV aşılama durumuna bakılmaksızın, servikal sitoloji (Pap smear) ile servikal kanser taraması her 3 yılda bir yapılmalıdır.[17] 30-65 yaş arası kadınlar için tercih edilen tarama, her 5 yılda bir servikal sitoloji taraması ve HPV testinin bir kombinasyonunu içeren "birlikte testtir".[17] Ancak bu yaş grubunun 3 yılda bir tek başına Pap smear ile taranması kabul edilebilir.[17] 65 yaşın üzerindeki kadınlarda, önceki 10 yıl içinde anormal tarama sonuçlarının olmaması ve CIN 2 veya daha yüksek öyküsü olmaması durumunda rahim ağzı kanseri taraması kesilebilir.[17]
Kolon kanseri
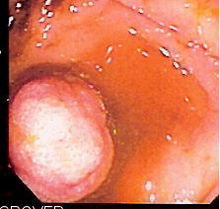
İçin tarama kolorektal kanser yeterince erken yapılırsa, önleyici çünkü neredeyse hepsi[18][19] kolorektal kanserler, adı verilen iyi huylu büyümelerden kaynaklanır. polipler, bir sırasında bulunup kaldırılabilen kolonoskopi (görmek kolon polipektomi ).
ABD Önleyici Hizmetler Görev Gücü, kolorektal kanser kullanma dışkıda gizli kan test yapmak, sigmoidoskopi veya kolonoskopi yetişkinlerde 50 yaşından başlayıp 75 yaşına kadar devam etmektedir.[20] 75 yaşın üzerindeki veya yaşam beklentisi 10 yıldan az olan kişiler için tarama önerilmemektedir. Kolorektal kanser taraması için yeni bir enzim yöntemi, M2-PK Testi,[21] Kanama ve kanamasız kolorektal kanserler ve polipleri tespit edebilen.[20] 2008 yılında, Kaiser Permanente Colorado, otomatik aramalar kullanan ve gecikmiş hastalara dışkı immünokimyasal test kitleri gönderen bir program uyguladı. kolorektal kanser gösterimler. Program, taranan tüm uygun üyelerin oranını yüzde 25 artırdı.[22] Çok Hedefli Dışkı DNA Testi (Cologuard) ve Plazma SEPT9 DNA Metilasyon Testi (Epi proColon) FDA onaylıdır.[23][24]
İngiltere'de yetişkinler 60 ila 74 yaşları arasında dışkıda gizli kan testi ile iki yılda bir taranır,[25] ve son zamanlarda 50 yaşından 74 yaşına kadar uzadı.
Prostat kanseri
İçin tarama yaparken prostat kanseri, PSA test, asla yaşamı tehdit etmeyen küçük kanserleri tespit edebilir, ancak tespit edildiğinde tedaviye yol açacaktır. Bu durum denen aşırı teşhis, erkekleri ameliyat veya radyasyon gibi gereksiz tedavilerden kaynaklanan komplikasyon riskine sokar. Prostat kanserini teşhis etmek için kullanılan takip prosedürleri (prostat biyopsisi ) kanama ve enfeksiyon gibi yan etkilere neden olabilir. Prostat kanseri tedavisi neden olabilir inkontinans (idrar akışını kontrol edememe) ve erektil disfonksiyon (ereksiyonlar cinsel ilişki için yetersizdir).[26] Sonuç olarak, 2012 yılında Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü (USPSTF) şuna karşı önerilir prostata özgü antijen (PSA) tabanlı tarama prostat kanseri "çok küçük bir potansiyel fayda ve önemli potansiyel zararlar var" bulgusu ve sonuç olarak "herkes prostat kanserinden ölümlerin önlenmesine yardımcı olmak isterken, mevcut PSA taraması yöntemleri ve taramayla saptanan kanserin tedavisi çözüm değildir."[27][28]
Daha yakın zamanda, Fenton'ın 2018 incelemesi[29] (USPSTF için yürütülmüştür) PSA taramasının maliyet ve faydalarına ilişkin en yüksek kalitede iki randomize kontrol çalışmasına odaklanmıştır ve bulgular kanser taraması ile ilgili karmaşık sorunları göstermektedir. Fenton, 13 yıl boyunca her dört yılda bir 1000 erkeğin taranmasının prostat kanserinden ölüm oranını sadece bir oranında azalttığını bildiriyor. Daha spesifik olarak, bu 1.000 erkekten 243'ü PSA taraması sırasında kanser belirtisi aldı (çoğu daha sonra biyopsi aldı); bunlardan 3'ü biyopsi komplikasyonları nedeniyle hastaneye kaldırılmak zorunda kaldı; 35 tanesine prostat kanseri teşhisi konmuştur (ve dolayısıyla orijinal PSA taramasından gelen yanlış alarm oranı>% 85'tir); bunlardan 35'i, 3'ü metastatik prostat kanserinden ve 1'i prostat kanseri nedeniyle ölümden kaçınırken, 9'u tedavileri nedeniyle iktidarsızlık veya idrar kaçırma geliştirdi ve 5'i tedavi edilmesine rağmen prostat kanserinden öldü. USPSTF, 2018 önerilerinde, pozitif bir PSA taramasının ardından prostat kanseri teşhisi konan erkeklerin% 20 ila% 50'sinin, tedavi edilmese bile asla büyümeyecek, yayılmayacak veya onlara zarar vermeyecek kansere sahip olduğunu tahmin ediyor. [30][5]
Çoğu Kuzey Amerika tıp grubu riskleri, faydaları ve hastaların kişisel tercihlerini dikkate alarak tarama hakkında kişiselleştirilmiş kararlar önermektedir.[31]
Akciğer kanseri
Akciğer kanseri için tarama çalışmaları, sigara içenler ve belirli maddelere mesleki olarak maruz kalan işçiler gibi yalnızca yüksek riskli popülasyonlarda yapılmıştır.[32] 2010'larda tıbbi otoritelerin tavsiyeleri, gelişmiş ekonomilerde daha yaygın olarak kullanılmaya başlanması muhtemel olan akciğer kanseri taramasına yöneliyor.
Aralık 2013'te Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü (USPSTF), uzun süredir devam eden tavsiyesini, tarama lehine veya aleyhine önermek için yeterli kanıt olmadığı yönündeki tavsiyesini değiştirdi. akciğer kanseri aşağıdaki gibi: "USPSTF, 30 paket yıllık sigara öyküsü olan ve şu anda sigara içen veya son 15 yıl içinde sigarayı bırakan 55 ila 80 yaş arası yetişkinlerde düşük doz bilgisayarlı tomografi ile akciğer kanseri için yıllık tarama yapılmasını önermektedir. Tarama, Bir kişi 15 yıldır sigara içmediğinde veya yaşam beklentisini veya iyileştirici akciğer ameliyatı olma yeteneğini veya isteğini önemli ölçüde sınırlayan bir sağlık sorunu geliştirdiğinde bırakılır ".[33]
Pankreas kanseri
Pankreas kanseri biyobelirteçlerinin erken tespiti, SERS tabanlı immünoassay yaklaşımı kullanılarak gerçekleştirildi.[34] Mikroakışkan bir çipteki SERS bazlı multipleks protein biyomarker tespit platformu, hastalığın türünü ve kritik biyobelirteçleri tahmin etmek ve benzer biyobelirteçlere (PC, OVC ve pankreatit) sahip hastalıklar arasında tanı şansını artırmak için çeşitli protein biyobelirteçlerini tespit etmek için kullanılır.[35]Genel olarak büyük grupların genel olarak pankreas kanseri şu anda etkili olması muhtemel değildir ve klinik araştırmalar dışında bunun için herhangi bir program yoktur. Avrupa Tıbbi Onkoloji Derneği ile düzenli tarama yapılmasını önerir endoskopik ultrason ve kalıtsal genetik nedeniyle yüksek risk altında olanlar için MRI / CT görüntüleme,[36] diğer tavsiyeler doğrultusunda,[37][38] CT de içerebilir.[37] Tarama için, çok fazlı CT taraması gibi özel CT tarama prosedürleri kullanılabilir.[39]
Ortalama risk altındaki popülasyonlar için, pankreas kanseri için rutin tarama şu anda tavsiye edilmemektedir.[39]
Ağız kanseri
ABD Önleyici Hizmetler Görev Gücü (USPSTF) 2013'te, taramanın yararları ve zararları arasındaki dengeyi belirlemek için kanıtların yetersiz olduğunu bulmuştur. ağız kanseri birinci basamak sağlık hizmeti sağlayıcıları tarafından semptomları olmayan yetişkinlerde.[40] Amerikan Aile Hekimleri Akademisi benzer sonuçlara varırken Amerikan Kanser Topluluğu Periyodik sağlık muayenesi olan 20 yaşın üzerindeki yetişkinlerin ağız boşluğunun kanser için muayene edilmesini önermektedir.[40] Amerikan Diş Hekimleri Birliği sağlayıcıların rutin muayeneler sırasında kanser belirtileri konusunda uyanık kalmalarını önerir.[40] Ağız kanseri taraması da bazı diş sağlığı uzmanları tarafından tavsiye edilmektedir.[41]
Diğer kanserler
Taramanın lehinde veya aleyhinde önerilecek yeterli kanıt yoktur. Cilt kanseri,[42] ve mesane kanseri.[43] Aşağıdakiler için rutin tarama önerilmez Testis kanseri,[44] ve Yumurtalık kanseri.[45]
Araştırma
Tüm vücut görüntüleme
Tüm vücut CT taramaları kanser taraması için kullanılabilir, ancak bu tür tıbbi Görüntüleme Belirgin semptomları olmayan kişilerde kanseri aramak, artan maruz kalma gibi problemler yaratabilir. iyonlaştırıcı radyasyon. Ancak, manyetik rezonans görüntüleme (MRI) taramaları radyasyon riski ile ilişkili değildir ve MRI taramaları kanser taramasında kullanımları için değerlendirilmektedir.[46] Neyin çağrıldığına dair önemli bir tespit riski vardır. rastlantısalomalar - kanser olarak yorumlanabilen ve takip prosedürlerinden geçerek hastaları potansiyel riske atan iyi huylu lezyonlar.[47]
Referanslar
- ^ a b c "Kanser Taraması Nedir?". Ulusal Kanser Enstitüsü. 2010-01-13.
- ^ "Basın Duyuruları - FDA, BRCA meme kanseri genlerinde üç mutasyonu rapor eden doğrudan tüketiciye yönelik testi özel kontrollerle yetkilendiriyor". 2019-09-10.
- ^ a b c d Wilson, JMG; Jungner, G (1968). Hastalık Taraması İlkeleri ve Uygulaması (PDF). Halk Sağlığı Kağıtları. 34. Cenevre: Dünya Sağlık Örgütü.
- ^ a b Croswell, JM; Kramer, BS; Kreimer, AR; Prorok, PC; et al. (2009). "Tekrarlanan, multimodal kanser taramasında kümülatif yanlış pozitif sonuç insidansı". Aile Hekimliği Yıllıkları. 7 (3): 212–22. doi:10.1370 / afm.942. PMC 2682972. PMID 19433838.
- ^ a b Nogueira, Felipe (2019). "Prostat ve meme kanseri taraması: Düşündüğünüzden daha karmaşık". Şüpheci Sorgucu. 43 (1): 50–53.
- ^ a b c d e f g h ben "İhtiyacınız Olan ve Yapmadığınız Kanser Testleri". Tüketici Raporları. Mart 2013. Alındı 27 Şubat 2017.
- ^ Osório, Flávia; Lima, Manuela Polidoro; Chagas Marcos Hortes (Ocak 2015). "Kanserli Hastalarda Panik Bozukluğunun Değerlendirilmesi ve Taranması: PHQ-PD'nin Performansı". Psikosomatik Araştırma Dergisi. 78 (1): 91–94. doi:10.1016 / j.jpsychores.2014.09.001. PMID 25242741.
- ^ Spalding, MC; Sebesta, SC (15 Temmuz 2008). "Geriatrik tarama ve koruyucu bakım". Amerikan Aile Hekimi. 78 (2): 206–15. PMID 18697503.
- ^ Amerikan Nefroloji Derneği. "Hekimlerin ve Hastaların Sorgulaması Gereken Beş Şey" (PDF). Akıllıca Seçmek. ABIM Vakfı. Alındı 17 Ağustos 2012.
- ^ Chertow, GM; Paltiel, AD; Owen, WF; Lazarus, JM (1996). "Son dönem böbrek hastalığında kanser taramasının maliyet etkinliği". İç Hastalıkları Arşivleri. 156 (12): 1345–50. doi:10.1001 / archinte.1996.00440110117016. PMID 8651845.
- ^ PDQ Tarama ve Önleme Yayın Kurulu (2002), "Göğüs Kanseri Taraması (PDQ®): Hasta Sürümü", PDQ Kanser Bilgi ÖzetleriUlusal Kanser Enstitüsü (ABD), PMID 26389160, alındı 2020-04-30
- ^ Lixin, Tao; Lili, Han; Xia, Li; Qi, Gao; Lei, Pan; Lijuan, Wu; Yanxia, Luo; Wei, Wang; Zihe, Zheng; Xiuhua, Guo (2014). "Servikal Neoplazinin Prevalans ve Risk Faktörleri: Pekin'de Bir Rahim Ağzı Kanseri Tarama Programı". BMC Halk Sağlığı. 14 (1): 1185. doi:10.1186/1471-2458-14-1185. PMC 4256817. PMID 25410572.
- ^ Arbyn, M; Anttila, A; Ürdün, J; Ronco, G; Schenck, U; Segnan, N; Wiener, H; Herbert, A; von Karsa, L (Mart 2010). "Rahim Ağzı Kanseri Taramasında Kalite Güvencesi için Avrupa Kılavuzları. İkinci baskı - özet belge". Onkoloji Yıllıkları. 21 (3): 448–58. doi:10.1093 / annonc / mdp471. PMC 2826099. PMID 20176693.
- ^ "SEER Stat Bilgi Formları: Serviks Uteri Kanseri". Alındı 8 Nisan 2014.
- ^ Karjane, N; Chelmow, D (Haziran 2013). "Yeni rahim ağzı kanseri tarama yönergeleri yine". Kuzey Amerika Kadın Hastalıkları ve Doğum Klinikleri. 40 (2): 211–23. doi:10.1016 / j.ogc.2013.03.001. PMID 23732026.
- ^ "Ortalama Riskli Kadınlar İçin Rahim Ağzı Kanseri Tarama Rehberi" (PDF). Hastalık Kontrol Merkezi. Alındı 17 Nisan 2014.
- ^ a b c d Uygulama Komitesi, Bültenler — Jinekoloji (Kasım 2012). "ACOG Uygulama Bülteni Sayı 131: Rahim ağzı kanseri taraması". Kadın Hastalıkları ve Doğum. 120 (5): 1222–38. doi:10.1097 / AOG.0b013e318277c92a. PMID 23090560.
- ^ "Kolorektal Kanser Riskimi Azaltmak İçin Ne Yapabilirim?". Hastalık Kontrol ve Önleme Merkezleri. 2 Nisan 2014. Alındı 5 Mart, 2015. Alıntı dergisi gerektirir
| günlük =(Yardım) - ^ "Kolon kanseri". MedlinePlus. 2 Mart 2015. Alındı 5 Mart, 2015.
- ^ a b "Kolorektal Kanser Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Ekim 2008. Arşivlenen orijinal 6 Temmuz 2014. Alındı 29 Haziran 2014.
- ^ Tonus, C; Sellinger, M; Koss, K; Neupert, G (Ağustos 2012). "Kolorektal kanser taraması için dışkı piruvat kinaz izoenzim tip M2: Bir meta-analiz". Dünya Gastroenteroloji Dergisi. 18 (30): 4004–11. doi:10.3748 / wjg.v18.i30.4004. PMC 3419997. PMID 22912551.
- ^ "Postayla Gönderilen Kitlerin Ardından Gelen Otomatik Aramalar, Test İçin Gecikmiş Olanlarda Kolorektal Kanser Tarama Oranını Önemli Ölçüde Artırır". Sağlık Araştırmaları ve Kalite Kurumu. 2013-02-13. Alındı 2013-05-13.
- ^ "FDA, kolorektal kanser için ilk invazif olmayan DNA tarama testini onayladı". 2014-08-11. Alındı 2017-01-19.
- ^ Tepus, Melanie; Yau, Tung On (20 Mayıs 2020). "İnvaziv Olmayan Kolorektal Kanser Taraması: Genel Bir Bakış". Gastrointestinal Tümörler: 1–12. doi:10.1159/000507701. ISSN 2296-3774.
- ^ "Nüfus tarama programları: NHS bağırsak kanseri tarama (BCSP) programı - GOV.UK".
- ^ "Prostat Kanseri Taraması" (PDF) (tüketici broşürü). Görev Gücü Önerilerini Anlamak. Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Mayıs 2012.
- ^ "Prostat Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Mayıs 2012. Arşivlenen orijinal 2014-07-08 tarihinde. Alındı 2014-07-18.
- ^ "Kanser Taramasında Eğilimler: İki Kanser Araştırmacısıyla Söyleşi". Sağlık Araştırmaları ve Kalite Kurumu. 2013-04-17. Alındı 2013-09-26.
- ^ Fenton, J.J .; Weyrich, M.S .; Durbin, S. (2018). "Prostat kanseri için prostata özgü antijen tabanlı tarama: ABD Önleyici Hizmetler Görev Gücü için sistematik bir kanıt incelemesi". Sağlık Araştırmaları ve Kalite Kurumu. 154.
- ^ USPSTF. "USPSTF, Yayınlanmış Nihai Öneriler, Prostat Kanseri Taraması". ABD Önleyici Hizmetler Görev Gücü. Alındı 31 Aralık 2018.
- ^ Gulati, Roman; Gore, John L .; Etzioni, Ruth (Şubat 2013). "Alternatif Prostata Özgü Antijene Dayalı Prostat Kanseri Tarama Stratejilerinin Karşılaştırmalı Etkililiği: Potansiyel Faydalar ve Zararlar için Model Tahminleri". İç Hastalıkları Yıllıkları. 158 (3): 145–53. doi:10.7326/0003-4819-158-3-201302050-00003. PMC 3738063. PMID 23381039.
- ^ O'Brien, Mary (2014). "Akciğer Kanseri Taraması: Bir Gelecek Var mı?". Hint Tıbbi ve Pediatrik Onkoloji Dergisi. 35 (4): 249–252. doi:10.4103/0971-5851.144984. PMC 4264269. PMID 25538400.
- ^ "Akciğer Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. 2013. Arşivlenen orijinal 2010-11-04 tarihinde. Alındı 2010-12-21.
- ^ Banaei, N; et al. (Eylül 2017). "SERS tabanlı bir immünolojik test kullanarak pankreas kanseri biyobelirteçlerinin çoklu tespiti". Nanoteknoloji. 28 (45): 455101. Bibcode:2017Nanot..28S5101B. doi:10.1088 / 1361-6528 / aa8e8c. PMID 28937361.
- ^ Banaei, N; et al. (Ocak 2019). "Makine öğrenimi algoritmaları, mikroakışkan çiplerde SERS tabanlı immünolojik testler kullanarak kanser biyobelirteç tespitinin özgüllüğünü geliştirir". RSC Gelişmeleri. 9 (4): 1859–1868. doi:10.1039 / c8ra08930b.
- ^ Seufferlein, T; Bachet, JB; Van Cutsem, E; Rougier, P; ESMO Guidelines Working, Group (Ekim 2012). "Pankreas adenokarsinomu: Tanı, tedavi ve takip için ESMO-ESDO Klinik Uygulama Kılavuzu". Onkoloji Yıllıkları. 23 Özel Sayı 7: vii33–40. doi:10.1093 / annonc / mds224. PMID 22997452.
- ^ a b Stoita, A; Penman, ID; Williams, DB (21 Mayıs 2011). "Yüksek riskli bireylerde pankreas kanseri taramasının gözden geçirilmesi". Dünya Gastroenteroloji Dergisi. 17 (19): 2365–71. doi:10.3748 / wjg.v17.i19.2365. PMC 3103788. PMID 21633635.
- ^ Vincent, A; Herman, J; Schulick, R; Hruban, RH; Goggins, M (13 Ağu 2011). "Pankreas kanseri". Lancet. 378 (9791): 607–20. doi:10.1016 / S0140-6736 (10) 62307-0. PMC 3062508. PMID 21620466.
- ^ a b "Pankreas Kanseri Testleri". www.cancer.org. Alındı 2020-04-30.
- ^ a b c "Son Tavsiye Beyanı: Ağız Kanseri: Tarama - ABD Önleyici Hizmetler Görev Gücü". www.uspreventiveservicestaskforce.org. Kasım 2013. Alındı 23 Kasım 2017.
- ^ "Ağız Kanseri Taraması". www.crdha.ca. Arşivlenen orijinal 11 Eylül 2017 tarihinde. Alındı 24 Kasım 2017.
- ^ "Cilt Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. 2009. Arşivlenen orijinal 2011-01-08 tarihinde. Alındı 2010-12-21.
- ^ "Mesane Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Ağustos 2011. Arşivlenen orijinal 2010-08-23 tarihinde. Alındı 2010-12-21.
- ^ "Testis Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Nisan 2011. Arşivlenen orijinal 2016-05-15 tarihinde. Alındı 2010-12-21.
- ^ "Yumurtalık Kanseri Taraması". Amerika Birleşik Devletleri Önleyici Hizmetler Görev Gücü. Eylül 2012. Arşivlenen orijinal 2010-10-23 tarihinde. Alındı 2010-12-21.
- ^ Lauenstein, TC; Semelka, RC (Eylül 2006). "Ortaya çıkan teknikler: MRI ile tüm vücut taraması ve evreleme". Manyetik Rezonans Görüntüleme Dergisi. 24 (3): 489–98. doi:10.1002 / jmri.20666. PMID 16888774.
- ^ Lumbreras, B; Donat, L; Hernández-Aguado, I (Nisan 2010). "Tanı testlerini görüntülemede rastlantısal bulgular: sistematik bir inceleme". İngiliz Radyoloji Dergisi. 83 (988): 276–289. doi:10.1259 / bjr / 98067945. ISSN 0007-1285. PMC 3473456. PMID 20335439.
daha fazla okuma
- Smith, RA; Cokkinides, V; Eyre, HJ (2007). "Amerika Birleşik Devletleri'nde kanser taraması, 2007: Mevcut kılavuzlar, uygulamalar ve beklentilerin gözden geçirilmesi". CA: Klinisyenler için Bir Kanser Dergisi. 57 (2): 90–104. doi:10.3322 / canjclin.57.2.90. PMID 17392386.
- Aziz, Halid; Wu, George Y., editörler. (2002). Kanser Taraması: Hekimler İçin Pratik Bir Kılavuz. Güncel Klinik Uygulama. Humana Press. ISBN 9780896038653.
Dış bağlantılar
- NHS kanser tarama programları
- Kanser taraması, Birleşik Krallık Kanser Araştırmaları
- Kanser taramasına genel bakış, Ulusal Kanser Enstitüsü
- Kanser taraması -de eTıp
- Kolon Kanseri Kontrolü Ontario Sağlık ve Uzun Süreli Bakım Bakanlığı'nda 24 dilde bilgi notları dahil
- http://www.scotland.gov.uk/Topics/Health/health/cancer/Cancer-Screening/criteria
- Tarama önerileri zaman içinde nasıl değişti -den Amerikan Kanser Topluluğu
