Prostat brakiterapi - Prostate brachytherapy
| Prostat brakiterapi | |
|---|---|
 Şekil 1. Ekleme için kullanılan tohumların ve iğnelerin göreceli boyutlarını gösteren tek ve şeritli brakiterapi tohumları | |
| ICD-9-CM | 92.27 |
| MedlinePlus | 007385 |
Brakiterapi bir tür radyoterapi veya bazı kanser hastalarına sunulan radyasyon tedavisi. İki tür brakiterapi vardır - yüksek doz oranı (HDR) ve düşük doz oranı (LDR). LDR brakiterapi, tedavi etmek için en sık kullanılan tiptir. prostat kanseri; bazen 'tohum implantasyonu' olarak adlandırılabilir veya aynı zamanda 'iğne deliği ameliyatı' olarak da adlandırılabilir.[1]
LDR brakiterapisinde, pirinç tanesi büyüklüğünde küçük radyoaktif parçacıklar (bkz. Şekil 1 ) doğrudan bölgeye implante edilir tümör. Bu parçacıklar 'tohumlar' olarak bilinir ve şeritler halinde birbirine bağlanarak veya ayrı ayrı yerleştirilebilirler. Tohumlar doğrudan tümörün içine veya çok yakınına yerleştirildiğinden veya implante edildiğinden, etrafındaki normal sağlıklı dokuları etkilemeden tümöre yüksek doz radyasyon verirler. Bu, prosedürün, radyoaktif ışının vücut dışından verildiği ve tümöre ulaşmadan önce diğer dokulardan geçmesi gereken geleneksel radyasyon tedavisinden daha az zararlı olduğu anlamına gelir.[2]
Tohumlara ek olarak, yeni bir polimer kapsüllü LDR kaynağı mevcuttur. Kaynak özellikleri 103Düşük Z polimerler kullanılarak içerilen cihazın tüm uzunluğu boyunca Pd. Bu kaynağın polimer yapısı ve doğrusal radyoaktif dağılımı çok homojen bir doz dağılımı oluşturur.[3]
LDR prostat brakiterapi (tohum veya hat kaynağı implantasyonu), düşük ila yüksek riskli lokalize prostat kanseri (kanser prostat içinde olduğunda) için kanıtlanmış bir tedavidir.[4][5] Genel anestezi altında, radyoaktif tohumlar ince iğnelerle doğrudan enjekte edilir. prostat, böylece radyoterapi kanser hücrelerini yok edebilir. Tohumlar kalıcı olarak implante edilir, bu nedenle yerlerinde kalırlar ancak zamanla radyoaktivite doğal ve güvenli bir şekilde bozuldukça yavaş yavaş etkisiz hale gelirler.[6] Geleneksel cerrahinin aksine, LDR brakiterapi kesi gerektirmez ve normalde günlük durum prosedür. Bazen hastanede bir gece yatmak gerekir. Hastalar genellikle LDR brakiterapisinden hızla iyileşir, bu da çoğu erkeğin birkaç gün içinde işe veya normal günlük aktivitelerine dönebileceği anlamına gelir. Aşağıda açıklandığı gibi, LDR brakiterapi daha az risk ile iyi bir yan etki profiline sahiptir. inkontinans veya iktidarsızlık diğer tedavi seçeneklerine göre,[7] ve büyük cerrahiye (geleneksel radikal prostatektomi veya laparoskopik (anahtar deliği cerrahisi) radikal prostatektomi) giderek daha popüler bir alternatif haline gelmektedir.
Kullanılan izotoplar şunları içerir: iyot 125 (yarı ömür 59.4 günler) paladyum 103 (yarı ömür 17 gün) ve sezyum-131 (yarı ömür 9,7 gün).[8]
Prosedür



LDR prostat brakiterapisi (tohum veya polimer kaynağı implantasyonu) yapıldığında, ultrason prob arka geçide (rektum ) ve bu sondadan alınan görüntüler, cihazın boyutunu ve şeklini değerlendirmek için kullanılır. prostat bezi. Bu, doktorun her hasta için doğru radyasyon dozunu en iyi şekilde nasıl vereceğini belirleyebilmesi için yapılır. Daha sonra tohumlar, prosedürün başında belirlenen tam yerlere yerleştirilir. Bu genellikle 1-2 saat sürer.[9] Cerrahi kesi gerekmez; bunun yerine, radyoaktif tohumlar, deri içinden geçen iğneler kullanılarak prostat bezine yerleştirilir. skrotum ve rektum ( perine ) ve son konumlarına doğru bir şekilde kılavuzluk etmek için bir ultrason probu kullanılır. İğneler hedef pozisyonlara yerleştirilir ve prostata 70 ila 150 tohum yerleştirilir. İğneler daha sonra çıkarılır. şekil 2 iğneleri perineal alana yönlendirmek için kullanılan ızgara benzeri cihazı gösterir; Bu ızgara veya şablon üzerindeki koordinatlar veya 'harita referansları', tohumların yerleştirileceği prostatta kesin pozisyonları belirlemek için kullanılır. Figür 3 tohumların tümörü hedef alacak şekilde nasıl konumlandırıldığını gösterir. Doktor, tohumların doğru yerde olduğundan emin olmak için ultrason ve röntgen resimleri kullanır. Prostat bezinin doğru dozda radyasyonla tamamen kaplandığından emin olmak için özel bir bilgisayar yazılımı kullanılır (bkz. Şekil 4 ) prostatta bulunan tüm kanser hücrelerinin tamamen tedavi edilmesini sağlamak için.
Yerleştirildikten sonra tohumlar veya kaynaklar yavaş yavaş radyasyon yaymaya başlar. Kaynaklar aktifken hasta bazı temel önlemleri almalıdır. Yetişkinlerle seyahat ve iletişim iyidir; ancak tohum implantasyonunu takip eden ilk iki ay boyunca küçük çocuklar ve hamile kadınlar uzun süre hastayla doğrudan temas halinde olmamalıdır - örneğin çocuklar uzun süre hastanın dizine oturmamalıdır. Cinsel ilişki birkaç hafta içinde yeniden başlayabilir. Çok nadiren, boşalma sırasında menide bir tohum atılabilir; bu gerçekleşirse, genellikle ilk birkaç boşalmada meydana gelir, bu nedenle LDR brakiterapisini takiben ilk iki veya üç cinsel ilişki için bir prezervatif kullanılması tavsiye edilir.[10]
Hastalar genellikle birkaç gün içinde normal aktivitelerine dönebilir ve çalışabilir. Takip için dört ila altı hafta sonra ve ardından bir yıl boyunca üç ayda bir, altı ayda bir beş yıla kadar, sonra yılda bir kez görülmeyi beklemeleri gerekir.[9][10]
Belirteçler
LDR prostat brakiterapisi (tohum veya polimer kaynağı implantasyonu), kanseri erken evrede olan (kanser evreleri T1 ila T2) ve prostatın ötesine yayılmamış (lokalize hastalık) hastaların tedavisi olarak önerilmektedir.[10][11] Doktorlar, bir hastanın LDR brakiterapi için uygun olup olmadığına karar vermelerine yardımcı olmak için kanser evresi ve derecesi, PSA seviyesi, Gleason skoru ve idrar akışı / mesane boşaltma testleri gibi faktörlerin bir kombinasyonunu kullanır. Hastalar, bu farklı testlerin sonuçlarını ve önerilebilecek tedavi türünü nasıl etkilediklerini doktorlarına sormalıdır.[10][11] Eksternal ışın radyoterapisi ile kombinasyon halinde LDR brakiterapi, ileri evre kanseri ve daha yüksek PSA seviyesi ve Gleason skoru olan hastalar için de önerilebilir.[10]
Riskler ve faydalar
1980'lerin ortalarında piyasaya sürülmesinden bu yana, prostat brakiterapi (tohum veya polimer kaynağı implantasyonu), erken, lokalize hastalığı olan hastalar için köklü bir tedavi seçeneği haline gelmiştir. Yalnızca ABD'de, yılda 50.000'den fazla uygun prostat kanseri hastası bu yöntem kullanılarak tedavi edilmektedir.[12] Bu tedavi seçeneğinin bilinci artık dünyanın diğer bölgelerine yayılmıştır ve tekniğin kullanımı yaygın ve hızla artmaktadır. Birleşik Krallık'ta prostat brakiterapisi, kanser merkezlerinin çoğunda verilmektedir ve binlerce hasta tedavi edilmiştir.[13]
Klinik faydalar
LDR prostat brakiterapisinin (tohum veya polimer kaynağı implantasyonu) kendi başına erken prostat kanserinin tedavisinde oldukça etkili olduğu gösterilmiştir.[14] LDR brakiterapisinden sonra ortalama PSA seviyelerinde artış olmadan hayatta kalma oranı, harici ışın radyoterapisi ve radikal prostatektomi ile elde edilene benzerdir.[4] Bununla birlikte, LDR brakiterapi, bu diğer tedavi seçenekleriyle ilişkili bazı komplikasyonların riski daha düşüktür.[7]
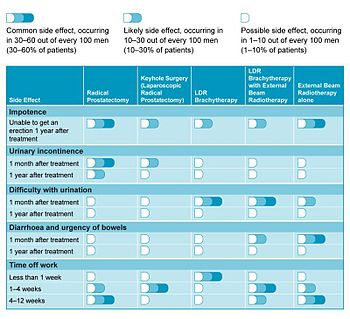
Yan etkiler
LDR prostat brakiterapisi (tohum veya polimer kaynağı implantasyonu), hastaların hızla normal aktivitelerine döndüğü, düşük ila yüksek riskli lokalize kanser için çok etkili bir tedavidir.[15] Hastalar implanttan sonraki ilk 6 ay kadar idrar problemleri yaşayabildikleri halde, bunlar genellikle düzelir ve kalıcı problemler nadirdir, sadece hastaların yaklaşık% 1-2'sinde görülür.[16] Bu komplikasyonlar şunları içerir:
- İdrar sorunları şunları içerebilir: idrarını tutamamak, esasen stres inkontinansı veya İdrar kaçırma dürtüsü ile zorluk idrara çıkma, ve idrar retansiyonu. 2002'de yayınlanan bir incelemeye göre [17]uzun vadede, önemli obstrüktif semptomlar veya kalıcı idrar retansiyonu gerektiren TURP hastaların% 0 ila 8.7'sinde meydana geldi. İdrar kaçırma, implant ile tedavi edilen ve daha önce geçirmemiş hastaların% 19'unda bulundu. TURP Ancak, yüzde çok daha yüksekti (% 86'ya kadar). Stresli inkontinans, bölgedeki doğrudan hasarın bir sonucu olarak kabul edilebilir. dış üretral sfinkter bu radyasyondan kaynaklanır. Tedavi, yaşam tarzı değişiklikleri, mesane eğitimi ve inkontinans pedlerinin kullanımını içerebilir. İlk tedavide başarısız olanlarda cerrahi tedavi, üretral askı veya bir yapay idrar sfinkteri.
- Bağırsak sorunları. Bazı hastalar (% 10'dan az) bağırsak problemlerinde bir artış (ishal veya bağırsakların aciliyeti) bildirir, ancak bu genellikle daha fazla tedavi olmaksızın düzelir.[18] Radyasyon proktit prostat ve kalın bağırsağın yakınlığına bağlı olarak prostat brakiterapisi alan hastaların% 0,5 ila 21,4'ünde bulunabilir ve önemli derecede yaralanma (fistül ) hastaların% 1 ila 2.4'ünde meydana gelir.
- Erektil disfonksiyon (sertleşme ve / veya ereksiyonu sürdürmede zorluk; iktidarsızlık), prostat kanserinin bazı cerrahi ve cerrahi olmayan tedavileri ile ilişkili bir başka yan etkidir. Sorun, prostat brakiterapi alan erkeklerin% 25 ila 50'si arasında değişmektedir ve bu, standart alan erkeklerde görülenden daha azdır. dış ışın radyasyonu [19]. 3 yıl içinde, pek çok erkek güçte önemli bir gelişme görmeyecek ve bazen sayılar daha da kötüleşebilir. [20]. Tedavi seçenekleri arasında ilaç kullanımı (örneğin viagra ve Cialis ), intrakavernöz enjektabl, vakum daraltma cihazı veya penis implantları [19].
Hastaların yaşam kalitesine bakan 2006 tarihli bir çalışmada, LDR brakiterapi diğer tedavi seçenekleriyle olumlu bir şekilde karşılaştırılmıştır.[18] tablo 1 her tedavi şekli ile ilgili daha sık görülen yan etkileri ve bunların hastanın iyileşmesini nasıl etkileyebileceğini özetler.
Ayrıca bakınız
Referanslar
- ^ Skowronek, Janusz (2013). "Prostat kanseri tedavisinde düşük doz hızlı veya yüksek doz oranlı brakiterapi - seçenekler arasında". Çağdaş Brakiterapi Dergisi. 5 (1): 33–41. doi:10.5114 / jcb.2013.34342. PMC 3635047. PMID 23634153.
- ^ Van Limbergen, Erik; Marangoz, Michael; Van der Kogel, Albert; Dörr, Wolfgang. "LDR, HDR, PDR ve VLDR Brakiterapinin Radyobiyolojisi". Van Limbergen'de Erik; Pötter, Richard; Hoskin, Peter; Baltas, Dimos (editörler). GEC-ESTRO Brakiterapi El Kitabı. Brüksel: ESTRO.
- ^ Rivard, Mark J .; Reed, Joshua L .; DeWerd, Larry A. (2014-01-01). "103Pd dizeleri: Brakiterapi kaynak tasarımına yeni bir yaklaşımın Monte Carlo değerlendirmesi". Tıp fiziği. 41 (1): 011716. Bibcode:2014 MedPh..41a1716R. doi:10.1118/1.4856015. ISSN 0094-2405. PMID 24387508.
- ^ a b Kupelian PA, Potters L, Khuntia D, vd. (2004). "Radikal prostatektomi, 72 Gy'den az eksternal radyoterapi, eksternal ışın radyoterapisi ≥72 Gy, kalıcı tohum implantasyonu veya evre T1-T2 prostat kanseri için kombine tohumlar / eksternal ışın radyoterapisi". Uluslararası Radyasyon Onkolojisi Biyoloji Fiziği Dergisi. 58 (1): 25–33. doi:10.1016 / S0360-3016 (03) 00784-3. PMID 14697417.
- ^ Potters L, Morgenstern C, Calugaru E, vd. (2005). "Klinik olarak lokalize prostat kanseri olan hastalarda kalıcı prostat brakiterapisini takiben 12 yıllık sonuçlar". Üroloji Dergisi. 173 (5): 1562–1566. doi:10.1097 / 01.ju.0000154633.73092.8e. PMID 15821486.
- ^ Amerikan Brakiterapi Derneği: www.americanbrachytherapy.org
- ^ a b Frank SJ, Pisters LL, Davis J, vd. (2007). "Lokalize prostat kanseri için monoterapi olarak radikal prostatektomi, yüksek doz harici ışın radyasyon tedavisi ve brakiterapi iyot implantasyonunu takiben yaşam kalitesinin bir değerlendirmesi". Üroloji Dergisi. 177 (6): 2151–2156. doi:10.1016 / j.juro.2007.01.134. PMID 17509305.
- ^ Lemoigne, Yves; Caner, Alessandra (2009-09-11). Radyoterapi ve Brakiterapi. ISBN 9789048130955.
- ^ a b Salembier C, Lavagnini P, Nickers P, vd. (2007). "Kalıcı prostat brakiterapisinde tümör ve hedef hacimler: prostat brakiterapisine ilişkin ESTRO / EAU / EORTC tavsiyelerine ek". Radyoterapi ve Onkoloji. 83 (1): 3–10. doi:10.1016 / j.radonc.2007.01.014. PMID 17321620.
- ^ a b c d e Ash D, Flynn A, Batterman J ve diğerleri. (2000). "Lokalize prostat kanseri için kalıcı tohum implantasyonu üzerine ESTRO / EAU / EORTC tavsiyeleri". Radyoterapi ve Onkoloji. 57 (3): 315–321. doi:10.1016 / s0167-8140 (00) 00306-6. PMID 11104892.
- ^ a b Ulusal Klinik Mükemmellik Enstitüsü. Prostat kanseri tanı ve tedavisi (2008). NICE klinik kılavuzları 58. Londra: Ulusal Klinik Mükemmellik Enstitüsü
- ^ a b Prostat Brakiterapi Danışma Grubu: www.prostatebrachytherapyinfo.net
- ^ Stewart, A.J .; Drinkwater, K.J .; Laing, R.W .; Nobes, J.P .; Locke, I. (Haziran 2015). "Kraliyet Radyologlar Koleji 2012 Yılında Prostat Brakiterapisi Denetimi". Klinik Onkoloji. 27 (6): 330–336. doi:10.1016 / j.clon.2015.02.005. PMID 25727645.
- ^ Khaksar SJ, Laing RW, Henderson A, vd. (2006). "Biyokimyasal (prostata özgü antijen) nükssüz hayatta kalma ve sonrasında toksisite 125Düşük doz hızlı prostat brakiterapi ". BJU Uluslararası. 98 (6): 1210–1215. doi:10.1111 / j.1464-410x.2006.06520.x. PMID 17034501.
- ^ Langley SE, Laing R. Prostat brakiterapisi yaşlandı: teknik ve sonuçların gözden geçirilmesi. BJU International 2002; 89: 241–249
- ^ Crook J, Fleshner N, Roberts C, Pond G. 125 İyot prostat brakiterapisini takiben uzun süreli idrar sekeli. The Journal of Urology 2008; 179: 141–146
- ^ Stone, N. N .; Stok, R. G. (2002-04-01). "Kalıcı Prostat Brakiterapisi Sonrası Komplikasyonlar". Avrupa Ürolojisi. 41 (4): 427–433. doi:10.1016 / S0302-2838 (02) 00019-2. ISSN 0302-2838.
- ^ a b Buron, Catherine; Le Vu, Beatrice; Cosset, Jean-Marc; Pommier, Pascal; Peiffert, Didier; Delannes, Martine; Flam, Thierry; Guerif, Stephane; Salem, Naji; Chauveinc, Laurent; Livartowski, Alain (Mart 2007). "Lokalize prostat kanserinde prostatektomiye karşı brakiterapi: Fransız çok merkezli ileriye dönük bir mediko-ekonomik çalışmanın sonuçları". Uluslararası Radyasyon Onkolojisi Dergisi * Biyoloji * Fizik. 67 (3): 812–822. doi:10.1016 / j.ijrobp.2006.10.011. PMID 17293235.
- ^ a b "Prostat Kanserinden Sonra Erektil Disfonksiyon". www.hopkinsmedicine.org. Alındı 2020-04-01.
- ^ "Prostat Kanserinden Sonra Erektil Disfonksiyon". www.hopkinsmedicine.org. Alındı 2020-04-01.
