Doğum sonrası enfeksiyonlar - Postpartum infections
| Doğum sonrası enfeksiyonlar | |
|---|---|
| Diğer isimler | Puerperal ateş, çocuk yatağı ateşi, maternal sepsis, maternal enfeksiyon, puerperal enfeksiyonlar |
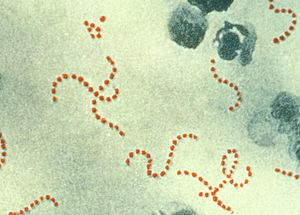 | |
| Streptococcus pyogenes (kırmızı lekeli küreler) birçok şiddetli puerperal ateş vakasından sorumludur. (900 × büyütme) | |
| Uzmanlık | Doğum |
| Semptomlar | Ateş, alt karın ağrısı, kötü kokulu vajinal akıntı[1] |
| Nedenleri | Tipik olarak birden fazla bakteri türü[1] |
| Risk faktörleri | Sezaryen, erken membran rüptürü, uzun süreli emek, yetersiz beslenme, diyabet[1][2] |
| Tedavi | Antibiyotikler[1] |
| Sıklık | 11,8 milyon[3] |
| Ölümler | 17,900[4] |
Doğum sonrası enfeksiyonlar, Ayrıca şöyle bilinir çocuk yatağı ateşi ve puerperal ateşbakteri var mı enfeksiyonlar of kadın üreme sistemi takip etme doğum veya düşük.[1] Belirtiler ve semptomlar genellikle şunları içerir: ateş 38.0 ° C'den (100.4 ° F) fazla, titreme, alt karın ağrısı ve muhtemelen kötü kokulu vajinal akıntı.[1] Genellikle ilk 24 saatten sonra ve doğumdan sonraki ilk on gün içinde ortaya çıkar.[5]
En yaygın enfeksiyon, rahim ve çevre dokular olarak bilinen puerperal sepsis, doğum sonrası metritveya doğum sonrası endometrit.[1][6] Risk faktörleri şunları içerir: sezaryen (C-bölümü), belirli bakterilerin varlığı gibi B grubu streptococcus vajinada erken membran rüptürü, çoklu vajinal muayeneler, elle çıkarılması plasenta, ve uzun süreli emek diğerleri arasında.[1][2] Çoğu enfeksiyon, bir dizi bakteri türünü içerir.[1] Teşhise nadiren yardımcı olunur kültür vajina veya kan.[1] İyileşmeyenlerde, tıbbi Görüntüleme gerekli olabilir.[1] Doğumdan sonra ateşin diğer nedenleri arasında göğüs büyümesi, İdrar yolu enfeksiyonları, karın kesiği enfeksiyonları veya epizyotomi, ve atelektazi.[1][2]
Sezaryen doğumunu takip eden riskler nedeniyle, tüm kadınların önleyici bir doz alması önerilir. antibiyotikler gibi ampisilin ameliyat zamanı civarında.[1] Yerleşik enfeksiyonların tedavisi antibiyotiklerle yapılır ve çoğu insan iki ila üç gün içinde iyileşir.[1] Hafif hastalığı olanlarda oral antibiyotik kullanılabilir; aksi takdirde intravenöz antibiyotikler önerilir.[1] Yaygın antibiyotikler aşağıdakilerin bir kombinasyonunu içerir: ampisilin ve antibiyotik vajinal doğumu takiben veya klindamisin ve sezaryen geçirenlerde gentamisin.[1] Uygun tedavi ile düzelmeyenlerde, diğer komplikasyonlar gibi apse değerlendirilebilir.[1]
2015 yılında yaklaşık 11,8 milyon anne enfeksiyonu meydana geldi.[3] Gelişmiş dünyada yaklaşık yüzde bir ila ikisinde rahim enfeksiyonu gelişir. vajinal doğum.[1] Bu, doğumları daha zor olanlarda yüzde 5 ila 13'e ve koruyucu antibiyotik kullanımından önce sezaryen ile yüzde 50'ye yükseliyor.[1] 2015 yılında, bu enfeksiyonlar 1990'da 34.000 ölümden 17.900 ölümle sonuçlandı.[4][7] Hamilelik sırasındaki ölümlerin yaklaşık% 10'unun sebebidir.[2] Durumun bilinen ilk açıklamaları, MÖ 5. yüzyıla kadar uzanır. Hipokrat.[8] Bu enfeksiyonlar, en azından 18. yüzyıldan başlayarak antibiyotiklerin piyasaya sürüldüğü 1930'lara kadar doğum sırasında çok yaygın bir ölüm nedeniydi.[9] 1847'de Macar hekim Ignaz Semmelweiss Viyana Birinci Doğum Kliniğinde hastalıktan ölümleri yaklaşık yüzde yirmi'den yüzde ikiye düşürdü. el yıkama ile kalsiyum hipoklorit.[10][11]
Belirti ve bulgular
Belirtiler ve semptomlar genellikle şunları içerir: ateş 38.0 ° C'den (100.4 ° F) fazla, titreme, düşük karın ağrısı ve muhtemelen kötü kokulu vajinal akıntı.[1] Genellikle ilk 24 saatten sonra ve doğumdan sonraki ilk on gün içinde ortaya çıkar.[5]
Nedenleri
Doğumdan sonra bir kadının genital sistem enfeksiyona eğilimli geniş bir çıplak yüzeye sahiptir. Enfeksiyon onun boşluğu ve duvarı ile sınırlı olabilir rahim veya neden olmak için ötesine yayılabilir septisemi (kan zehirlenmesi) veya diğer hastalıklar, özellikle uzun bir emek veya şiddetli kanama nedeniyle direnci azaldığında. Puerperal enfeksiyon en çok rahim iç kısmının ham yüzeyinde plasenta (doğum sonrası); fakat patojenik organizmalar da etkileyebilir yaralar genital sistemin herhangi bir kısmının. Hangi portal tarafından olursa olsun, kan dolaşımı ve lenf sistemi neden olmak sepsis, selülit (bağ dokusunun iltihabı) ve pelvik veya genelleşmiş peritonit (karın zarının iltihabı). Hastalığın ciddiyeti, şiddet Enfekte eden organizmanın, işgal edilen dokuların direncinin ve kadının genel sağlığının. Bu enfeksiyonu yaygın olarak üreten organizmalar Streptococcus pyogenes; stafilokok (deride ve sivilce, karbonkül ve diğerleri püstüler püskürmeler); anaerobik streptokoklar uzun ve yaralı emek ve vasıfsız aletle teslimattan sonra mevcut olabilen cansız dokularda gelişen; Escherichia coli ve Clostridium perfringens (alt bağırsak sakinleri); ve Klostridium tetani.
Risk faktörleri
Nedenler (azalan sıklık sırasına göre listelenmiştir) şunları içerir: endometrit, idrar yolu enfeksiyonu, Zatürre /atelektazi, yara enfeksiyonu, ve septik pelvik tromboflebit. Her durum için septik risk faktörleri, sırasıyla doğum sonrası durumun genellikle meydana geldiği gün (PPD).
- PPD 0: atelektazi risk faktörleri şunları içerir Genel anestezi, Sigara içiyor, ve obstrüktif akciğer hastalığı.
- PPD 1–2: idrar yolu enfeksiyonları risk faktörleri arasında birden fazla kateterizasyon doğum sırasında birden çok vajinal muayeneler doğum sırasında ve tedavi edilmemiş bakteriüri.
- PPD 2–3: endometrit (en yaygın neden) risk faktörleri arasında acil sezaryen, uzun süreli membran rüptürü, uzun süreli doğum ve doğum sırasında çoklu vajinal muayeneler bulunur.
- PPD 4–5: yara enfeksiyonu risk faktörleri arasında acil sezaryen, uzun süreli membran rüptürü, uzun süreli eylem ve doğum sırasında çoklu vajinal muayene.
- PPD 5–6: septik pelvik tromboflebit risk faktörleri arasında acil sezaryen doğum, uzun süreli membran rüptürü, uzun süreli doğum ve yaygın zor vajinal doğum yer alır.
- PPD 7–21: mastitis risk faktörleri arasında meme başı travması bulunur Emzirme.
Teşhis
Puerperal ateş şu durumlarda teşhis edilir:
- 38 ° C'nin (100,4 ° F) üzerinde 24 saat boyunca devam eden veya doğum veya kürtajdan sonraki ilk günün sonundan 10. günün sonuna kadar olan dönemde tekrarlayan bir sıcaklık artışı. (ICD-10)
- Postpartum ilk on günün herhangi ikisinde 38 ° C (100.4 ° F) veya daha yüksek oral sıcaklık. (USJCMW)[12]
Puerperal ateş (Latince'den puer, erkek çocuk (erkek)), artık teşhis kategorisi olarak tercih edilmemektedir. Bunun yerine, çağdaş terminoloji şunları belirtir:[13]
- belirli enfeksiyon hedefi: endometrit (rahim iç zarının iltihabı), Metrophlebitis (rahim damarlarının iltihabı) ve peritonit (karın zarının iltihaplanması)
- enfeksiyonun şiddeti: daha az ciddi enfeksiyon (mikropların çoğalmasını içeriyordu) veya muhtemelen yaşamı tehdit edici sepsis (mikropların kan akışı boyunca kontrolsüz ve kontrolsüz çoğalması).
Endometrit polimikrobiyal bir enfeksiyondur. Sıklıkla şu organizmaları içerir: Üreplazma, Streptokok, Mikoplazma, ve Bakteroidler ve ayrıca aşağıdakiler gibi organizmaları içerebilir Gardnerella, Klamidya, Lactobacillus, Escherichia, ve Stafilokok.[14]
Ayırıcı tanı
Aşağıdakiler dahil olmak üzere bir dizi başka koşul, doğumdan sonra ateşe neden olabilir: İdrar yolu enfeksiyonları, göğüs büyümesi, atelektazi ve diğerleri arasında cerrahi kesiler.[1]
Yönetim
Bu enfeksiyonları önlemek ve tedavi etmek için antibiyotikler kullanılmıştır, ancak antibiyotiklerin kötüye kullanılması küresel sağlık için ciddi bir sorundur.[2] Ne zaman antibiyotik vermenin uygun olduğunu ve hangi antibiyotiklerin en etkili olduğunu ana hatlarıyla gösteren kılavuzlara uyulması önerilir.[2]
Atelektazi: hafif ila orta derecede ateş, göğüste değişiklik veya hafif raller yok oskültasyon.
Yönetim: pulmoner egzersizler, ambulasyon (derin nefes alma ve yürüme)
İdrar yolu enfeksiyonu : yüksek ateş, halsizlik, kostovertebral hassasiyet, pozitif idrar kültürü.
Yönetim: kültür duyarlılığına göre antibiyotikler (sefalosporin).
Endometrit: orta derecede ateş, mükemmel uterus hassasiyeti, minimal karın bulguları.
Yönetim: Polimikrobiyal organizmaları kapsayan çoklu ajan IV antibiyotikler: klindamisin, gentamisin, yanıt yoksa ampisilin ilavesi, kültür gerekli değildir.
Yara enfeksiyonu: antibiyotiklere rağmen sürekli yükselen ateş, yara eritem veya dalgalanma, yara drenajı.
Tedavi: Selülit için antibiyotikler, açık ve dren yara, günde iki kez saline batırılmış tampon, ikincil kapatma.
Septik pelvik tromboflebit: antibiyotiklere rağmen kalıcı geniş ateş dalgalanmaları, genellikle normal abdominal veya pelvik muayeneler.
Yönetim: PTT'yi başlangıç değerlerini iki katına çıkarmak için yeterli hızlarda 7-10 gün IV heparin.
Mastitis: tek taraflı, lokalize eritem, ödem, hassasiyet.
Tedavi: Selülit için antibiyotikler, varsa açık ve dren apsesi.
Epidemiyoloji
Yılda puerperal sepsis vakalarının sayısı, yayınlanmış literatürde geniş farklılıklar göstermektedir - bu, farklı tanımlama, kayıt vb. İle ilgili olabilir.[12] Küresel olarak bakteri enfeksiyonları% 10'unun nedenidir anne ölümleri - bu düşük gelirli ülkelerde daha yaygındır, ancak aynı zamanda yüksek gelirli ülkelerde anne ölümlerinin doğrudan bir nedenidir.[2][15]
Amerika Birleşik Devletleri'nde, tüm doğumların yüzde bir ila sekizinde lohusalık enfeksiyonlarının meydana geldiğine inanılmaktadır. Her 100.000 doğumda yaklaşık üçü puerperal sepsisten ölüyor. En önemli tek risk faktörü sezaryen.[16] Sayısı anne ölümleri Amerika Birleşik Devletleri'nde 100.000'de yaklaşık 13'tür. Amerika Birleşik Devletleri'nde gebeliğe bağlı ölümlerin yaklaşık% 11'ini oluştururlar.[1]
Birleşik Krallık 1985–2005'te sayısı direkt 100.000 gebelikte genital sistem sepsisi ile ilişkili ölümler 0.40-0.85 idi.[17] 2003–2005'te, genital sistem sepsisi, anne ölümünün doğrudan nedenlerinin% 14'ünü oluşturuyordu.[18]
18. ve 19. yüzyıllardaki puerperal enfeksiyonlar, ortalama olarak her 1000 doğumda 6 ila 9 kadını etkiledi ve peritonit veya sepsis nedeniyle iki ila üçünü öldürdü. En yaygın tek neden buydu anne ölüm oranı ile ilgili tüm ölümlerin yaklaşık yarısını oluşturuyor doğum ve sadece ikinci oldu tüberküloz doğurganlık çağındaki kadınların öldürülmesinde. Sadece İngiltere ve Galler'de 18. ve 19. yüzyıllarda yaklaşık 250.000-500.000'in lohusa ateşinden öldüğü kabaca bir tahmin.[19]
Tarih
Zamanından beri tanınmasına rağmen Hipokrat külliyat çocuk yatağındaki kadınların ateşe eğilimli olduğu, "doğum ateşi" adlı farklı isim tarihi kayıtlarda ancak 18. yüzyılın başlarından itibaren geçmektedir.[20]
20. yüzyılda doğum yapan kadınlarda ölüm oranı Gelişmiş ülkeler. Düşüş, kısmen iyileştirilmiş çevre koşullarına atfedilebilir, daha iyi doğum bakım ve kullanımı antibiyotikler. Diğer bir neden, Streptococcus pyogenes'in virülansının veya invazivliğinin azalması gibi görünmektedir. Bu organizma aynı zamanda kızıl, aynı dönemde ciddiyet ve görülme sıklığı da önemli ölçüde azalmıştır.[kaynak belirtilmeli ]
"Doktor Vebası"

1600'lerden 1800'lerin ortalarına kadar, çocuk yatağı ateş vakalarının çoğuna doktorlar neden oldu. Bilgisi olmadan mikroplar, doktorlar el yıkamanın gerekli olduğuna inanmadılar.
17. yüzyılda birçok Avrupa şehrinde doğum hastaneleri yaygınlaştı. Bu "yatılı" hastaneler hiçbir bilginin olmadığı bir zamanda kuruldu. antisepsi veya epidemiyoloji ve kadınlar kalabalıklaşmaya, sık vajinal muayenelere ve kontamine aletler, pansuman ve yatak örtülerine maruz bırakıldı. Bir doktorun, ellerini yıkamadan veya hastalar arasında kıyafet değiştirmeden bebeği birbiri ardına doğurması yaygındı.
Kaydedilen ilk puerperal ateş salgını, Hôtel-Dieu de Paris 1646'da. Avrupa ve Amerika'daki hastaneler, doğum yapan tüm kadınların% 20 ila% 25'i arasında sürekli olarak ölüm oranları rapor ettiler ve doğum koğuşlarında doğum yapan kadınların% 100'e varan ölümleri ile aralıklı salgınlarla noktalandı.[21]
1800'lerde Ignaz Semmelweis Evde doğum yapan kadınların doktorda doğum yapanlara göre çocuk yatağı ateşi görülme sıklığının çok daha düşük olduğunu fark etti. Doğumevi. Araştırması, elleri bir antiseptik Bu durumda doğumdan önce kalsiyum klorür solüsyonu çocuk yatağı ölümlerini% 90 oranında azaltmıştır.[22] Bulgularının yayınlanması tıp mesleği tarafından iyi karşılanmadı. Fikir hem mevcut tıbbi kavramlarla hem de doktorların kendileriyle ilgili imajıyla çelişiyordu.[23] Doktorların küçümsemesi ve alay konusu o kadar aşırıydı ki, Semmelweis Viyana'dan taşındı ve sonunda öldüğü yerde akıl hastanesine gitti.[24]
Semmelweis, bu konu hakkında bir uyarıda bulunduktan sonra görmezden gelinen tek doktor değildi: Puerperal Ateş Salgını Üzerine Bir İnceleme (1795), eski deniz cerrahı ve Aberdoniyen doğum uzmanı Alexander Gordon (1752–1799), hastalığın ebeler ve doktorlar tarafından bir vakadan diğerine bulaştığı konusunda uyardı. Gordon, "Enfeksiyonu çok sayıda kadına taşımanın aracının ben olduğumu belirtmek benim için hoş olmayan bir beyan" diye yazdı.[25][26]
Thomas Watson (1792-1882), Tıp Profesörü King's College Hastanesi, London, 1842'de şunları yazdı: "Nohut ateşi yaygınsa veya bir uygulayıcı bunun herhangi bir örneğine katılmışsa, en gayretli kullanmalıdır. abdest. "Watson tavsiye etti el yıkama ile klor kadın doğum görevlileri için çözüm ve kıyafet değişiklikleri "pratisyenin bir hasta ile diğeri arasında bulaşma ve ölüm aracı olmasını önlemek için."[27][28]
Hijyenik önlemler

1843'te, Oliver Wendell Holmes Sr. yayınlanan Puerperal Ateşin Bulaşıcılığı ve tartışmalı bir şekilde, puerperal ateşin sıklıkla hekimler ve hemşireler tarafından hastadan hastaya taşındığı sonucuna varmıştır; Doğuma yardım edenlerin temiz giysilerin ve otopsilerden kaçınmasının lohusalık ateşinin yayılmasını önleyeceğini öne sürdü.[29][30] Holmes, Dr. James Blundell'in "... kendi ailemde, en çok değer verdiklerimin, en iyi yardımı almaları gerektiğinden, yardımsız, ahırda, ahırda teslim edilmelerini tercih ettim. en adil apartman dairesi, ancak bu acımasız hastalığın buharlarına maruz kalıyor. "[31]
Holmes'un vardığı sonuçlar birçok çağdaş tarafından alaya alındı. Charles Delucena Meigs Tanınmış bir kadın doğum uzmanı, "Doktorlar beyefendi ve beylerin elleri temiz." dedi.[32][33] Richard Gordon, Holmes'un öğütlerinin "özellikle Philadelphia'daki kadın doğum uzmanlarını kızdırdığını" belirtiyor.[34] O günlerde, "cerrahlar kanla sertleştirilmiş önlüklerle ameliyat edildi - ceket ne kadar sert olursa, meşgul cerrah o kadar gururluydu", "irin ameliyattan kan kadar ayrılmazdı" ve "İhtiyatlılığın yanında temizlik vardı". O alıntılar Sör Frederick Treves o çağda: "Temiz olmanın bir amacı yoktu. Gerçekten de temizlik yersizdi. İnce ve etkilenmiş olduğu düşünülüyordu. Bir cellat, başını kesmeden önce tırnaklarını manikür yapabilirdi".[35][36]
1844'te, Ignaz Semmelweis Birinci Obstetrik Bölümü'nde öğretim görevlisi olarak atandı. Viyana Genel Hastanesi (Allgemeines Krankenhaus), tıp öğrencilerinin eğitim aldıkları yer. Holmes'un makalesi hakkında bilgi sahibi olmadan çalışan Semmelweis, koğuşunun ateşten kaynaklanan% 16 ölüm oranının, ebelik öğrencilerinin eğitildiği İkinci Bölüm'deki% 2'lik ölüm oranından önemli ölçüde daha yüksek olduğunu fark etti. Semmelweis ayrıca hastaneye gelmeden önce doğum yapan kadınlarda lohusalık ateşinin nadir olduğunu fark etti. Semmelweis, Birinci Bölüm'deki doktorların her sabah önceki gün ölen kadınlara otopsi yaptığını, ancak ebelerin bu tür otopsi yapmalarına gerek olmadığını veya izin verilmediğini belirtti. Bir meslektaşının ardından otopsilerle doğum ateşi arasındaki bağlantıyı kurdu. Jakob Kolletschka, otopsi yaparken yanlışlıkla elini keserek sepsisten öldü.
Semmelweis, çeşitli temizlik maddeleriyle deneyler yapmaya başladı ve Mayıs 1847'den itibaren, Birinci Bölüm'de çalışan tüm doktorlara ve öğrencilere koğuşta çalışmaya başlamadan önce ve daha sonra her vajinal muayeneden önce ellerini klorlu kireç solüsyonunda yıkamalarını emretti. Bölümde puerperal ateşten ölüm oranı Mayıs 1847'deki% 18'den aynı yılın Haziran-Kasım aylarında% 3'ün altına düştü.[37] Elde ettiği sonuçlar olağanüstü olsa da, şüphecilik ve alay konusu oldu (bkz. Semmelweis'e yanıt ).
Aynı işi St.Rochus hastanesinde de yaptı. Pest, Macaristan bulgularını 1860'ta yayınladı, ancak keşfi yine göz ardı edildi.[38]
1935'te, Leonard Colebrook gösterdi Prontosil karşı etkiliydi hemolitik streptokok ve dolayısıyla lohusalık ateşi için bir tedavi.[39][40]
Önemli durumlar
Elit statüsü, birçok İngiliz kraliçesinin ölümlerinin de onayladığı gibi, doğum sonrası enfeksiyonlara karşı koruma sağlamıyordu. York Elizabeth kraliçe eşi Henry VII, kızını doğurduktan bir hafta sonra puerperal ateşten öldü, o da öldü. Onun oğlu Henry VIII bu şekilde ölen iki karısı vardı, Jane Seymour ve Catherine Parr.
Suzanne Barnard, filozof annesi Jean-Jacques Rousseau, onu doğurduktan sonra ateş yaktı ve dokuz gün sonra öldü. Bebek oğlu da doğumdan sonra tehlikeli bir sağlık durumundaydı; yetişkin Rousseau daha sonra "Ben dünyaya o kadar az yaşam belirtisiyle geldim ki beni korumak için çok az umut vardı" diye yazmıştı. Bir teyzesi tarafından sağlığına kavuşturuldu.[41] Fransız doğa filozofu Émilie du Châtelet 1749'da öldü. Mary Wollstonecraft, yazar Kadın Haklarının Korunması doğum yaptıktan on gün sonra öldü onun ikinci kızı, yazmak için büyüdü Frankenstein. Diğer önemli kurbanlar arasında Afro-Amerikan şair Phillis Wheatley (1784), İngiliz kat hizmetleri otoritesi Isabella Beeton ve Amerikalı yazar Jean Webster 1916'da puerperal ateşten öldü.
İçinde Charles Dickens ' Roman Noel Şarkısı, her ikisinin de Scrooge'un Anne ve küçük kız kardeşi bu durumdan öldüler, karakterin yeğeni Fred'e olan düşmanlığını ve kendi babasıyla olan zayıf ilişkisini açıkladı.[kaynak belirtilmeli ].
Ayrıca bakınız
- Doğum sonrası hapsi doğumdan sonra geleneksel bir uygulama
Referanslar
- ^ a b c d e f g h ben j k l m n Ö p q r s t sen v "37". Williams Kadın Hastalıkları (24. baskı). McGraw-Hill Profesyonel. 2014. s. Bölüm 37. ISBN 978-0-07-179893-8.
- ^ a b c d e f g DSÖ'nün maternal peripartum enfeksiyonlarının önlenmesi ve tedavisi için tavsiyeleri (PDF). Dünya Sağlık Örgütü. 2015. s. 1. ISBN 978-9241549363. PMID 26598777. Arşivlendi (PDF) 2016-02-07 tarihinde orjinalinden.
- ^ a b GBD 2015 Hastalık ve Yaralanma Sıklığı ve Yaygınlığı, İşbirliği Yapanlar. (8 Ekim 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanma için engellilikle geçen yıllar, 1990-2015: 2015 Küresel Hastalık Yükü Çalışması için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ a b GBD 2015 Mortalite ve Ölüm Nedenleri, İşbirliği Yapanlar. (8 Ekim 2016). "Küresel, bölgesel ve ulusal yaşam beklentisi, tüm nedenlere bağlı ölüm oranı ve 249 ölüm nedeni için nedene özgü ölüm oranı, 1980–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1459–1544. doi:10.1016 / s0140-6736 (16) 31012-1. PMC 5388903. PMID 27733281.
- ^ a b Hiralal Konar (2014). DC Dutta'nın Obstetrik Ders Kitabı. JP Medical Ltd. s. 432. ISBN 978-93-5152-067-2. Arşivlendi 2015-12-08 tarihinde orjinalinden.
- ^ "Hacker & Moore'un Kadın Hastalıkları ve Doğum Temelleri'nin Kapağı". Hacker & Moore'un kadın hastalıkları ve jinekoloji temelleri (6 ed.). Elsevier Kanada. 2015. s. 276–290. ISBN 978-1455775583.
- ^ GBD 2013 Mortality and Why of Death, Collaborators (17 Aralık 2014). "240 ölüm nedeni için küresel, bölgesel ve ulusal, yaşa-cinsiyete özgü tüm nedenlere ve nedene özgü ölüm oranı, 1990–2013: Küresel Hastalık Yükü Çalışması 2013 için sistematik bir analiz". Lancet. 385 (9963): 117–171. doi:10.1016 / S0140-6736 (14) 61682-2. PMC 4340604. PMID 25530442.
- ^ Walvekar, Vandana (2005). Perinatal enfeksiyonlar kılavuzu. Yeni Delhi: Jaypee Bros. s. 153. ISBN 978-81-8061-472-9. Arşivlendi 2016-03-04 tarihinde orjinalinden.
- ^ Magner, Lois N. (1992). Tıp tarihi. New York: Dekker. pp.257 –258. ISBN 978-0-8247-8673-1.
- ^ Anderson, BL (Nisan 2014). "Puerperal grup A streptokok enfeksiyonu: Semmelweis'in ötesinde". Kadın Hastalıkları ve Doğum. 123 (4): 874–882. doi:10.1097 / aog.0000000000000175. PMID 24785617.
- ^ Ataman, AD; Vatanoğlu-Lutz, EE; Yıldırım, G (2013). "Damgalarda Tıp-Ignaz Semmelweis ve Puerperal Ateş". Türk Alman Jinekoloji Derneği Dergisi. 14 (1): 35–9. doi:10.5152 / jtgga.2013.08. PMC 3881728. PMID 24592068.
- ^ a b Sistematik Bir İnceleme için Puerperal Sepsis Protokolünün Küresel İnsidansı Arşivlendi 2008-12-17 Wayback Makinesi
- ^ Carter (2005): 98
- ^ Berenson, AB (Nisan 1990). "Ergenlerde Sezaryen Sonrası Endometritin Bakteriyolojik Bulguları". Kadın Hastalıkları ve Doğum. 75 (4): 627–629. PMID 2314783. Arşivlendi 2013-11-03 tarihinde orjinalinden.
- ^ "Annede peripartum enfeksiyonlarının önlenmesi ve tedavisi için DSÖ önerileri" (PDF). Arşivlendi (PDF) 2016-03-06 tarihinde orjinalinden.
- ^ Carter, K. Codell; Carter, Barbara R. (2005). Çocuk yatağı ateşi. Ignaz Semmelweis'in bilimsel biyografisi. İşlem Yayıncıları. s. 100. ISBN 978-1-4128-0467-7.
- ^ Lewis, Gwyneth, ed. (2007). Annelerin Hayatlarını Kurtarmak: Anneliği daha güvenli hale getirmek için anne ölümlerinin gözden geçirilmesi - 2003–2005. Birleşik Krallık'ta Anne Ölümlerine İlişkin Gizli Sorgulamaların Yedinci Raporu. CEMACH. s. 97. ISBN 978-0-9533536-8-2.[kalıcı ölü bağlantı ]
- ^ CEMACH: Annelerin Hayatlarını Kurtarmak 2003–2005 Arşivlendi 2008-05-21 de Wayback Makinesi
- ^ Loudon, Irvine (9 Mart 2000). Çocuk Yatağı Ateşi Trajedisi (PDF). Oxford University Press, ABD. s. 6. ISBN 978-0-19-820499-2. Arşivlenen orijinal (PDF) 11 Şubat 2012.
- ^ Bu terimin ilk ne zaman ortaya çıktığına dair tartışma Irvine Loudon tarafından sunulmuştur, Çocuklukta ateşin trajedisi, Oxford University Press, 2000, s. 8.
- ^ Loudon I. "On sekizinci yüzyıldan 1935'e kadar çocuk yatağında ölümler". Med Tarihi 1986; 30: 1–41
- ^ Caplan, Caralee E. (1995). "Çocuk Yatağı Ateşi Gizemi ve Tıp Haberciliğinin Anlamı". McGill Tıp Dergisi. 1 (1). Arşivlenen orijinal 2012-07-07 tarihinde.
- ^ Wyklicky H, Skopec M (1983). "Ignaz Philipp Semmelweis, bakteriyolojinin peygamberi". Bulaşıcı Kontrol. 4 (5): 367–370. doi:10.1017 / S0195941700059762. PMID 6354955.
- ^ De Costa, Caroline M (Kasım 2002). ""Çocuk yatağında ateşin bulaşıcılığı ": kısa bir puerperal sepsis öyküsü ve tedavisi". Avustralya Tıp Dergisi. 177 (11–12): 668–671. doi:10.5694 / j.1326-5377.2002.tb05004.x. PMID 12463995. S2CID 12164328. Arşivlendi 2006-12-03 tarihinde orjinalinden.
- ^ Gordon, Alexander (1795). Aberdeen'deki Salgın Puerperal Ateşi Üzerine Bir İnceleme. Londra, İngiltere: G.G. ve J. Robinson. pp.63 –64. S. 63, Gordon puerperal ateşi bulaşıcı olarak kabul etti: "Ancak bu hastalık, yalnızca bir uygulayıcı tarafından ziyaret edildiği veya teslim edildiği veya daha önce hastalıktan etkilenen hastalara bakmış bir hemşire tarafından bakıldığı şekliyle bu tür kadınları ele geçirdi. Kısaca , Bulaşıcı doğasına ve enfeksiyonun çiçek hastalığı veya kızamık hastalığı kadar kolayca iletildiğine ve tanıdığım diğer enfeksiyonlardan daha hızlı işlediğine dair açık kanıtlara sahiptim. " P. 64: "Enfeksiyonu çok sayıda kadına taşımanın aracının ben olduğumu belirtmek benim için hoş olmayan bir beyan."
- ^ "Puerperal Ateş Salgını Üzerine Bir İnceleme". www.general-anaesthesia.com. Arşivlenen orijinal 20 Temmuz 2008. Alındı 15 Eylül 2011.
- ^ Watson (18 Şubat 1842). "Fiziğin ilkeleri ve pratiği üzerine dersler: Karın hastalıkları". Londra Tıp Gazetesi. 29: 801–808. P. 806: "Doğum ateşi yükseldiğinde veya bir uygulayıcı bunun herhangi bir örneğine katıldığında, en gayretli abdesti kullanmalı; ellerini bir miktar dezenfektan sıvıyla, örneğin zayıf bir klor çözeltisiyle bile yıkamalı: Gitmekten kaçınmalıdır. Ebelik hastalarından herhangi birine aynı kıyafetle: Kısacası, tehlike anlaşıldığında sağduyunun giysilerinin veya vücudunun bir hasta arasında bulaşma ve ölüm aracı haline gelmesine karşı göstereceği tüm önlemleri almalıdır. ve başka."
- ^ Avustralya Tıp Dergisi."Çocuk yatağında ateşin bulaşıcılığı: kısa bir puerperal sepsis öyküsü ve tedavisi" Arşivlendi 2006-12-03 de Wayback Makinesi
- ^ Holmes, Oliver W. (1842–1843). "Nohut ateşinin bulaşıcılığı üzerine". The New England Quarterly Journal of Medicine. 1: 503–530.
- ^ Oliver Wendell Holmes: Puerperal Ateşin Bulaşıcılığı Arşivlendi 2007-02-03 de Wayback Makinesi
- ^ (Holmes, 1842–1843), s. 510.
- ^ Meigs, Charles Delucena (1854). Çocuk Yatağındaki Ateşlerin Doğası, İşaretleri ve Tedavisi Üzerine: Sınıfı Öğrencilerine Hitaben Bir Dizi Mektupta. Philadelphia, Pensilvanya: Blanchard ve Lea. s.104. P. 104: Philadelphia, Pennsylvania'daki bir doktordan bahseden Meigs, "O, kişisel görünümüne titizlikle dikkat eden bir beyefendi ... Ama bir beyefendinin elleri temiz."
- ^ Henderson, David K .; Lee, Laura M .; Palmore, Tara N. (1 Haziran 2014). "Çağdaş Semmelweis refleksi: Kusurlu bir eğitimci olarak tarih". Bugün Enfeksiyon Kontrolü.
- ^ Gordon, Richard (1983). "Felaket Annelik: Viyana Koğuşlarından Hikayeler". Büyük Tıbbi Afetler. Londra: Hutchinson & Co. s. 43–46 [43].
- ^ Ağaçlar, Frederick (1923). "Bölüm 2: Eski Kabul Odası". Fil Adam ve Diğer Anılar. Londra, İngiltere: Cassell and Company, Ltd. s.56 –57.
- ^ Gordon, Richard (1983) s. 44
- ^ Raju, T.N. (1999). "Ignác Semmelweis ve fetal ve neonatal sepsisin etiyolojisi". Perinatoloji Dergisi. 19 (4): 307–310. doi:10.1038 / sj.jp.7200155. PMID 10685244.
- ^ Christa Colyer."Çocuk yatağı ateşi: on dokuzuncu yüzyıl gizemi," Arşivlendi 2009-04-16 Wayback Makinesi National Center for Case Study Teaching in Science, 8 Aralık 1999 (revize edildi 27 Ekim 2003).
- ^ Colebrook, L; Kenny, M (6 Haziran 1936). "İnsan Puerperal Enfeksiyonlarının ve Farelerde Deneysel Enfeksiyonların Prontosil ile Tedavisi".Lancet 227(1): 1279–1286.
- ^ Sue Bale; Vanessa Jones (2006). Yara bakımı hemşireliği. Elsevier Sağlık Bilimleri. s. 54. ISBN 978-0-7234-3344-6. Alındı 2009-08-05.
- ^ Den alıntıdır Will Durant "Rousseau Çağı" nın.[tam alıntı gerekli ]
daha fazla okuma
- Chaim W, Burstein E (Ağustos 2003). "Doğum sonrası enfeksiyon tedavileri: bir inceleme". Farmakoterapi Üzerine Uzman Görüşü (gözden geçirmek). 4 (8): 1297–313. doi:10.1517/14656566.4.8.1297. PMID 12877638. S2CID 26781321.
- Fransızca L (Ağustos 2003). "Doğum sonrası endometritin önlenmesi ve tedavisi". Güncel Kadın Sağlığı Raporları (gözden geçirmek). 3 (4): 274–9. PMID 12844449.
- Calhoun BC, Brost B (Haziran 1995). "Ani puerperal ateşin acil tedavisi". Kuzey Amerika Kadın Hastalıkları ve Doğum Klinikleri (gözden geçirmek). 22 (2): 357–67. PMID 7651676.
Dış bağlantılar
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |
