Strongyloidiasis - Strongyloidiasis
| Strongyloidiasis | |
|---|---|
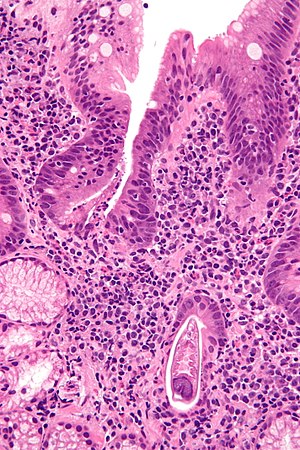 | |
| Mikrograf Strongyloidiasis gösteren; sağ alt köşede bir solucan parçası görülmektedir. H&E boyası. | |
| Uzmanlık | Bulaşıcı hastalık |
| Semptomlar | karın ağrısı, ishal, kilo kaybı kaşıntı ve kızarıklık |
| Komplikasyonlar | Hiperenfeksiyon sendromu |
| Nedenleri | Strongyloides stercoralis |
| Risk faktörleri | İmmünkompromizasyon |
| Teşhis yöntemi | Seroloji, dışkı testleri |
| Tedavi | Ivermektin |
Strongyloidiasis bir insan paraziter hastalığı neden olduğu nematod aranan Strongyloides stercoralis, ya da bazen S. fülleborni hangisi bir tür helmint. Bir gruba ait nematodlar aranan yuvarlak kurtlar. Bu bağırsak kurdu insanlarda bir takım semptomlara neden olabilir, özellikle cilt semptomları, karın ağrısı, ishal ve kilo kaybı, yaygın hastalıktaki diğer birçok spesifik ve belirsiz semptomun yanı sıra hiperenfeksiyon yoluyla yaşamı tehdit eden ciddi durumlar. Bazı kişilerde, özellikle ihtiyaç duyanlarda kortikosteroidler veya diğer immünosüpresif ilaçlar, Strongyloides neden olabilir hiperenfeksiyon sendromu tedavi edilmezse ölüme yol açabilir. Teşhis kan ve dışkı testleri ile konur. İlaç ivermektin Strongyloidiasis'in tedavisinde yaygın olarak kullanılmaktadır.
Strongyloidiasis bir tür toprakla bulaşan helmintiyaz. Düşük tahminler, bunun dünya çapında 30-100 milyon insanı etkilediğini varsaymaktadır,[1] çoğunlukla tropikal ve subtropikal ülkelerde, daha yüksek tahminler ihtiyatlı olarak enfeksiyonun 370 milyon insanı veya daha fazla olduğunu tahmin ediyor.[2] Grubuna aittir ihmal edilen tropikal hastalıklar ve dünya çapındaki çabalar enfeksiyonu ortadan kaldırmayı hedefliyor.[3]
Belirti ve bulgular
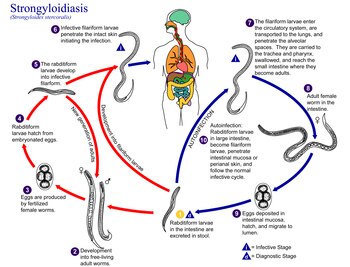
Strongyloides enfeksiyonu beş şekilde ortaya çıkar. Enfeksiyon devam ettikçe ve larvalar olgunlaştıkça solunum semptomları olabilir (Löffler sendromu ). Enfeksiyon daha sonra esas olarak sindirim semptomları ile kronik hale gelebilir. Yeniden enfeksiyonda (larvalar vücuttan geçerken) deriden akciğerlere ve son olarak da ince bağırsağa geçerken solunum, deri ve sindirim semptomları olabilir. Son olarak, hiperenfeksiyon sendromu birçok organ sisteminde semptomlara neden olur. Merkezi sinir sistemi.[4][5]
Komplike olmayan hastalık
Sık sık asemptomatik. Mide bağırsak sistemi semptomlar karın dahil Ağrı ve ishal ve / veya tersine kabızlık. Akciğer semptomlar (dahil Löffler sendromu ) filariform larvaların pulmoner göçü sırasında meydana gelebilir. Akciğer infiltrasyonu radyolojik araştırma yoluyla mevcut olabilir. Dermatolojik tezahürler şunları içerir ürtiker döküntüler kalça ve bel bölgelerinde olduğu gibi larva akıntıları.[6] Eozinofili genellikle mevcuttur.
Strongyloidiasis kronikleşebilir ve daha sonra tamamen asemptomatik hale gelebilir.
Yaygın hastalık
Yaygın Strongyloidiasis, kronik Strongyloidiasisli hastalar bağışıklığı baskılanmış. Yayılma ve hiperenfeksiyon arasında yapılacak bir ayrım vardır. Esas olarak anlamsal bir ayrımdır. Solucan yükünün nispeten daha düşük olduğu ancak sinsi semptomlara neden olduğu hafif bir yayılma veya hiperenfeksiyon teriminin tanımlamak için kullanıldığı aşırı yayılma olabilir. Bu nedenle, çeşitli seviyelerde şiddetli yayılmanın hiperenfeksiyonu karın ağrısı, şişkinlik, şok, pulmoner ve nörolojik komplikasyonlar, sepsis, kanama, emilim bozukluğu ve semptomların kombinasyonuna, derecesine, sayısına ve ciddiyetine bağlı olarak potansiyel olarak ölümcüldür. Solucanlar bağırsak duvarından kan dolaşımına girerek aynı anda bağırsak bakterilerinin girişine izin verir. Escherichia coli. Bu, aşağıdaki gibi semptomlara neden olabilir sepsis (kan dolaşımı enfeksiyonu),[7] ve bakteriler, lokalize enfeksiyona neden olabilecekleri diğer organlara yayılabilir. menenjit.[8] Hiperenfeksiyon olmaksızın yayılma, daha az bir dereceye kadar yukarıdakileri ve diğer birçok semptomu gösterebilir.
Yayılma, ilk enfeksiyondan yıllar sonra meydana gelebilir[9] ve yüksek doz ile ilişkilendirilmiştir kortikosteroidler, organ nakli immünosupresyonun diğer durumları ve nedenleri, HIV,[10][11] lepromatöz cüzzam, üçüncül frengi, aplastik anemi, yetersiz beslenme, ileri tüberküloz ve radyasyon zehirlenmesi.[12] İmmünsüpresyona başlanan hastaların kronik Strongyloidiasis için taranması sıklıkla tavsiye edilir; ancak, bu genellikle pratik değildir (tarama testleri genellikle mevcut değildir) ve gelişmiş ülkelerde kronik Strongyloidiasis prevalansı çok küçüktür, bu nedenle tarama endemik alanlar dışında genellikle maliyet-etkin değildir. Küresel seyahat gerçeği ve sözde "gelişmiş dünyada" bile modern gelişmiş sağlık hizmetlerine duyulan ihtiyaç, endemik olmayan alanlarda, güçlüyloidiazis gibi ihmal edilmiş tropikal hastalıklar için kolayca erişilebilen test ve taramanın yapılmasını gerektirmektedir.
Yaygın hastalıkta mutlaka herhangi bir eozinofili olmadığına dikkat etmek önemlidir. Gastrointestinal sistemle sınırlı bir enfeksiyonda eozinofili olmaması, kötü prognozu gösterebilir.[13] Yaygın enfeksiyonda genellikle eozinofili yoktur. Steroidler ayrıca eozinofiliyi baskılayarak yayılmaya ve potansiyel hiperenfeksiyona yol açar.
İmmünsüpresyonun neden olduğu artan yaygın enfeksiyonlar, bireyin durumuna ve diğer biyolojik yönlerine bağlı olarak, diğer hastalıkları veya tanıları taklit edebilen çok çeşitli ve değişken derecelerde farklı semptomlara neden olabilir. Palpe edilebilen birçok gastrointestinal ve diğer şiddetli semptomlara ek olarak kaşeksi Halsizliğin ortasında sıklıkla mevcuttur, ancak kilo kaybı olmaksızın kişilerde şiddetli yaygın enfeksiyonlar meydana gelebilir. vücut kitle indeksi.[kaynak belirtilmeli ]
Teşhis
Teşhis dayanır mikroskobik dışkıda larvaların (rhabditiform ve bazen filariform) tanımlanması veya duodenal sıvı. Birçok örneğin incelenmesi gerekli olabilir ve her zaman yeterli olmayabilir, çünkü doğrudan dışkı muayenesi nispeten duyarsız tek bir örnek ile larvaları yalnızca vakaların yaklaşık% 25'inde tespit edebilmektedir.[14] İlk enfeksiyondan dışkıda larvaların geçişine kadar 4 hafta sürebilir.
Dışkı şu şekilde incelenebilir: ıslak bağlar:
- direkt olarak
- konsantrasyondan sonra (formalin-etil asetat)
- Baermann huni tekniği ile larvaların geri kazanılmasından sonra
- Harada-Mori filtre kağıdı tekniği ile kültür sonrası
- kültürden sonra agar plakaları
Kültür teknikleri en hassas olanlardır, ancak Batı'da rutin olarak mevcut değildir. Birleşik Krallık'ta kültür, Liverpool veya Londra'daki Tropikal Tıp Okullarından birinde mevcuttur. Yeni toplanan ve soğumasına izin verilmeyen dışkı üzerinde doğrudan inceleme yapılmalıdır, çünkü kancalı kurt yumurtalar soğuduğunda çatlar ve larvaları Strongyloides'den ayırt etmek çok zordur.[kaynak belirtilmeli ]
Dışkıda Strongyloides bulmak, testlerin% 70'ine kadar negatiftir. Kötü bir enfeksiyondan şüpheleniliyorsa, sık sık dışkı örneklemesi ve duodenal biyopsi yapılması önemlidir. Duodenal sıvı, aşağıdaki gibi teknikler kullanılarak incelenebilir. Enterotest dizesi veya duodenal aspirasyon.[15] Larvalar tespit edilebilir balgam dissemine strongyloidiasis olan hastalardan.
Dışkı incelemesinin Strongyloides'i teşhis etme konusundaki zayıf yeteneği göz önüne alındığında, antikorlar tarafından ELISA kullanışlı olabilir.[16] Seroloji diğer parazitlerle çapraz reaksiyona girebilir, başarılı tedaviden sonra yıllarca pozitif kalabilir veya bağışıklığı baskılanmış hastalarda yanlış negatif olabilir.[14][17] Enfekte hastalarda da sıklıkla yüksek eozinofil bir seride ortalama 1000 mutlak eozinofil sayısıyla sayılır.[18] Gastrointestinal enfeksiyonun eozinofili, larva çıktısına yanıt olarak dalgalanma gösterebilir veya bazı yaygın enfeksiyonlarda kalıcı olarak eksik olabilir. Bu nedenle eozinofili eksikliği, enfeksiyon yokluğunun kanıtı değildir. Klinik şüphe, pozitif bir antikor ve periferal eozinofilinin kombinasyonu, enfeksiyonu kuvvetle düşündürür.
Zorlu tedavi kanıtı sorununu da çözeceğinden, teşhis araçlarının duyarlılığında önemli ilerlemeler sağlamak büyük ölçüde yararlı olacaktır. Kesin teşhis çözülürse, tedavi kanıtının kolayca gerçekleştirilebilir hale gelmesi mantıklıdır.[19]
Tedavi
Komplike olmayan Strongyloidiasis'in tedavisi için tercih edilen fikir birliği ilacı ivermektin. Bununla birlikte, tercih edilen ana ilaç olarak kabul edilse bile, son çalışmalar ivermektinin güçlüyloidiazı tedavi etmesindeki zorlukları göstermiştir.[20] Ivermectin öldürmez Strongyloides larvalar, sadece yetişkin kurtlardır, bu nedenle enfeksiyonu uygun şekilde ortadan kaldırmak için tekrar dozlama gerekli olabilir. İvermektinin yeniden uygulanması gereken kabaca iki haftalık bir oto-enfektif döngü vardır; ancak yine de öldürmeyeceğinden ek dozlama gerekli olabilir. Strongyloides bağırsakların veya divertikülün derinliklerinde kan veya larvalarda.[21] Etkili olabilecek diğer ilaçlar albendazole ve tiabendazol (5 gün boyunca günde iki kez 25 mg / kg — maksimum 400 mg (genellikle)).[11] Yaygın Strongyloidiasis riski taşıyan tüm hastalar tedavi edilmelidir. Yaygın enfeksiyonlu hastalar için optimal tedavi süresi net değildir.[10]
Strongyloidiasis'in tedavisi zor olabilir ve tamamen temizlenmeden tedavi kesilirse Strongyloides otoenfektif döngü aracılığıyla onlarca yıldır bireylerde yaşadığı bilinmektedir;[22] ilk veya yetersiz sürekli tedaviden sonra bile. Semptomlar geçici olarak düzelse bile tedaviye devam edilmesi, kan ve dışkı takibi gerekli olabilir. Daha önce de belirtildiği gibi, bazı enfeksiyonların sinsi bir şekilde asemptomatik olması ve nispeten pahalı kan tahlillerinin yanlış pozitifler veya yanlış negatifler yoluyla genellikle sonuçsuz kalması nedeniyle,[23] tıpkı dışkı örneklerinin teşhislerde güvenilmez olabileceği gibi,[24] Etkin ve güvenilir bir teşhis metodolojisinin eksikliğini yansıtan, henüz maalesef tedavinin kanıtı için gerçek bir altın standart yoktur.[4][19][25] Strongyloidiasis için objektif bir eradikasyon standardı, tedaviye başlamak için bile gerekli olan yüksek derecede şüphe, bazen larvaları veya yetişkin kuvvetlioidleri tespit etme ve izole etme konusundaki tek kesin tanı kriterlerinin zorluğu, özellikle steroid tedavilerinden önce erken teşhisinin önemi göz önüne alındığında, belirsizdir.[26] ve farklı yaygın semptom koleksiyonlarının çok geniş değişkenliği ve dışlanması / dahil edilmesi. Yanlış tanımlayan bonafid sanrısal parazitoz bozukluklarını göz ardı ederek,[27][28][29] Strongyloidiasis, tıp uzmanları arasında daha iyi bilinmeli ve hem yarı tropikal gelişmiş dünyada hem de diğer türlü etkilenen coğrafi bölgelerde ve diğer birçok ihmal edilen tropikal hastalıkların yanı sıra, tropikal gelişen dünyada geniş eğitim kampanyaları için ciddi bir düşünceye sahip olmalıdır. endemiktir.[30][31]
Endemik alanları arındırmaya ve etkilenen popülasyonları enfeksiyondan arındırmaya yardımcı olmak için hükümet programlarına ihtiyaç vardır.[32] Ayrıca, devam eden tedavilere yardımcı olmak için risk altındaki bölgelerdeki ve topluluklardaki bireyler için uygun fiyatlı ilaçları kolaylaştırmak ve karşılamak için mali desteğin oluşturulmasında ilerleme sağlanması gerekmektedir.[33]
Etkili ilaç tedavilerine ilişkin çelişkili raporlar var. Ivermectin etkisizliği ve yükseliyor İlaç direnci belgelenmiştir.[34] Albendazole, DSÖ en az etkili olarak.[35] Tiyabendazolün ciddi yan etkileri olabilir ve birçok ülkede bulunmaz.[36] Strongyloidiasis ve diğer ihmal edilen tropikal hastalıklar için başarılı ilaçların ve ilaç protokollerinin geliştirilmesini ilerletmek için büyük ilerlemeler gerekmektedir.[37]
Tekstil ürünlerinin aksine bulaşıcılık enterobius vermicularis, temelsizdir. Genel olarak konuşursak, asemptomatik ve yaygın enfeksiyonun kişiden kişiye bulaşıcılığı olduğu gibi. Nadiren organ nakli yoluyla bulaşmıştır.[38] Evli Vietnam Savaşı Enfekte olmuş, ancak hiçbir zaman önemli bir hiperenfeksiyon geliştirmemiş gaziler, onlarca yıl boyunca, hiçbir zaman enfeksiyon kapamayan eşlerle, tedavi olmaksızın, zayıflatıcı olmayan yaygın enfeksiyonla yaşadılar.[39] Büzülme, derinin herhangi bir kontamine toprağa, kontamine saksı toprağına, kontamine sulara, sanitasyon eksikliğine veya potansiyel vektörler olarak çevresel faktörlere maruz kalmasından büyük ölçüde oluşur. Çok hasta hiperenfekte bir bireyin üretken öksürüğüne yakın temas dışında, insandan insana (enfekte erkek eşcinsel cinsiyetin yanı sıra) bulaşma, neredeyse hiçbir zaman olağanüstü derecede nadiren belgelenir. Bu durumda veya potansiyel olarak diğer benzer senaryolarda meydana gelmenin mümkün olduğu gösterilmiştir, doğrudan hiper enfekte bir bireyin pulmoner sekresyonları yoluyla speküle edilir. Bu durumda, yakınlık, semptomlar, önlemler, aynı vektörlere olası maruziyetler tarafından gerekli görülürse veya enfeksiyon ortadan kalkana kadar seroloji ve dışkı örneklerinin taranması yoluyla başkaları için tedavi endike olabilir.[40]
Steroid uygulamadan önce, enfeksiyonun artmasını önlemek için, en azından, potansiyel olarak duyarlı kişilerde uzaktan bile enfeksiyon taraması yapılması tavsiye edilir. Bazı kohortlarda bunu yapmamak, belirli steroidlerin uygulanmasının immünosupresyonu yoluyla yanlışlıkla hiperenfeksiyona bağlı aşırı yüksek ölüm oranlarına sahip olabilir. Bu nedenle, iyatrojenik Tedavide ölümlerden veya diğer olumsuz sonuçlardan kaçınmak için riskler çok önemlidir, bu tabii ki doğru bir teşhisi önceden gösterir.[41][42]
Epidemiyoloji
Düşük tahminler, bunun dünya çapında 30-100 milyon insanı etkilediğini varsaymaktadır,[1] çoğunlukla tropikal ve subtropikal ülkelerde, daha yüksek tahminler ihtiyatlı olarak enfeksiyonun 370 milyon insanı veya daha fazla olduğunu tahmin ediyor.[2] Grubuna aittir ihmal edilen tropikal hastalıklar ve dünya çapında çabalar enfeksiyonu ortadan kaldırmayı hedefliyor.[3]
Tarih
Hastalık ilk olarak 1876'da Fransızca deniz hastanesinde çalışan doktor Louis Alexis Normand Toulon; yetişkin solucanları tespit etti ve bunları dışkıda bulunan larvaların yetişkin formları olduğunu gözlemleyen sağlık baş müfettişi Arthur Réné Jean Baptiste Bavay'a gönderdi. 1883'te Almanca parazitolog Rudolf Leuckart Parazitin yaşam döngüsü ve Belçikalı doktor Paul Van Durme (Alman parazitologun gözlemlerine dayanarak) hakkında ilk gözlemleri yaptı. Arthur Looss ) cilt yoluyla enfeksiyon modunu tarif etti. Alman parazitolog Friedrich Fülleborn otoinfeksiyonu ve Strongyloidiasis'in bağırsağı nasıl etkilediğini anlattı. 1940'lı yıllarda enfeksiyonu yurtdışında kapıp daha sonra immünosupresyon alanların hiperinfestasyon sendromu geliştirdiği keşfedildiğinde duruma ilgi arttı.[43]
Referanslar
- ^ a b Buonfrate D, Formenti F, Perandin F, Bisoffi Z (Haziran 2015). "Strongyloides stercoralis enfeksiyonunun teşhisine yeni yaklaşımlar". Klinik Mikrobiyoloji ve Enfeksiyon. 21 (6): 543–52. doi:10.1016 / j.cmi.2015.04.001. PMID 25887711.
- ^ a b Varatharajalu R, Kakuturu R (2016). "Strongyloides stercoralis: Güncel perspektifler". Parazitolojide Raporlar: 23. doi:10.2147 / RIP.S75839.
- ^ a b "İhmal Edilen Tropikal Hastalıklar". cdc.gov. 6 Haziran 2011. Alındı 28 Kasım 2014.
- ^ a b Montes M, Sawhney C, Barros N (Ekim 2010). "Strongyloides stercoralis: orada ama görülmüyor". Bulaşıcı Hastalıklarda Güncel Görüş. 23 (5): 500–4. doi:10.1097 / QCO.0b013e32833df718. PMC 2948977. PMID 20733481.
- ^ Marcos LA, Terashima A, Dupont HL, Gotuzzo E (Nisan 2008). "Strongyloides hiperenfeksiyon sendromu: yeni ortaya çıkan bir küresel bulaşıcı hastalık". Kraliyet Tropikal Tıp ve Hijyen Derneği İşlemleri. 102 (4): 314–8. doi:10.1016 / j.trstmh.2008.01.020. PMID 18321548.
- ^ Arthur RP, Shelley WB (Ağustos 1958). "Larva akıntıları; Strongyloides stercoralis nedeniyle kutanöz larva migransının ayırt edici bir çeşidi". AMA Dermatoloji Arşivleri. 78 (2): 186–90. doi:10.1001 / archderm.1958.01560080044007. PMID 13558704.
- ^ Ghoshal UC, Ghoshal U, Jain M, Kumar A, Aggarwal R, Misra A, Ayyagari A, Naik SR (Aralık 2002). "Strongyloides stercoralis, bakterilerin bağırsaktan transmural göçüne bağlı olarak septisemiye bağlı enfestasyon". Gastroenteroloji ve Hepatoloji Dergisi. 17 (12): 1331–3. doi:10.1046 / j.1440-1746.2002.02750.x. PMID 12423282. S2CID 10004323.
- ^ Graeff-Teixeira C, da Silva AC, Yoshimura K (Nisan 2009). "Eozinofilik meningoensefalit ve bunun klinik önemi hakkında güncelleme". Klinik Mikrobiyoloji İncelemeleri. 22 (2): 322–48, İçindekiler. doi:10.1128 / CMR.00044-08. PMC 2668237. PMID 19366917.
- ^ Gill GV, Beeching NJ, Khoo S, Bailey JW, Partridge S, Blundell JW, Luksza AR (Haziran 2004). "Yayılmış güçlüyloidiazisi olan bir İngiliz İkinci Dünya Savaşı gazisi". Kraliyet Tropikal Tıp ve Hijyen Derneği İşlemleri. 98 (6): 382–6. doi:10.1016 / j.trstmh.2003.11.002. PMID 15099996.
- ^ a b Kramer MR, Gregg PA, Goldstein M, Llamas R, Krieger BP (Ekim 1990). "AIDS ve AIDS olmayan bağışıklığı baskılanmış konakçılarda yayılmış güçlüyloidiyaz: balgam ve bronkoalveolar lavaj ile teşhis". Güney Tıp Dergisi. 83 (10): 1226–9. doi:10.1097/00007611-199010000-00024. PMID 2218668.
- ^ a b Gompels MM, Todd J, Peters BS, Main J, Pinching AJ (Mart 1991). "AIDS'te yaygın güçlüyloidiazis: nadir ama önemli". AIDS. 5 (3): 329–32. doi:10.1097/00002030-199103000-00015. PMID 2059374.
- ^ Purtilo DT, Meyers WM, Connor DH (Nisan 1974). "Bağışıklık sistemi baskılanmış hastalarda ölümcül güçlü kolidiaz". Amerikan Tıp Dergisi. 56 (4): 488–93. doi:10.1016/0002-9343(74)90481-1. PMID 4818417.
- ^ Gokhale UA, Pillai GR, Al-Mammari S, Al-Layla D (2010). Strongyloides Stercoralis tarafından "hiperenfeksiyon". Umman Tıp Dergisi. 25 (2): 163–6. doi:10.5001 / omj.2010.47 (etkin olmayan 2020-11-09).CS1 Maint: DOI Kasım 2020 itibarıyla etkin değil (bağlantı)
- ^ a b Segarra-Newnham M (Aralık 2007). Strongyloides stercoralis enfeksiyonunun "tezahürleri, teşhisi ve tedavisi". Farmakoterapi Yıllıkları. 41 (12): 1992–2001. doi:10.1345 / aph.1K302. PMID 17940124. S2CID 38184274.
- ^ Beal CB, Viens P, Grant RG, Hughes JM (Mart 1970). "Duodenal içerikleri örneklemek için yeni bir teknik: üst ince bağırsak patojenlerinin gösterilmesi". Amerikan Tropikal Tıp ve Hijyen Dergisi. 19 (2): 349–52. doi:10.4269 / ajtmh.1970.19.349. PMID 5443084.
- ^ Carroll SM, Karthigasu KT, Grove DI (1981). "Enzime bağlı bir immünosorbent tahliliyle insan güçlü yloidiyazisinin serolojik teşhisi". Kraliyet Tropikal Tıp ve Hijyen Derneği İşlemleri. 75 (5): 706–9. doi:10.1016/0035-9203(81)90156-5. PMID 7036430.
- ^ Greiner K, Bettencourt J, Semolic C (2008). "Strongyloidiasis: vaka örneğine göre bir inceleme ve güncelleme". Klinik Laboratuvar Bilimi. 21 (2): 82–8. PMID 18507302.
- ^ Nuesch R, Zimmerli L, Stockli R, Gyr N, Christoph Hatz FR (2006). "İthal Strongyloidosis: 31 vakanın uzunlamasına analizi". Seyahat Tıbbı Dergisi. 12 (2): 80–4. doi:10.2310/7060.2005.12204. PMID 15996452.
- ^ a b Mendes T, Minori K, Ueta M, Miguel DC, Allegretti SM (2017). "Strongyloidiasis'in Tanı ve İlaç Araştırmalarında Önemle Mevcut Durumu". Parazitoloji Araştırmaları Dergisi. 2017: 5056314. doi:10.1155/2017/5056314. PMC 5292188. PMID 28210503.
- ^ Repetto SA, Ruybal P, Batalla E, López C, Fridman V, Sierra M, Radisic M, Bravo PM, Risso MG, González Cappa SM, Alba Soto CD (Mayıs 2018). "Endemik Alanlar Dışındaki Strongyloidiasis: Ivermectin Tedavisinden Sonra Uzun Süreli Parazitolojik ve Klinik Takip". Klinik Bulaşıcı Hastalıklar. 66 (10): 1558–1565. doi:10.1093 / cid / cix1069. PMID 29360939. S2CID 3820549.
- ^ Strongyloidiasis ~ tedavi -de eTıp
- ^ "Strongyloidiasis" (PDF). Avustralya Hükümeti.
- ^ "Strongyloides Antikoru, IgG, Serum". Mayo Kliniği.
- ^ Siddiqui AA, Berk SL (Ekim 2001). "Strongyloides stercoralis enfeksiyonunun teşhisi". Klinik Bulaşıcı Hastalıklar. 33 (7): 1040–7. doi:10.1086/322707. PMID 11528578.
- ^ Lodh N, Caro R, Sofer S, Scott A, Krolewiecki A, Shiff C (Kasım 2016). "Strongyloides stercoralis'in Teşhisi: İdrarda parazit kaynaklı DNA'nın tespiti". Acta Tropica. 163: 9–13. doi:10.1016 / j.actatropica.2016.07.014. PMC 5117362. PMID 27456935.
- ^ Kassalik M, Mönkemüller K (Kasım 2011). "Strongyloides stercoralis hiperenfeksiyon sendromu ve yaygın hastalık". Gastroenteroloji ve Hepatoloji. 7 (11): 766–8. PMC 3264932. PMID 22298975.
- ^ "Delüzyonel Parazitoz". Merck Kılavuzu.
- ^ Prakash J, Shashikumar R, Bhat PS, Srivastava K, Nath S, Rajendran A (Ocak 2012). "Delüzyonel parazitoz: Zihnin solucanları". Endüstriyel Psikiyatri Dergisi. 21 (1): 72–4. doi:10.4103/0972-6748.110958. PMC 3678185. PMID 23766584.
- ^ Bak R, Tumu P, Hui C, Kay D, Peng D (Ekim 2008). "Parazitoz sanrılarının bir incelemesi, bölüm 2: tedavi seçenekleri". Cutis. 82 (4): 257–64. PMID 19055169.
- ^ Buonfrate D, Requena-Mendez A, Angheben A, Muñoz J, Gobbi F, Van Den Ende J, Bisoffi Z (Şubat 2013). "Şiddetli Strongyloidiasis: vaka raporlarının sistematik bir incelemesi". BMC Bulaşıcı Hastalıklar. 13: 78. doi:10.1186/1471-2334-13-78. PMC 3598958. PMID 23394259.
- ^ Boulware DR, Stauffer WM, Hendel-Paterson BR, Rocha JL, Seet RC, Summer AP, Nield LS, Supparatpinyo K, Chaiwarith R, Walker PF (Haziran 2007). "Strongyloides enfeksiyonunun kötü muamelesi: vaka serileri ve dünya çapında eğitimde olan doktorlar anketi". Amerikan Tıp Dergisi. 120 (6): 545.e1–8. doi:10.1016 / j.amjmed.2006.05.072. PMC 1950578. PMID 17524758.
- ^ Kearns TM, Currie BJ, Cheng AC, McCarthy J, Carapetis JR, Holt DC, Page W, Shield J, Gundjirryirr R, Mulholland E, Ward L, Andrews RM (Mayıs 2017). "Strongyloides seroprevalansı, uzak bir Avustralya Aborjin toplumunda bir ivermektin kitlesel uyuşturucu uygulamasından önce ve sonra". PLOS İhmal Edilen Tropikal Hastalıklar. 11 (5): e0005607. doi:10.1371 / journal.pntd.0005607. PMC 5444847. PMID 28505198.
- ^ Whiley H, Ross K, Beknazarova M (5 Eylül 2017). "Strongyloidiasis, birçok Avustralyalıyı enfekte eden ölümcül bir solucandır, ancak bunu hemen hemen hiç kimse duymamıştır". Konuşma.
- ^ Repetto SA, Ruybal P, Batalla E, López C, Fridman V, Sierra M, Radisic M, Bravo PM, Risso MG, González Cappa SM, Alba Soto CD (Mayıs 2018). "Endemik Alanlar Dışındaki Strongyloidiasis: Ivermectin Tedavisinden Sonra Uzun Süreli Parazitolojik ve Klinik Takip". Klinik Bulaşıcı Hastalıklar. 66 (10): 1558–1565. doi:10.1093 / cid / cix1069. PMID 29360939. S2CID 3820549. Lay özeti – Bulaşıcı Hastalık Danışmanı (23 Şubat 2018).
- ^ "Strongyloidiasis". Dünya Sağlık Örgütü.
- ^ "Tiyabendazol". Birleşik Devletler Ulusal Sağlık Enstitüleri.
- ^ "Strongyloides stercoralis (Strongyloidiasis)". AntiMicrobe.
- ^ "Strongyloidiasis Enfeksiyonuyla İlgili SSS". Amerika Birleşik Devletleri Hastalık Kontrol ve Önleme Merkezleri (CDC). 2019-04-23.
- ^ Grove DI (Ağustos 1982). "Strongyloidiasis: kocadan karıya bulaşıyor mu?". İngiliz Zührevi Hastalıklar Dergisi. 58 (4): 271–2. doi:10.1136 / sti.58.4.271. PMC 1046065. PMID 6896668.
- ^ Czachor JS, Jonas AP (2006). "Strongyloides steracolis'in kişiden kişiye bulaşması". Seyahat Tıbbı Dergisi. 7 (4): 211–2. doi:10.2310/7060.2000.00063. PMID 11003736.
- ^ Kim YK, Kim H, Park YC, Lee MH, Chung ES, Lee SJ, Kim MS (Temmuz 1989). "Bağışıklık sistemi baskılanmış bir hastada strongyloides stercoralis ile hiperenfeksiyon vakası". Kore İç Hastalıkları Dergisi. 4 (2): 165–70. doi:10.3904 / kjim.1989.4.2.165. PMC 4534981. PMID 2486847.
- ^ Sayfa W, Speare R (2016). "Kronik Strongyloidiasis - Bakma ve bulamayacaksın". Avustralya Aile Hekimi. 45 (1): 40–4. PMID 27051986.
- ^ Cox FE (Ekim 2002). "İnsan parazitolojisinin tarihi". Klinik Mikrobiyoloji İncelemeleri. 15 (4): 595–612. doi:10.1128 / CMR.15.4.595-612.2002. PMC 126866. PMID 12364371.
Dış bağlantılar
- Strongyloidiasis. BİZE. Hastalık Kontrol ve Önleme Merkezleri (HKM)
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |
