Kanca kurdu enfeksiyonu - Hookworm infection
| Kanca kurdu enfeksiyonu | |
|---|---|
| Diğer isimler | Kancalı kurt hastalığı |
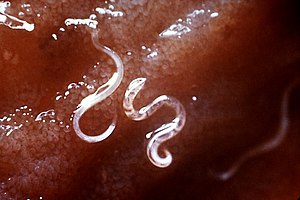 | |
| Kancalı kurtlar | |
| Uzmanlık | Bulaşıcı hastalık |
| Semptomlar | Kaşıntı, bölgesel döküntü, karın ağrısı, ishal[1] |
| Komplikasyonlar | Anemi, protein eksikliği[2] |
| Nedenleri | Ancylostoma duodenale (eski dünya kancalı kurt), Necator americanus (yeni dünya kancalı kurt)[1] |
| Risk faktörleri | Çıplak ayakla yürümek sıcak iklimler fakir sanitasyon[1] |
| Teşhis yöntemi | Dışkı örneği[1] |
| Önleme | Çıplak ayakla yürümemek, durmak dışkılama[1] |
| İlaç tedavisi | Albendazol, mebendazol, demir takviyeleri[3] |
| Sıklık | 428 milyon (2015)[4] |
Kanca kurdu enfeksiyonu bir tür enfeksiyondur bağırsak paraziti olarak bilinir kancalı kurt.[1][5] Başlangıçta enfeksiyon yerinde kaşıntı ve kızarıklık meydana gelebilir.[1] Yalnızca birkaç solucandan etkilenenler hiçbir belirti göstermeyebilir.[1] Birçok solucan tarafından enfekte olanlar yaşayabilir karın ağrısı ishal, kilo kaybı ve yorgunluk.[1] Çocukların zihinsel ve fiziksel gelişimi etkilenebilir.[1] Anemi sonuçlanabilir.[1]
İnsanlarda görülen iki yaygın kancalı kurt enfeksiyonu ansilostomiyaz ve nekatoriazis türlerin neden olduğu Ancylostoma duodenale ve Necator americanus sırasıyla.[1] Kancalı kurt yumurtaları, enfekte kişilerin dışkılarında birikir.[1] Bunlar ortama düşerse, yumurtadan çıkabilirler. larvalar (olgunlaşmamış solucanlar), daha sonra cilde nüfuz edebilir.[1] Bir tür aynı zamanda kontamine gıda yoluyla da yayılabilir.[1] Risk faktörleri yürüme içerir yalınayak sıcak iklimlerde sanitasyon Fakirdir.[1] Teşhis, bir dışkı örneği Birlikte mikroskop.[1]
Hastalığın yaygın olduğu bölgelerde çıplak ayakla yürümeyerek hastalık bireysel düzeyde önlenebilir.[1] Nüfus düzeyinde azalan dışkılama gibi ham dışkı kullanmamak gübre, ve toplu haşere giderme etkilidir.[1] Tedavi tipik olarak ilaçlarla yapılır albendazole veya mebendazol bir ila üç gün boyunca.[3] Demir takviyeleri anemisi olanlarda gerekli olabilir.[3]
Kancalı kurtlar 2015 yılında yaklaşık 428 milyon insanı enfekte etti.[4] Ağır enfeksiyonlar hem çocuklarda hem de yetişkinlerde ortaya çıkabilir, ancak yetişkinlerde daha az yaygındır.[2] Nadiren ölümcüldürler.[6] Kanca kurdu enfeksiyonu toprakla bulaşan helmintiyaz ve bir ihmal edilmiş tropikal hastalık.[7]
Belirti ve bulgular
Kancalı kurt enfeksiyonuna özgü hiçbir belirti veya belirti yoktur, ancak bunlar bağırsakların bir kombinasyonuna yol açar. iltihap ve ilerici demir eksikliği anemisi ve protein eksikliği. Öksürük, göğüs ağrısı, hırıltılı solunum ve ateş bazen şiddetli enfeksiyondan kaynaklanır. Epigastrik ağrılar, hazımsızlık, bulantı, kusma, kabızlık, ve ishal erken veya sonraki aşamalarda ortaya çıkabilir, ancak gastrointestinal semptomlar zamanla iyileşme eğilimindedir. İleri derecede şiddetli enfeksiyon belirtileri, anemi ve protein eksikliğidir. zayıflama, kalp yetmezliği ve ile abdominal distansiyon assit.
Larva işgali cilt (çoğunlukla Amerika'da) adı verilen bir cilt hastalığı oluşturabilir kutanöz larva migrans sürünen patlama olarak da bilinir. Bu solucanların konakçıları insan değildir ve larvalar yalnızca derinin üst beş katmanına nüfuz edebilir ve burada yoğun, yerel kaşıntı genellikle ayakta veya alt bacakta yer kaşıntısı. Bu enfeksiyon, A. braziliense kancalı kurt. Larvalar, aralarında kıvrımlı tünellerde göç ederler. stratum basale ve Stratum corneum cildin neden olduğu yılan gibi veziküler lezyonlar. Larvaların ilerleyen hareketi ile lezyonların arka kısımları kuru ve huysuz hale gelir. Lezyonlar tipik olarak yoğun şekilde kaşıntılıdır.[8]
Kuluçka dönemi
Kuluçka süresi birkaç hafta ile birkaç ay arasında değişebilir ve büyük ölçüde bir bireyin enfekte olduğu kancalı kurt parazitlerinin sayısına bağlıdır.[9]
Sebep olmak

İnsanlarda kancalı kurt enfeksiyonları şunları içerir: ansilostomiyaz ve nekatoriazis. Ancylostomiasis neden olur Ancylostoma duodenale, daha yaygın olan tür olan Orta Doğu, Kuzey Afrika, Hindistan ve (önceden) Güney Avrupa. Nekatoriazise neden olur Necator americanus, daha yaygın olan tür Amerika, Sahra-altı Afrika, Güneydoğu Asya, Çin, ve Endonezya.[kaynak belirtilmeli ]
Gibi diğer hayvanlar kuşlar, köpekler, ve kediler ayrıca etkilenebilir. A. tubaeforme kedileri enfekte eder, A. caninum köpekleri enfekte eder ve A. braziliense ve Uncinaria stenocephala hem kedileri hem de köpekleri enfekte eder. Bu enfeksiyonlardan bazıları olabilir insanlara bulaştı.[10]
Morfoloji
A. duodenale solucanlar grimsi beyaz veya pembemsidir ve başı vücudun geri kalanına göre hafifçe bükülür. Bu kıvrım, kancalı kurtların adlandırıldığı ön uçta kesin bir kanca şekli oluşturur. İyi gelişmiş ağızlara ve iki çift dişe sahiptirler. Erkekler yaklaşık bir santimetreye 0.5 milimetre ölçüsünde iken, dişiler genellikle daha uzun ve daha sağlamdır. Ek olarak, erkekler belirgin bir posterior çiftleşme bursasının varlığına bağlı olarak kadınlardan ayırt edilebilir.[11]
N. americanus morfolojide çok benzer A. duodenale. N. americanus genellikle daha küçüktür A. duodenale erkeklerde genellikle 5 ila 9 mm uzunluğunda ve dişilerde yaklaşık 1 cm uzunluğundadır. Buna karşılık A. duodenale iki çift dişe sahiptir, N. americanus bukkal kapsül içinde bir çift kesme plakasına sahiptir. Ek olarak, kanca şekli çok daha belirgindir. Necator olduğundan Ancylostoma.[11]
Yaşam döngüsü
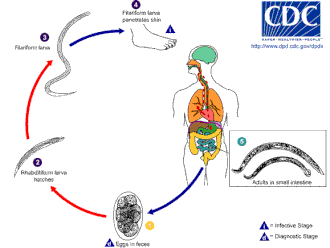
Kancalı kurt, sıcaklığın 18 ° C'nin üzerinde olduğu sıcak toprakta büyür. Öncelikle var kumlu veya tınlı toprak ve yaşayamaz kil veya pislik. Yağış Hayatta kalabilmeleri için ortalamaların yılda 1000 mm'den (40 inç) fazla olması gerekir. Ancak bu koşullar mevcutsa yumurtalar çatlayabilir. Enfektif larvalar N. americanus daha yüksek sıcaklıklarda hayatta kalabilir, oysa A. duodenale daha soğuk iklimlere daha iyi adapte olur. Genellikle, doğal koşullarda en fazla birkaç hafta yaşarlar ve doğrudan güneş ışığına maruz kaldıklarında veya hemen hemen ölürler. kuruma.[kaynak belirtilmeli ]
Ev sahibinin enfeksiyonu yumurtalar değil larvalar tarafından olur. Süre A. duodenale yutulabilir, olağan enfeksiyon yöntemi deri yoluyladır; bu genellikle yürümekten kaynaklanır yalınayak dışkı ile kirlenmiş alanlardan. Larvalar ayak derisine nüfuz edebilirler ve vücuda girdikten sonra, dolaşım sistemi için akciğerler ve oradan yukarı trakea ve yutulur. Daha sonra yemek borusu ve sindirim sistemine girerek yolculuğunu bağırsak larvaların olgunlaşarak yetişkin kurtlara dönüştüğü yer.[12][13]
Ev sahibi bağırsakta bir kez, Necator Bazı yetişkin solucanların 15 yıl veya daha uzun süre yaşadığı kaydedilmiş olsa da, genellikle 1 ila 5 yıl (çoğu solucan bulaştıktan sonra bir veya iki yıl içinde ölür) uzun süreli bir enfeksiyona neden olma eğilimindedir. Ancylostoma yetişkinler kısa ömürlüdür ve ortalama olarak sadece yaklaşık 6 ay yaşarlar. Bununla birlikte, uykuda olan larvalar, son kullanma tarihi geçmiş yetişkin solucanların yerini almak için yıllar boyunca doku "depolarından" (yukarıdaki Patolojiye bakınız) sırayla "toplanabildiğinden" enfeksiyon uzayabilir. Bu, enfeksiyon prevalansında ve yoğunluğunda mevsimsel dalgalanmalara neden olabilir (bulaşmadaki normal mevsimsel değişiklikler dışında).

Ev sahibinin içinde çiftleşirler, dişiler günde 30.000'e kadar yumurta bırakır ve yaşamları boyunca dışkı ile dışarı çıkan 18 ila 54 milyon kadar yumurta bırakırlar. Yetişkin solucanların olgunlaşması, çiftleşmesi ve yumurta üretmesi için 5 ila 7 hafta gerektiğinden, çok ağır enfeksiyonun erken aşamalarında, hastanın dışkısında herhangi bir yumurta tespit edilmeden akut semptomlar ortaya çıkabilir. Bu, teşhisi çok zorlaştırabilir.
N. americanus ve A. duodenale Yumurtalar ılık, nemli toprakta bulunabilir ve burada en sonunda birinci aşama larvalara veya L1'e dönüşürler. Enfektif olmayan rabditoform besleme aşaması olan L1, toprak mikropları ile beslenecek ve nihayetinde yine rabditoform aşamasında olan ikinci aşama L2 larvalarına dönüşecektir. Yaklaşık 7 gün boyunca beslenecek ve ardından üçüncü aşama larvaları veya L3'e dönüşecek. Bu, parazitin filariform aşaması, yani larvaların beslenmeyen enfektif formudur. L3 larvaları son derece hareketlidir ve bir insan konağın derisine nüfuz etme şanslarını artırmak için daha yüksek zeminler ararlar. L3 larvaları, bir konakçı bulmadan 2 haftaya kadar hayatta kalabilir. Süre N. americanus larvalar sadece deriye nüfuz ederek enfekte olurlar. A. duodenale hem penetrasyon yoluyla hem de ağızdan bulaşabilir. L3 larvaları konağa başarılı bir şekilde girdikten sonra, insan konağın subkutan venüllerinden ve lenfatik damarlarından geçerler. Sonunda, L3 larvaları akciğerlere pulmoner kılcal damarlar yoluyla girer ve alveollere ayrılır. Daha sonra öksürmek ve konakçı tarafından yutulmak üzere soluk borusuna giderler. Yutulduktan sonra, L3 larvaları daha sonra ince bağırsakta bulunur ve burada L4 veya yetişkin solucan aşamasına geçerler. Deri penetrasyonundan yetişkin gelişimine kadar tüm süreç yaklaşık 5-9 hafta sürer. Dişi yetişkin solucanlar yumurta salgılar (N. americanus yaklaşık 9.000-10.000 yumurta / gün ve A. duodenale 25.000-30.000 yumurta / gün), bu da insan konağın dışkısından geçer. Bu yumurtalar birkaç gün içinde çevrede çatlar ve döngü yeniden başlar.[12][14][15]
Patofizyoloji
Kancalı kurt enfeksiyonu genellikle asemptomatik olarak kabul edilir, ancak Norman Stoll'un 1962'de tanımladığı gibi, hasarı "sessiz ve sinsi" olduğu için son derece tehlikeli bir enfeksiyondur.[16] Kişi enfeksiyondan hemen sonra genel semptomlar yaşayabilir. Parazitik penetrasyon ve giriş bölgesinde alerjik bir reaksiyon olan yer kaşıntısı ile enfekte hastalarda yaygındır. N. americanus.[11] Ek olarak, öksürük ve pnömoni larvaların kırılmaya başlamasıyla sonuçlanabilir. alveoller ve nefes borusunda yukarı doğru yolculuk. Larvalar konağın ince bağırsağına ulaştığında ve olgunlaşmaya başladığında, enfekte kişi ishal ve diğer gastrointestinal rahatsızlıklardan muzdarip olacaktır.[11] Bununla birlikte, Stoll tarafından atıfta bulunulan "sessiz ve sinsi" semptomlar kronik, ağır yoğunluklu kancalı kurt enfeksiyonları ile ilgilidir. Kancalı kurt enfeksiyonu ile ilişkili başlıca morbidite, bağırsak kan kaybı, demir eksikliği anemisi ve protein yetersiz beslenmesinden kaynaklanır.[14] Esas olarak, ince bağırsakta kan yutan yetişkin kancalı kurtların yırtılmasından kaynaklanırlar. eritrositler ve aşağılayıcı hemoglobin ana bilgisayarda.[12] Bu uzun süreli kan kaybı, fiziksel olarak yüz ve periferik olarak kendini gösterebilir. ödem; eozinofili ve demir eksikliği anemisinin neden olduğu pika, kancalı kurt ile enfekte bazı hastalarda da yaşanmaktadır.[11] Son zamanlarda, halk sağlığında büyük rol oynayan kancalı kurt enfeksiyonunun diğer önemli sonuçlarına daha fazla önem verilmiştir. Günümüzde, kronik kancalı kurt enfeksiyonundan muzdarip çocukların, büyüme geriliğinin yanı sıra zihinsel ve bilişsel bozukluklardan muzdarip olabileceği kabul edilmektedir.[12][17] Ek olarak, son araştırmalar, anneye hamilelik sırasında kancalı kurt bulaştığında ortaya çıkan olumsuz maternal-fetal sonuçların potansiyeline odaklanmıştır.
Hastalık nematod solucanlarına (Ankylostoma duodenalisBağırsakta üçte bir ila yarım inç uzunluğunda Theodor Bilharz ve Griesinger Mısır'da (1854).[18]
Semptomlar mide bulantısı, karın ağrısı ve aralıklı ishal gibi kancalı kurtları besleyerek uyarılan bağırsaktaki iltihaplanma ve uzun süreli hastalıkta ilerleyen anemiyle bağlantılı olabilir: kaprisli iştah pika (veya pislik yiyen), inatçı kabızlık ve ardından ishal, çarpıntı nabız atışı, ciltte soğukluk, mukoza zarında solukluk, yorgunluk ve halsizlik, nefes darlığı ve ölümcül seyreden durumlarda, dizanteri, kanamalar ve ödem.[18] Solucanlar berbat kan ve zarar vermek mukoza. Ancak dışkıdaki kan kaybı gözle görülür bir şekilde görülmez.
Erken enfeksiyonda kan testleri genellikle dokulardaki solucan enfeksiyonları tarafından tercihli olarak uyarılan bir tür beyaz kan hücresi olan eozinofillerin sayısında bir artış olduğunu gösterir (yerel inflamatuar yanıtta çok sayıda eozinofil de mevcuttur). Anemi ile uzun süreli enfeksiyon vakalarında düşen kan hemoglobin seviyeleri görülecektir.
Çoğu bağırsağın aksine helmintiyazlar En ağır parazitik yüklerin çocuklarda meydana gelme eğiliminde olduğu yerlerde, kancalı kurt yaygınlığı ve yoğunluğu yetişkin erkeklerde daha yüksek olabilir. Bunun açıklaması, kancalı kurt enfeksiyonunun mesleki olma eğiliminde olmasıdır, bu nedenle iş arkadaşları ve diğer yakın gruplar, çalışma ortamlarını kirleterek kendi aralarında yüksek bir enfeksiyon prevalansını sürdürürler. Bununla birlikte, çoğu endemik bölgede, yetişkin kadınlar, anemiden en ciddi şekilde etkilenenlerdir, çünkü bunlar, demir için çok daha yüksek fizyolojik ihtiyaçlara sahiptirler (adet kanaması, tekrarlayan gebelik). Ancylostoma duodenale enfeksiyon, enfeksiyonun translasyonel aktarımıdır: Bu türün deriye yayılmış larvalarının tümü hemen akciğerlerden geçip bağırsağa geçmez, ancak dolaşım yoluyla vücuda yayılır ve kas lifleri içinde uykuda kalır. Gebe bir kadında, doğumdan sonra bu larvaların bir kısmı veya tamamı dolaşıma tekrar girmeleri (muhtemelen ani hormonal değişikliklerle), sonra meme bezlerine geçmeleri için uyarılır, böylece yeni doğan bebek yüksek dozda enfektif larva alabilir. annesinin sütü ile. Bu, Çin, Hindistan ve Kuzey Avustralya gibi yerlerde yaklaşık bir ay kadar çocuklarda açıklanamayan çok ağır, hatta ölümcül kancalı kurt enfeksiyonu vakalarını açıklar. Aynı fenomen çok daha yaygın olarak görülür. Ancylostoma caninum Yeni doğan yavruların çok sayıda beslenen kancalı kurtların neden olduğu bağırsaklarından kanamadan ölebilecekleri köpeklerde enfeksiyonlar. Bu aynı zamanda insan ve köpek parazitleri arasındaki yakın evrimsel bağın da bir yansımasıdır, ki bu büyük olasılıkla insanlar ve köpeklerin ilk kez yakın bir şekilde yaşamaya başladıkları zamana dayanan ortak bir ataya sahiptir. cilt veya cilt penetrasyonunu takiben kontamine yiyecek ve su yoluyla yutulduğunda.
Teşhis

Teşhis, erken enfeksiyonda bu mümkün olmasa da, dışkıların mikroskobik incelemesinde karakteristik solucan yumurtalarının bulunmasına bağlıdır. Çoğu köpekte erken enfeksiyon belirtileri arasında uzuvlarda topallama ve anal kaşıntı bulunur. Yumurtalar oval veya eliptiktir, 60 x 40 µm boyutlarında, renksizdir, safra lekeli ve ince şeffaf hiyalin kabuk zarı. Bağırsaktaki solucan tarafından salındığında, yumurta bölünmemiş bir yumurta. Bağırsaktan geçişi sırasında yumurta gelişir ve bu nedenle dışkıdan geçen yumurtalar, genellikle 4 ila 8 arasında bölünmüş bir yumurtaya sahiptir. Blastomerler Her ikisinin de yumurtaları gibi Ancylostoma ve Necator (ve diğer çoğu kancalı kurt türü) ayırt edilemez, cinsi tanımlamak için, larvaların yumurtadan çıkmasına izin vermek için laboratuarda kültürlenmeleri gerekir. Dışkı örneği tropikal koşullarda bir gün veya daha uzun süre bırakılırsa, larvalar yumurtadan çıkmış olur, bu nedenle yumurtalar artık belirgin olmayabilir. Böyle bir durumda kancalı kurtları Strongyloides Larvalar, ikincisi ile enfeksiyonun daha ciddi etkileri olduğundan ve farklı yönetim gerektirdiğinden. İki kancalı kurt türünün larvaları da mikroskobik olarak ayırt edilebilir, ancak bu rutin olarak yapılmaz, ancak genellikle araştırma amacıyla yapılır. Yetişkin solucanlar nadiren görülür (endoskopi, ameliyat veya otopsi dışında), ancak bulunursa türlerin kesin olarak tanımlanmasına izin verir. Sınıflandırma, bukkal boşluğun uzunluğuna, ağız açıklığı ile yemek borusu arasındaki boşluğa göre yapılabilir: kancalı kurt rabditoform larvaları uzun bukkal boşluklara sahipken Strongyloides rabditoform larvaların kısa bukkal boşlukları vardır.[11]
Son araştırmalar, enfeksiyon teşhisi, kancalı kurtların spesifik tanımlanması ve kancalı kurt popülasyonları içindeki genetik değişkenliğin analizi için DNA tabanlı araçların geliştirilmesine odaklanmıştır.[19] Kancalı kurt yumurtaları genellikle diğer parazitik yumurtalardan ayırt edilemez olduğundan, PCR tahliller, dışkıdaki kancalı kurtların doğru teşhisi için moleküler bir yaklaşım olarak hizmet edebilir.[19][20]
Önleme
Enfektif larvalar, özellikle kumlu ve tınlı toprak olmak üzere nemli toprak ortamında gelişir ve hayatta kalır. Çamurda veya çamurda yaşayamazlar. Ana önlem hatları iyilik tarafından dikte edilenlerdir. hijyen davranışlar:
- Yapamaz açıkta dışkılamak ama daha çok tuvaletler.
- İşlenmemiş kullanmayın insan dışkısı veya çiğ kanalizasyon gibi gübre tarımda.
- Enfekte olduğu bilinen bölgelerde çıplak ayakla yürümeyin.
- Deworm evcil köpekleri ve kedileri. Köpek ve kedi kancalı kurtları, insanlarda nadiren yetişkinliğe dönüşür. Ancylostoma caninum, yaygın köpek kancalı kurdu, bazen bir yetişkine dönüşerek eozinofilik enterit insanlarda, ancak istilacı larvaları, adı verilen kaşıntılı bir döküntüye neden olabilir. kutanöz larva migrans.
Moksidektin Amerika Birleşik Devletleri'nde (imidacloprid + moksidektin) köpekler ve kediler için topikal çözelti. Yuvarlak kurtların, kancalı kurtların kontrolü ve önlenmesi için moksidektin kullanır. kalp kurtları, ve kırbaç kurtları.

Çocuk
Bu halk sağlığı endişelerinin çoğu, kancalı kurtla enfekte olan çocuklara odaklanmıştır. Çocuklar üzerindeki bu odaklanma, büyük ölçüde, kancalı kurt enfeksiyonu ile engelli öğrenme arasında güçlü ilişkiler gösteren, okula gitmeyenlerin arttığını ve gelecekteki ekonomik üretkenliğin azaldığını gösteren çok sayıda kanıttan kaynaklanmaktadır.[12] 2001 yılında 54. Dünya Sağlık Asamblesi, üye devletlerden, 2010 yılına kadar tüm risk altındaki okul çocuklarının en az% 75'inin düzenli olarak haşaratla mücadele için asgari bir hedefe ulaşmasını talep eden bir kararı kabul etti.[21] 2008 Dünya Sağlık Örgütü yayını, risk altındaki okul çocuklarını tedavi etmeye yönelik bu çabaları bildirdi. İlginç istatistiklerden bazıları şunlardı: 1) 130 endemik ülkeden sadece 9'u% 75 hedef hedefine ulaşabilmiştir; ve 2) 77 milyondan az okul çağındaki çocuğa (toplam 878 milyon risk altında) ulaşıldı, bu da risk altındaki çocukların sadece% 8.78'inin kancalı kurt enfeksiyonu için tedavi edildiği anlamına geliyor.[22]
Okul temelli toplu haşarat giderme
Okul temelli toplu haşere giderme programları, çocuklarda kancalı kurt enfeksiyonu sorununu ele almak için en popüler strateji olmuştur. Okul temelli programlar, toplumla yakın ilişkisi olan yetenekli bir işgücüne sahip okulların halihazırda mevcut, kapsamlı ve sürdürülebilir bir altyapıya sahip olması nedeniyle son derece uygun maliyetlidir.[21] Yerel bir sağlık sisteminden alınan çok az eğitimle, öğretmenler genellikle çocuk başına yıllık 0,50 ABD Dolarından daha düşük maliyetli ilaçları kolaylıkla uygulayabilirler.[23]
Son zamanlarda, birçok insan okul temelli programların zorunlu olarak en etkili yaklaşım olup olmadığını sorgulamaya başladı. Okul temelli programlarla ilgili önemli bir endişe, okula gitmeyen çocuklara genellikle ulaşmamaları ve bu nedenle risk altındaki büyük miktarda çocuğu görmezden gelmeleridir. Massa tarafından 2008 yılında yapılan bir çalışma et al. okul temelli programlarla ilgili tartışmaya devam etti. Tanzanya'nın Tanga Bölgesi'nde topluma yönelik tedavilerin okul temelli tedavilere karşı etkilerini incelediler. Önemli bir sonuç, kancalı kurtun ortalama enfeksiyon yoğunluğunun, topluma yönelik tedavi yaklaşımının uygulandığı köylerde okul temelli yaklaşıma göre önemli ölçüde daha düşük olduğuydu. Bu özel çalışmada kullanılan topluma yönelik tedavi modeli, köylülerin antihelmintik ilaçları uygulamak için kendi topluluk ilaç dağıtıcılarını seçmelerini sağlayarak çocuğun tedavisini kontrol altına almalarına izin verdi. Ek olarak, köylüler uyuşturucuyu tüm çocuklara dağıtmak için kendi yöntemlerini organize etmiş ve uygulamıştır.[24] Bu yeni modelle ilişkili olumlu sonuçlar, haşaratla mücadele kampanyalarına büyük ölçekli topluluk katılımı ihtiyacını vurgulamaktadır.
Halk sağlığı eğitimi
Pek çok kitlesel haşarat önleme programı, çabalarını halk sağlığı eğitimiyle birleştirir. Bu sağlık eğitimi programları genellikle, yemek yemeden önce ellerinizi yıkamak ve insan dışkısıyla kirlenmiş sudan / alanlardan uzak durmak gibi önemli önleyici teknikleri vurgular. Bu programlar ayrıca ayakkabı giyilmesi gerektiğini vurgulayabilir, ancak bunlar kendi sağlık riskleriyle birlikte gelir ve etkili olmayabilir.[25] Dünyanın dört bir yanındaki kasaba ve köylerdeki ayakkabı giyme kalıpları, kültürel inançlar ve o toplumdaki eğitim seviyeleri tarafından belirlenir. Ayakkabıların giyilmesi, kancalı kurt enfeksiyonlarının çevredeki topraklardan hassas cilt bölgelerine girmesini önleyecektir; ayak parmakları arasındaki alanlar gibi.[26]
Sanitasyon
1943'ten 1947'ye kadar Mississippi ve Florida'daki kancalı kurt kampanyaları gibi tarihsel örnekler, kancalı kurt enfeksiyonunun birincil nedeninin, bina ve bakım yapılarak çözülebilecek zayıf sanitasyon olduğunu göstermiştir. tuvaletler. Ancak bunlar basit görevler gibi görünse de, önemli halk sağlığı zorluklarını ortaya çıkarırlar. Enfekte olan popülasyonların çoğu, sağlık koşulları çok kötü olan, yoksulluk çeken bölgelerden geliyor. Bu nedenle, risk altındaki çocukların erişime sahip olmaması muhtemeldir. Temiz su -e ellerini yıka ve uygun temizlik altyapısı olmayan ortamlarda yaşayın. Bu nedenle sağlık eğitimi, kaynak sınırlı ortamlar bağlamında hem uygulanabilir hem de sürdürülebilir yollarla önleyici tedbirleri ele almalıdır.
Entegre yaklaşımlar
Çok sayıda halk sağlığı müdahalesinin değerlendirilmesi, genel olarak, normalde yoksulluğa atfedilen her bir bileşendeki iyileşmenin (örneğin, sanitasyon, sağlık eğitimi ve altta yatan beslenme durumu) bulaşma üzerinde genellikle minimum etkiye sahip olduğunu göstermiştir. Örneğin, bir çalışma, sınırlı kaynakları olan bir topluluğa tuvaletlerin girmesinin, kancalı kurt enfeksiyonunun yaygınlığını yalnızca yüzde dört azalttığını buldu.[27] Bununla birlikte, Brezilya, Salvador'da yapılan bir başka çalışmada, drenaj ve kanalizasyon vardı önemli bir etkisi kancalı kurt enfeksiyonunun prevalansı üzerine ancak kancalı kurt enfeksiyonunun yoğunluğu üzerinde hiçbir etkisi yoktur.[28] Bu, çevresel kontrolün tek başına kancalı kurtların bulaşması üzerinde sınırlı ama eksik bir etkiye sahip olduğunu gösteriyor gibi görünüyor. Bu nedenle, eğitim, temizlik ve tedavi de dahil olmak üzere çok sayıda önleyici yöntemi birleştiren entegre programların etkinliğini ve sürdürülebilirliğini anlamak için daha fazla araştırma yapılması zorunludur.
Tedavi
Anthelmintic ilaçlar
Kancalı kurt için en yaygın tedavi: benzimidazoller özellikle albendazole ve mebendazol. BZA'lar yetişkin solucanları nematodun β-tubulin ve daha sonra engelleyici mikrotübül parazit içinde polimerizasyon.[14] Belirli durumlarda, levamizol ve pirantel pamoat Kullanılabilir.[12] 2008 yılında yapılan bir inceleme, kancalı kurt enfeksiyonları için tek doz tedavilerin etkinliğinin şu şekilde olduğunu bulmuştur: albendazol için% 72, mebendazol için% 15 ve pirantel pamoat için% 31.[29] Bu, albendazolün kancalı kurt enfeksiyonları için mebendazolden çok daha etkili olduğuna dair önceki iddiaları doğrulamaktadır. Ayrıca Dünya Sağlık Örgütü'nün gebe kadınlarda ilk üç aylık dönemden sonra antelmintik tedavi önermesi de not edilmelidir.[14] Ayrıca hastanın anemiden de muzdarip olması durumunda demir sülfat (200 mg), antelmintik tedavi ile aynı zamanda günde üç kez uygulanmalıdır; 3 aya kadar sürebilen hemoglobin değerleri normale dönene kadar buna devam edilmelidir.[11]
Kancalı kurt enfeksiyonu yerel olarak tedavi edilebilir kriyoterapi kancalı kurt hala ciltte olduğunda.[30]
Albendazol hem bağırsak aşamasında etkilidir hem de aşama sırasında parazit hala deri altına göç etmektedir.[30]
Anemi durumunda, Demir takviyesi, rahatlama semptomlarına demir eksikliği anemisi. Bununla birlikte, kırmızı kan hücresi seviyeleri düzeldikçe, diğer temel unsurların eksikliği folik asit veya b12 vitamini gelişebilir, bu nedenle bunlar da desteklenebilir.
Yeniden enfeksiyon ve ilaç direnci
Kancalı kurt tedavisi ile ilgili diğer önemli konular yeniden enfeksiyon ve ilaç direncidir. Tedavi sonrası yeniden enfeksiyonun son derece yüksek olabileceği gösterilmiştir. Hatta bazı çalışmalar, tedavi öncesi kancalı kurt enfeksiyon oranlarının% 80'inin tedavi edilen topluluklarda 30-36 ay içinde görülebildiğini göstermektedir.[14] Yeniden enfeksiyon meydana gelebilse de, kronik sonuçların oluşumunu en aza indireceği için düzenli tedavilerin yapılması tavsiye edilmektedir. İlaç direnci konusunda da artan endişeler var. İlaç direnci, çiftlik hayvanları nematodları için kullanılan ön safta antelmintiklerde ortaya çıktı. Genel olarak insan nematodlarının, daha uzun üreme süreleri, daha az sıklıkta muamele ve daha hedefli muamele nedeniyle direnç geliştirme olasılığı daha düşüktür. Bununla birlikte, yeni antelmintik ilaçlar geç evre gelişiminde olmadığından, küresel topluluk mevcut antelmintiğin etkinliğini sürdürmek için dikkatli olmalıdır.[14]
Epidemiyoloji
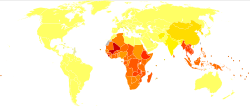
576 ila 740 milyon kişinin kancalı kurt ile enfekte olduğu tahmin edilmektedir.[31][14] Bu enfekte kişilerden yaklaşık 80 milyonu ciddi şekilde etkilenir.[19] Kancalı kurt enfeksiyonunun ana nedeni N. americanus Amerika, Sahra altı Afrika ve Asya'da bulunur.[12] A. duodenale Avrupa ve Akdeniz gibi daha dağınık odak ortamlarda bulunur. Enfekte bireylerin çoğu, Sahra altı Afrika ve Doğu Asya / Pasifik Adalarında yoğunlaşmıştır ve her bölgede sırasıyla 198 milyon ve 149 milyon enfekte birey tahmin edilmektedir. Etkilenen diğer bölgeler şunlardır: Güney Asya (50 milyon), Latin Amerika ve Karayipler (50 milyon), Güney Asya (59 milyon), Orta Doğu / Kuzey Afrika (10 milyon).[14] Bu enfekte bireylerin çoğu, sağlık koşullarının yetersiz olduğu, yoksulluk çeken bölgelerde yaşıyor. Kancalı kurt enfeksiyonu, günde 2 dolardan daha az parayla yaşayan dünyanın en yoksulları arasında en yoğunlaşmıştır.[12]
Kancalı kurt enfeksiyonu doğrudan ölüme yol açmasa da, morbidite üzerindeki etkileri acil dikkat gerektirir. Göz önüne alındığında engelliliğe ayarlanmış yaşam yılı (DALY'ler), kancalı kurt enfeksiyonu dahil ihmal edilen tropikal hastalıklar, ishalli hastalıklar arasında yer alır. iskemik kalp hastalığı, sıtma, ve tüberküloz gelişen dünyanın en önemli sağlık sorunlarından biri olarak.
22,1 milyon olduğu tahmin edilmektedir. DALY'ler kancalı kurt enfeksiyonu nedeniyle kayboldu. Son zamanlarda, kancalı kurt enfeksiyonu ile ilişkili halk sağlığı endişelerini ele almak için artan bir ilgi var. Örneğin, Bill & Melinda Gates Vakfı yakın zamanda, kancalı kurt enfeksiyonu dahil İhmal Edilen Tropikal Hastalıklarla savaşmak için 34 milyon ABD doları bağışta bulundu.[32] Eski ABD Başkanı Clinton da Clinton Küresel Girişimi (CGI) 2008 Yıllık Toplantısında 10 milyon çocuğun solucanından kurtulması için bir mega taahhüt duyurdu.[33]
Kancalı kurt enfeksiyonunun prevalansına ilişkin sayıların çoğu, yaygınlığı ve küresel dağılımı belirlemek için halihazırda yürürlükte olan uluslararası bir gözetim mekanizması olmadığından tahminidir.[12] Dünyadaki endemik bölgelerdeki anket verileriyle bazı yaygınlık oranları ölçülmüştür. Aşağıda kancalı kurt ile endemik bölgelerdeki yaygınlık oranlarına ilişkin en son bulgulardan bazıları yer almaktadır.
Darjeeling, Hooghly Bölgesi, Batı Bengal, Hindistan (Dost et al. 2007)[34]
- % 43'lük enfeksiyon oranı N. americanus bazılarına rağmen A. duodenale enfeksiyon
- Hem kancalı kurt enfeksiyon yükü hem de hafif aralıkta anemi derecesi
Xiulongkan Köy Hainan Eyaleti, Çin (Gandhi et al. 2001)[35]
- Ağırlıklı olarak% 60 enfeksiyon oranı N. americanus
- Kaydedilen önemli eğilimler, yaygınlığın yaşla birlikte artması (yaklaşık 41 yıllık plato) ve kadınların erkeklerden daha yüksek yaygınlık oranlarına sahip olmasıdır.
Hòa Bình, Kuzeybatı Vietnam (Verle et al. 2003)[36]
- Test edilen toplam 526 hanenin% 52'si enfekte
- Türler tanımlanamadı, ancak Kuzey Vietnam'da yapılan önceki çalışmalar N. americanus kancalı kurt larvalarının% 95'inden fazlasında
Minas Gerais, Brezilya (Fleming et al. 2006)[37]
- % 63'lük enfeksiyon oranı N. americanus
KwaZulu-Natal, Güney Afrika (Mabaso et al. 2004)[38]
- İç kesimlerde yaygınlık oranı% 9'dur. N. americanus
- Kıyı ovası alanları,% 63'lük bir yaygınlık oranına sahipti. N. americanus
Lowndes County, Alabama, Amerika Birleşik Devletleri [39][40]
- Ağırlıklı olarak% 35 enfeksiyon oranı N. americanus
Kancalı kurt yaygınlığının daha doğru bir şekilde haritalanmasını kolaylaştırabilecek teknolojik gelişmeler de olmuştur. Bazı araştırmacılar, helmint ekolojisini ve epidemiyolojisini incelemek için coğrafi bilgi sistemlerini (GIS) ve uzaktan algılamayı (RS) kullanmaya başladılar. Brooker et al. Bu teknolojiyi Sahra altı Afrika'nın helmint dağılım haritalarını oluşturmak için kullandı. Uydudan türetilen çevresel verileri okul tabanlı anketlerden elde edilen yaygınlık verileriyle ilişkilendirerek ayrıntılı yaygınlık haritaları oluşturabildiler. Çalışma, çok çeşitli helmintlere odaklandı, ancak kancalı kurt hakkında özellikle ilginç sonuçlar bulundu. Diğer helmintlerle karşılaştırıldığında, kancalı kurt çok daha sıcak koşullarda hayatta kalabilir ve termal aralığın üst ucunda oldukça yaygındı.[41]
Geliştirilmiş moleküler tanı araçları, mevcut yaygınlık istatistiklerini iyileştirmeye yardımcı olabilecek başka bir teknolojik ilerlemedir. Son araştırmalar, enfeksiyon teşhisi, kancalı kurtların spesifik tanımlanması ve kancalı kurt popülasyonlarındaki genetik değişkenliğin analizi için kullanılabilecek DNA bazlı bir aracın geliştirilmesine odaklanmıştır. Yine bu, kancalı kurt enfeksiyonuna karşı farklı halk sağlığı önlemleri için önemli bir araç görevi görebilir. Teşhis araçlarına ilişkin çoğu araştırma, artık kancalı kurt enfeksiyonunun spesifik teşhisi için hızlı ve uygun maliyetli bir tahlilin oluşturulmasına odaklanmıştır. Birçoğu, gelişiminin önümüzdeki beş yıl içinde sağlanabileceğinden umutlu.[ne zaman? ][19]
Tarih
Keşif
Şimdi kancalı kurt ile ilişkilendirilen semptomlar papirüs eski kağıtlar Mısır (MÖ 1500), anemi ile karakterize bir düzensizlik olarak tanımlandı. İbn Sina, on birinci yüzyılın İranlı bir doktoru, solucanı birkaç hastasında keşfetti ve hastalıkları ile ilişkilendirdi. Daha sonraki zamanlarda, durum madencilik endüstrisinde gözle görülür şekilde yaygındı. İngiltere, Fransa, Almanya, Belçika, Kuzey Queensland, Ve başka yerlerde.[18]
İtalyan doktor Angelo Dubini 1838'de solucanın günümüz keşfcisiydi. otopsi köylü kadın. Dubini 1843'te ayrıntıları yayınladı ve türü şu şekilde tanımladı: A. duodenale. 1852'de Mısır tıp sisteminde çalışan Alman doktor Theodor Bilharz, meslektaşın çalışmalarından yararlanarak Wilhelm Griesinger, otopsiler sırasında bu solucanları buldu ve onları yerel endemik oluşumlarla ilişkilendirme konusunda bir adım daha ileri gitti. kloroz, muhtemelen çağrılacak demir eksikliği anemisi bugün.
25 yıl sonra bir atılım geldi ishal ve anemi arasında gerçekleşen salgın İtalyan çalışan işçiler Gotthard Demiryolu Tüneli.[18] 1880 tarihli bir makalede doktorlar Camillo Bozzolo, Edoardo Perroncito, ve Luigi Pagliani doğru bir şekilde, kancalı kurtun, işçilerin 15 km'lik tünel içinde dışkılamak zorunda kalmaları ve birçoğunun yıpranmış ayakkabılar giymesiyle bağlantılı olduğunu varsaydı.[42] 1897'de, derinin enfeksiyonun başlıca yolu olduğu ve biyolojik yaşam döngüsü kancalı kurt açıklığa kavuşturuldu.
İmha programları
1899'da Amerikalı zoolog Charles Wardell Stiles tanımlanmış ilerici pernisiyöz anemi Amerika Birleşik Devletleri'nin güneyinde kancalı kurtun neden olduğu görülmüştür A. duodenale. 1900'lerde yapılan testler, okul çağındaki çocuklarda çok ağır istilayı ortaya çıkardı. İçinde Porto Riko ABD Ordusu doktoru Dr. Bailey K. Ashford, yaklaşık 300.000 kişiyi (Porto Riko nüfusunun üçte biri) iyileştiren ve yıllar içinde bu anemiden ölüm oranını yüzde 90 azaltan bir parazit tedavi kampanyası düzenleyip yürüttü. 1903–04.

26 Ekim 1909'da Rockefeller Kanca Kurdu Hastalığının Ortadan Kaldırılması Sıhhi Komisyonu, 1 milyon ABD $ 'lık bir hediye olarak düzenlendi. John D. Rockefeller, Sr. Beş yıllık program kayda değer bir başarı ve on bir güney eyaletinde halk eğitimi, ilaç tedavisi, saha çalışması ve modern hükümet sağlık departmanlarını aşılayarak Amerika Birleşik Devletleri'nin halk sağlığına büyük katkı sağladı.[43]Kancalı kurt sergisi, 1910 Mississippi eyalet fuarının önemli bir parçasıydı.
Komisyon, okul çağındaki çocukların ortalama% 40'ına kancalı kurt bulaştığını tespit etti. Yok etme programından önce daha yüksek seviyelerde kancalı kurt enfeksiyonu olan bölgelerde, müdahaleden sonra okula kayıt, devam ve okuryazarlıkta daha büyük artışlar yaşandı. Ekonometrik çalışmalar, bu etkinin, alanlar arasındaki farklı eğilimler, değişen ürün fiyatları, belirli eğitim ve sağlık politikalarındaki değişiklikler ve sıtmanın ortadan kaldırılmasının etkisi gibi çeşitli alternatif faktörlerle açıklanamayacağını göstermiştir.[44] Önemli ölçüde daha düşük (önceki) enfeksiyon oranları nedeniyle müdahaleden daha az fayda sağlamış olması gereken yetişkinler için önemli eşzamanlı sonuçlar bulunamamıştır. Program neredeyse kancalı kurtları ortadan kaldırdı ve daha sonra yeni fonlarla gelişti. Rockefeller Vakfı Uluslararası Sağlık Bölümü.[45]
RF'nin Meksika'daki kancalı kurt kampanyası, bilim ve politikanın sağlık politikalarının geliştirilmesinde nasıl bir rol oynadığını gösterdi. Hükümet yetkililerini, sağlık görevlilerini, halk sağlığı çalışanlarını, Rockefeller yetkililerini ve topluluğu bir araya getirdi. Bu kampanya Meksika'daki kancalı kurtları ortadan kaldırmak için başlatıldı. Kampanya uzun vadeli tedavilere odaklanmasa da, Meksika ile Rockefeller Vakfı arasındaki ilişkinin şartlarını belirledi. Bu kampanyanın arkasındaki bilimsel bilgi, halk sağlığı politikalarını şekillendirmeye, halk sağlığını iyileştirmeye ve ABD ile Meksika arasında güçlü bir ilişki kurmaya yardımcı oldu.[46]
1920'lerde, kancalı kurtların yok edilmesi Karayipler ve Latin Amerika'ya ulaştı ve burada insanlar arasında büyük ölüm oranı rapor edildi. Batı Hint Adaları 18. yüzyılın sonlarına doğru, Brezilya ve çeşitli diğer tropikal ve subtropikal bölgeler.[18]
Tedaviler
Erken tedavi, Epsom tuzu koruyucu mukusu azaltmak için, ardından timol solucanları öldürmek için.[47] Sonra tetrakloroetilen öncü yöntemdi. Yeni organik ilaç bileşiklerinin geliştirildiği 20. yüzyılın ortalarına kadar değildi.[48]
Araştırma
Hamilelikte anemi
Gelişmekte olan ülkelerdeki tüm hamile kadınların üçte birinin kancalı kurt ile enfekte olduğu, gelişmekte olan ülkelerdeki tüm hamile kadınların% 56'sının anemiden muzdarip olduğu, tüm anne ölümlerinin% 20'sinin doğrudan veya dolaylı olarak anemiye bağlı olduğu tahmin edilmektedir. Bunun gibi sayılar, hamilelik sırasında kancalı kurtla ilişkili anemi konusuna ilginin artmasına neden oldu.[49] Kancalı kurt enfeksiyonunun sıklıkla anemiye yol açabileceğinin anlaşılmasıyla, birçok insan artık kancalı kurt tedavisinin şiddetli anemi oranlarında ve dolayısıyla anne ve çocuk sağlığını etkileyip etkilemeyeceğini sorguluyor. Most evidence suggests that the contribution of hookworm to maternal anemia merits that all women of child-bearing age living in endemic areas be subject to periodic anthelmintic treatment. The World Health Organization even recommends that infected pregnant women be treated after their first trimester.[14] Regardless of these suggestions, only Madagascar, Nepal and Sri Lanka have added deworming to their antenatal care programs.[50]
This lack of deworming of pregnant women is explained by the fact that most individuals still fear that anthelmintic treatment will result in adverse birth outcomes. But a 2006 study by Gyorkos et al. found that when comparing a group of pregnant women treated with mebendazole with a control placebo group, both illustrated rather similar rates in adverse birth outcomes. The treated group demonstrated 5.6% adverse birth outcomes, while the control group had 6.25% adverse birth outcomes.[49] Furthermore, Larocque et al. illustrated that treatment for hookworm infection actually led to positive health results in the infant. This study concluded that treatment with mebendazole plus iron supplements during antenatal care significantly reduced the proportion of very low birth weight infants when compared to a placebo control group.[51] Studies so far have validated recommendations to treat infected pregnant women for hookworm infection during pregnancy.
A review of effects of antihelminthics (anti-worm drugs) given in pregnancy found that there was not enough evidence to support treating pregnant women in their second or third trimesters.[52] The women who were treated in the second trimester and the women who had no treatment showed no difference in numbers of maternal anemia, low birth weight, preterm birth or deaths of babies.[52]
The intensity of hookworm infection as well as the species of hookworm have yet to be studied as they relate to hookworm-related anemia during pregnancy. Additionally, more research must be done in different regions of the world to see if trends noted in completed studies persist.
Malaria co-infection
Co-infection with hookworm and Plasmodium falciparum Afrika'da yaygındır.[53] Although exact numbers are unknown, preliminary analyses estimate that as many as a quarter of African schoolchildren (17.8–32.1 million children aged 5–14 years) may be coincidentally at-risk of both P. falciparum and hookworm.[54] While original hypotheses stated that co-infection with multiple parasites would impair the host's immune response to a single parasite and increase susceptibility to clinical disease, studies have yielded contrasting results. For example, one study in Senegal showed that the risk of clinical malaria infection was increased in helminth-infected children in comparison to helminth-free children while other studies have failed to reproduce such results,[55] and even among laboratory mouse experiments the effect of helminths on malaria is variable.[56]
Some hypotheses and studies suggest that helminth infections may protect against cerebral malaria due to the possible modulation of pro-inflammatory and anti-inflammatory cytokines responses.[57] Furthermore, the mechanisms underlying this supposed increased susceptibility to disease are unknown. For example, helminth infections cause potent and highly polarized immune response characterized by increased T-helper cell type 2 (Th2) sitokin ve İmmünoglobulin E (IgE) production.[58] However, the effect of such responses on the human immune response is unknown. Additionally, both malaria and helminth infection can cause anemia, but the effect of co-infection and possible enhancement of anemia is poorly understood.[48]
Hygiene hypothesis and hookworm as therapy
hijyen hipotezi states that infants and children who lack exposure to infectious agents are more susceptible to allergic diseases via modulation of immune system development. The theory was first proposed by David P. Strachan who noted that saman nezlesi ve egzama were less common in children who belonged to large families.[59] Since then, studies have noted the effect of gastrointestinal worms on the development of allergies in the developing world. For example, a study in Gambia found that eradication of worms in some villages led to increased skin reactions to allergies among children.[60]
Aşılar
While annual or semi-annual mass antihelminthic administration is a critical aspect of any public health intervention, many have begun to realize how unsustainable it is due to aspects such as poverty, high rates of re-infection, and diminished efficacy of drugs with repeated use. Current research, therefore, has focused on the development of a vaccine that could be integrated into existing control programs. The goal of vaccine development is not necessarily to create a vaccine with sterilizing immunity or complete protection against immunity. A vaccine that reduces the likelihood of vaccinated individuals developing severe infections and thus reduced blood and nutrient levels could still have a significant impact on the high burden of disease throughout the world.
Current research focuses on targeting two stages in the development of the worm: the larval stage and the adult stage. Research on larval antigens has focused on proteins that are members of the patogenez ile ilgili protein üst aile Ancylostoma Secreted Proteins.[61] Although they were first described in Anyclostoma, these proteins have also been successfully isolated from the secreted product of N. americanus. N. americanus ASP-2 (Na-ASP-2) is currently the leading larval-stage hookworm vaccine candidate. A randomized, double-blind, placebo-controlled study has already been performed; 36 healthy adults without a history of hookworm infection were given three intramuscular injections of three different concentrations of Na-ASP-2 and observed for six months after the final vaccination.[62] The vaccine induced significant anti-Na-ASP-2 IgG and cellular immune responses. In addition, it was safe and produced no debilitating side effects. The vaccine is now in a phase one trial; healthy adult volunteers with documented evidence of previous infection in Brazil are being given the same dose concentration on the same schedule used in the initial study.[61] If this study is successful, the next step would be to conduct a phase two trial to assess the rate and intensity of hookworm infection among vaccinated persons. Because the Na-ASP-2 vaccine only targets the larval stage, it is critical that all subjects enrolled in the study be treated with antihelminthic drugs to eliminate adult worms prior to vaccination.
Adult hookworm antigens have also been identified as potential candidates for vaccines. When adult worms attach to the intestinal mucosa of the human host, erythrocytes are ruptured in the worm's digestive tract which causes the release of free hemoglobin which is subsequently degraded by a proteolytic cascade. Several of these proteins that are responsible for this proteolytic cascade are also essential for the worm's nutrition and survival.[63] Therefore, a vaccine that could induce antibodies for these antigens could interfere with the hookworm's digestive pathway and impair the worm's survival. Three proteins have been identified: the aspartic protease-hemoglobinase APR-1, the cysteine protease-hemoglobinase CP-2, and a glutathione S-transferase.[64][65][66] Vaccination with APR-1 and CP-2 led to reduced host blood loss and fecal egg counts in dogs.[64][65] With APR-1, vaccination even led to reduced worm burden.[64] Research is currently stymied at the development of at least one of these antigens as a recombinant protein for testing in clinical trials.
Terminoloji
The term "hookworm" is sometimes used to refer to hookworm infection.[12] A hookworm is a type of parasitic worm (helmint ).
Ayrıca bakınız
Referanslar
- ^ a b c d e f g h ben j k l m n Ö p q r s "CDC - Hookworm - General Information - Frequently Asked Questions (FAQs)". www.cdc.gov. 16 Aralık 2014. Arşivlendi 22 Nisan 2017'deki orjinalinden. Alındı 22 Nisan 2017.
- ^ a b "CDC - Hookworm - Disease". www.cdc.gov. 10 Ocak 2013. Arşivlendi 23 Nisan 2017'deki orjinalinden. Alındı 22 Nisan 2017.
- ^ a b c "CDC - Hookworm - Treatment". www.cdc.gov. 10 Ocak 2013. Arşivlendi 23 Nisan 2017'deki orjinalinden. Alındı 22 Nisan 2017.
- ^ a b GBD 2015 Hastalık ve Yaralanma Sıklığı ve Yaygınlığı, İşbirliği Yapanlar. (8 Ekim 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanma için engellilikle geçen yıllar, 1990–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ Önleme, CDC - Hastalık Kontrol Merkezleri ve. "CDC - Hookworm - Biology". www.cdc.gov. Arşivlendi 21 Haziran 2017'deki orjinalinden. Alındı 21 Haziran 2017.
- ^ GBD 2015 Mortality and Causes of Death, Collaborators. (8 Ekim 2016). "Küresel, bölgesel ve ulusal yaşam beklentisi, tüm nedenlere bağlı ölüm oranı ve 249 ölüm nedeni için nedene özgü ölüm oranı, 1980–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1459–1544. doi:10.1016 / s0140-6736 (16) 31012-1. PMC 5388903. PMID 27733281.
- ^ "İhmal Edilen Tropikal Hastalıklar". cdc.gov. 6 Haziran 2011. Arşivlendi 4 Aralık 2014 tarihinde orjinalinden. Alındı 28 Kasım 2014.
- ^ James, William D .; Berger, Timothy G .; et al. (2006). Andrews'un Deri Hastalıkları: klinik Dermatoloji. Saunders Elsevier. pp.435. ISBN 978-0-7216-2921-6.
- ^ "Hookworms." The Center for Food Security and Public Health. May 2005. Iowa State University
- ^ "CDC - Zoonotic Hookworm - General Information". www.cdc.gov. 25 Nisan 2019. Alındı 27 Aralık 2019.
- ^ a b c d e f g Markell, Edward K .; John, David C .; Petri, William H. (2006). Markell ve Voge'nin tıbbi parazitolojisi (9. baskı). St. Louis, Mo: Elsevier Saunders. ISBN 978-0-7216-4793-7.
- ^ a b c d e f g h ben j Hotez PJ, Bethony J, Bottazzi ME, Brooker S, Buss P (Mart 2005). "Kancalıkurt:" İnsanlığın Büyük Enfeksiyonu"". PLOS Med. 2 (3): e67. doi:10.1371 / journal.pmed.0020067. PMC 1069663. PMID 15783256.
- ^ "CDC Factsheet: Hookworm" Arşivlendi 2010-09-04 at the Wayback Makinesi, 29 Eylül 2008'de erişildi
- ^ a b c d e f g h ben Bethony J, Brooker S, Albonico M, Geiger SM, Loukas A, Diemert D, Hotez PJ (May 2006). "Soil-transmitted helminth infections: ascariasis, trichuriasis, and hookworm". Lancet. 367 (9521): 1521–32. doi:10.1016/S0140-6736(06)68653-4. PMID 16679166. S2CID 8425278.
- ^ Hawdon JM, Hotez PJ (October 1996). "Hookworm: developmental biology of the infectious process". Curr. Opin. Genet. Dev. 6 (5): 618–23. doi:10.1016/S0959-437X(96)80092-X. PMID 8939719.
- ^ Stoll NR (August 1962). "On endemic hookworm, where do we stand today?". Tecrübe. Parasitol. 12 (4): 241–52. doi:10.1016/0014-4894(62)90072-3. PMID 13917420.
- ^ Hotez PJ, Pritchard DI (1995). "Hookworm infection". Bilimsel amerikalı. Cilt 272 no. 6. pp. 68–74. doi:10.1038/scientificamerican0695-68. PMID 7761817.
- ^ a b c d e
 Önceki cümlelerden biri veya daha fazlası, şu anda kamu malı: Chisholm, Hugh, ed. (1911). "Ankilostomiyaz ". Encyclopædia Britannica. 2 (11. baskı). Cambridge University Press. s. 58.
Önceki cümlelerden biri veya daha fazlası, şu anda kamu malı: Chisholm, Hugh, ed. (1911). "Ankilostomiyaz ". Encyclopædia Britannica. 2 (11. baskı). Cambridge University Press. s. 58. - ^ a b c d Gasser RB, Cantacessi C, Campbell BE (January 2009). "Improved molecular diagnostic tools for human hookworms". Expert Rev. Mol. Teşhis. 9 (1): 17–21. doi:10.1586/14737159.9.1.17. PMID 19099345. S2CID 32970805.
- ^ Yong TS, Lee JH, Sim S, Lee J, Min DY, Chai JY, Eom KS, Sohn WM, Lee SH, Rim HJ (March 2007). "Differential diagnosis of Trichostrongylus and hookworm eggs via PCR using ITS-1 sequence". Korean J. Parasitol. 45 (1): 69–74. doi:10.3347/kjp.2007.45.1.69. PMC 2526333. PMID 17374982.
- ^ a b "School Deworming". Public Health at a Glance. Dünya Bankası. 2003.
- ^ "Soil-transmitted helminthiasis". Wkly. Epidemiol. Rec. 83 (27/28): 237–252. 4 July 2008.
- ^ "How does deworming work?" Deworm the World. <dewormtheworld.org Arşivlendi 2009-02-08 de Wayback Makinesi >
- ^ Massa K, Magnussen P, Sheshe A, Ntakamulenga R, Ndawi B, Olsen A (2009). "The effect of the community-directed treatment approach versus the school-based treatment approach on the prevalence and intensity of schistosomiasis and soil-transmitted helminthiasis among schoolchildren in Tanzania". Trans. R. Soc. Trop. Med. Hyg. 103 (1): 31–37. doi:10.1016/j.trstmh.2008.07.009. PMID 18771789.
- ^ Howell, Daniel (2010). The Barefoot Book: 50 Great Reasons to Kick Off Your Shoes. Hunter House. ISBN 978-0897935548.
- ^ Birn & Solórzano 1999, pp. 1200, 1205
- ^ Huttly SR (1990). "The impact of inadequate sanitary conditions on health in developing countries". World Health Stat. Q. 43 (3): 118–26. PMID 2146815.
- ^ Moraes LR, Cancio JA, Cairncross S (April 2004). "Impact of drainage and sewerage on intestinal nematode infections in poor urban areas in Salvador, Brazil". Trans. R. Soc. Trop. Med. Hyg. 98 (4): 197–204. doi:10.1016/S0035-9203(03)00043-9. PMID 15049458.
- ^ Keiser J, Utzinger J (April 2008). "Efficacy of current drugs against soil-transmitted helminth infections: systematic review and meta-analysis". J. Am. Med. Assoc. 299 (16): 1937–48. doi:10.1001/jama.299.16.1937. PMID 18430913.
- ^ a b Albanese G, Venturi C, Galbiati G (2001). "Treatment of larva migrans cutanea (creeping eruption): A comparison between albendazole and traditional therapy". Int. J. Dermatol. 40 (1): 67–71. doi:10.1046/j.1365-4362.2001.01103.x. PMID 11277961. S2CID 40314184.
- ^ Fenwick A (March 2012). "The global burden of neglected tropical diseases". Halk Sağlığı. 126 (3): 233–36. doi:10.1016/j.puhe.2011.11.015. PMID 22325616.
- ^ "Global network for neglected tropical diseases receives $34 million from Gates Foundation: IDB leads campaign to greatly reduce the burden of most neglected diseases by 2020 in Latin America and the Caribbean." Basın bülteni. İhmal Edilen Tropikal Hastalıklar için Küresel Ağ. 30 Ocak 2009.
- ^ "Deworm the World at Clinton Global Initiative 2008 Annual Meeting: up to 10 million children to benefit fromdeworming!" Basın bülteni. Deworm the World, 2008.
- ^ Pal D, Chattopadhyay UK, Sengupta G (April 2007). "A study on the prevalence of hookworm infection in four districts of West Bengal and its linkage with anemia". Indian J. Pathol. Mikrobiyol. 50 (2): 449–52. PMID 17883107.
- ^ Gandhi NS, Jizhang C, Khoshnood K, Fuying X, Shanwen L, Yaoruo L, Bin Z, Haechou X, Chongjin T, Yan W, Wensen W, Dungxing H, Chong C, Shuhua X, Hawdon JM, Hotez PJ (August 2001). "Epidemiyolojisi Necator americanus hookworm infections in Xiulongkan Village, Hainan Province, China: high prevalence and intensity among middle-aged and elderly residents". J. Parasitol. 87 (4): 739–43. doi:10.1645/0022-3395(2001)087[0739:EONAHI]2.0.CO;2. PMID 11534635.
- ^ Verle P, Kongs A, De NV, Thieu NQ, Depraetere K, Kim HT, Dorny P (October 2003). "Prevalence of intestinal parasitic infections in northern Vietnam". Trop. Med. Int. Sağlık. 8 (10): 961–64. doi:10.1046/j.1365-3156.2003.01123.x. PMID 14516309.
- ^ Fleming FM, Brooker S, Geiger SM, Caldas IR, Correa-Oliveira R, Hotez PJ, Bethony JM (January 2006). "Synergistic associations between hookworm and other helminth species in a rural community in Brazil". Trop. Med. Int. Sağlık. 11 (1): 56–64. doi:10.1111/j.1365-3156.2005.01541.x. PMID 16398756. S2CID 20407618.
- ^ Mabaso ML, Appleton CC, Hughes JC, Gouws E (April 2004). "Hookworm (Necator americanus) transmission in inland areas of sandy soils in KwaZulu-Natal, South Africa". Trop. Med. Int. Sağlık. 9 (4): 471–76. doi:10.1111/j.1365-3156.2004.01216.x. PMID 15078265.
- ^ McKenna, Megan L.; McAtee, Shannon; Hotez, Peter J .; Bryan, Patricia E.; Jeun, Rebecca; Bottazzi, Maria E.; Flowers, Catherine C.; Ward, Tabitha; Kraus, Jacob; Mejia, Rojelio (8 November 2017). "Human Intestinal Parasite Burden and Poor Sanitation in Rural Alabama". Amerikan Tropikal Tıp ve Hijyen Dergisi. 97 (5): 1623–28. doi:10.4269/ajtmh.17-0396. PMC 5817782. PMID 29016326.
- ^ Pilkington, Ed (5 September 2017). "Hookworm, a disease of extreme poverty, is thriving in the US south. Why?". Gardiyan. Alındı 4 Aralık 2017 - www.TheGuardian.com aracılığıyla.
- ^ Brooker S, Clements AC, Bundy DA (2006). "Global epidemiology, ecology and control of soil-transmitted helminth infections". Bulaşıcı Hastalıkların Küresel Haritalaması: Yöntemler, Örnekler ve Ortaya Çıkan Uygulamalar. Adv. Parasitol. Parazitolojideki Gelişmeler. 62. pp. 221–61. doi:10.1016/S0065-308X(05)62007-6. ISBN 978-0120317622. PMC 1976253. PMID 16647972.
- ^ Peduzzi R, Piffaretti JC (1983). "Ancylostoma duodenale and the Saint Gothard anaemia". Br. Med. J. (Clin. Res. Ed.). 287 (6409): 1942–45. doi:10.1136/bmj.287.6409.1942. PMC 1550193. PMID 6418279.
- ^ Page, Walter H. (Eylül 1912). "The Hookworm And Civilization: The Work Of The Rockefeller Sanitary Commission In The Souther States". Dünyanın Eseri: Zamanımızın Tarihi. Cilt XXIV. pp. 504–18. Alındı 2009-07-10.
- ^ Bleakley H (2007). "Disease and Development: Evidence from Hookworm Eradication in the American South". Q. J. Econ. 122 (1): 73–117. doi:10.1162/qjec.121.1.73. PMC 3800113. PMID 24146438.
- ^ Wallace, Barbara; Kirkley, James; McGuire, Thomas; Austin, Diane; Goldfield, David (April 2001). Assessment of Historical, Social, and Economic Impacts of OCS Development on Gulf Coast Communities (PDF) (Bildiri). New Orleans: U .S. İçişleri Bakanlığı. Okyanus Enerji Yönetimi Bürosu (BOEM), Minerals Management Service, Gulf of Mexico OCS Region. s. 35–36. Alındı 11 Aralık 2017.
Inadequate public health services and a general lack of basic citizen knowledge of health and hygiene reflected the weak public education system. Health problems, especially in the Gulf Coast States where frost came late, if at all, abounded in an era when active public health departments in other parts of the country were eradicating nutritional and bacterial diseases. The hookworm, an intestinal parasite, infected and chronically debilitated a great many southerners, perhaps as many as 2 million. In the 1930s, a cooperative study by the Florida State Board of Health, the Rockefeller Foundation, and Vanderbilt University found the State's adolescents aged 15 to 18 the worst afflicted group (44.7 percent), and the Panhandle the most severely affected area with nearly half of its teenagers (49 .2 percent) infested with hookworm (Eberson, 1980; and Link, 1988). John D. Rockefeller found the situation so appalling in the early twentieth century that he established and funded the Rockefeller Sanitary Commission for the Eradication of Hookworm Disease.
- ^ Birn, Anne-Emanuelle; Solórzano, Armando (November 1999). "Halk sağlığı politikası paradoksları: Rockefeller Vakfı'nın 1920'lerde Meksika'da yaptığı kancalı kurt kampanyasında bilim ve politika". Soc. Sci. Orta. 49 (9): 1197–1213. doi:10.1016 / S0277-9536 (99) 00160-4. PMID 10501641.
- ^ John A Ferrell (1914). Köy Okulu ve Kanca Kurdu Hastalığı. ABD Hükümeti Baskı Ofisi.
- ^ a b Brooker, Simon; Bethony, Jeffrey; Hotez, Peter J. (2004-01-01). Human Hookworm Infection in the 21st Century. Adv. Parasitol. Parazitolojideki Gelişmeler. 58. s. 197–288. doi:10.1016 / S0065-308X (04) 58004-1. ISBN 978-0120317585. ISSN 0065-308X. PMC 2268732. PMID 15603764.
- ^ a b Gyorkos TW, Larocque R, Casapia M, Gotuzzo E (September 2006). "Lack of risk of adverse birth outcomes after deworming in pregnant women". Pediatr. Infect. Dis. J. 25 (9): 791–4. doi:10.1097/01.inf.0000234068.25760.97. PMID 16940835. S2CID 8637824.
- ^ Brooker S, Hotez PJ, Bundy DA (2008). Raso G (ed.). "Hookworm-Related Anaemia among Pregnant Women: A Systematic Review". PLOS Negl. Trop. Dis. 2 (9): e291. doi:10.1371/journal.pntd.0000291. PMC 2553481. PMID 18820740.
- ^ Larocque R, Casapia M, Gotuzzo E, MacLean JD, Soto JC, Rahme E, Gyorkos TW (October 2006). "A double-blind randomized controlled trial of antenatal mebendazole to reduce low birthweight in a hookworm-endemic area of Peru". Trop. Med. Int. Sağlık. 11 (10): 1485–95. doi:10.1111/j.1365-3156.2006.01706.x. PMID 17002722. S2CID 46261382.
- ^ a b Salam, RA; Haider, BA; Humayun, Q; Bhutta, ZA (18 June 2015). "Effect of administration of antihelminthics for soil-transmitted helminths during pregnancy". Sistematik İncelemelerin Cochrane Veritabanı. 6 (6): CD005547. doi:10.1002/14651858.CD005547.pub3. PMID 26087057.
- ^ Brooker S, Akhwale W, Pullan R, Estambale B, Clarke SE, Snow RW, Hotez PJ (December 2007). "Epidemiology of Plasmodium-Helminth co-infection in Africa: Populations at risk, potential impact on anemia and prospects for combining control". Am. J. Trop. Med. Hyg. 77 (6 Suppl): 88–98. doi:10.4269/ajtmh.2007.77.88. PMC 2637949. PMID 18165479.
- ^ Brooker S, Clements AC, Hotez PJ, Hay SI, Tatem AJ, Bundy DA, Snow RW (2006). "The co-distribution of Plasmodium falciparum and hookworm among African schoolchildren". Malar. J. 5: 99. doi:10.1186/1475-2875-5-99. PMC 1635726. PMID 17083720.
- ^ Spiegel A, Tall A, Raphenon G, Trape JF, Druilhe P (2003). "Increased frequency of malaria attacks in subjects co-infected by intestinal worms and Plasmodium falciparum sıtma". Trans. R. Soc. Trop. Med. Hyg. 97 (2): 198–9. doi:10.1016/S0035-9203(03)90117-9. PMID 14584377.
- ^ Knowles SC (August 2011). "The effect of helminth co-infection on malaria in mice". Int. J. Parasitol. 41 (10): 1041–51. doi:10.1016/j.ijpara.2011.05.009. PMID 21777589.
- ^ Mwangi TW, Bethony JM, Brooker S (October 2006). "Malaria and helminth interactions in humans: an epidemiological viewpoint". Ann. Trop. Med. Parasitol. 100 (7): 551–70. doi:10.1179/136485906X118468. PMC 1858631. PMID 16989681.
- ^ Hartgers FC, Yazdanbakhsh M (October 2006). "Helmintlerin ve sıtmanın birlikte enfeksiyonu: sıtmaya karşı bağışıklık tepkilerinin modülasyonu". Parasite Immunol. 28 (10): 497–506. doi:10.1111 / j.1365-3024.2006.00901.x. PMID 16965285. S2CID 20956686.
- ^ Strachan DP (Kasım 1989). "Saman nezlesi, hijyen ve ev halkı büyüklüğü". BMJ. 299 (6710): 1259–60. doi:10.1136 / bmj.299.6710.1259. PMC 1838109. PMID 2513902.
- ^ Cooper PJ (2004). "Bağırsak kurtları ve insan alerjisi". Parasite Immunol. 26 (11–12): 455–67. doi:10.1111 / j.0141-9838.2004.00728.x. PMID 15771681. S2CID 23348293.
- ^ a b Diemert, David J .; Bethony, Jeffrey M.; Hotez, Peter J. (15 January 2008). "Hookworm Vaccines". Clin. Infect. Dis. 46 (2): 282–8. doi:10.1086/524070. ISSN 1058-4838. JSTOR 40306890. PMID 18171264.
- ^ Bethony JM, Simon G, Diemert DJ, Parenti D, Desrosiers A, Schuck S, Fujiwara R, Santiago H, Hotez PJ (May 2008). "Maruz kalmamış yetişkinlerde Na-ASP-2 kancalı kurt aşısının randomize, plasebo kontrollü, çift kör denemesi". Aşı. 26 (19): 2408–17. doi:10.1016 / j.vaccine.2008.02.049. PMID 18396361.
- ^ Williamson AL, Lecchi P, Turk BE, Choe Y, Hotez PJ, McKerrow JH, Cantley LC, Sajid M, Craik CS, Loukas A (August 2004). "A multi-enzyme cascade of hemoglobin proteolysis in the intestine of blood-feeding hookworms". J. Biol. Kimya. 279 (34): 35950–7. doi:10.1074/jbc.M405842200. PMID 15199048.
- ^ a b c Loukas A, Bethony JM, Mendez S, Fujiwara RT, Goud GN, Ranjit N, Zhan B, Jones K, Bottazzi ME, Hotez PJ (October 2005). "Rekombinant Aspartik Hemoglobinaz ile Aşılama Köpeklerde Kancalı Kurt Enfeksiyonundan Sonra Parazit Yükünü ve Kan Kaybını Azaltır". PLOS Med. 2 (10): e295. doi:10.1371 / journal.pmed.0020295. PMC 1240050. PMID 16231975.
- ^ a b Loukas, Alex; Bethony, Jeffrey M.; Williamson, Angela L.; Goud, Gaddam N.; Mendez, Susana; Zhan, Bin; Hawdon, John M.; Bottazzi, Maria Elena; Brindley, Paul J.; Hotez, Peter J. (15 May 2004). "Vaccination of Dogs with a Recombinant Cysteine Protease from the Intestine of Canine Hookworms Diminishes the Fecundity and Growth of Worms". J. Infect. Dis. 189 (10): 1952–61. doi:10.1086/386346. ISSN 0022-1899. JSTOR 30077095. PMID 15122534.
- ^ Zhan B, Liu S, Perally S, Xue J, Fujiwara R, Brophy P, Xiao S, Liu Y, Feng J, Williamson A, Wang Y, Bueno LL, Mendez S, Goud G, Bethony JM, Hawdon JM, Loukas A, Jones K, Hotez PJ (October 2005). "Biochemical Characterization and Vaccine Potential of a Heme-Binding Glutathione Transferase from the Adult Hookworm Ancylostoma caninum". Infect. İmmün. 73 (10): 6903–11. doi:10.1128/IAI.73.10.6903-6911.2005. PMC 1230892. PMID 16177370.
Dış bağlantılar
- CDC Department of Parasitic Diseases images of the hookworm life cycle
- Hastalık Kontrol ve Önleme Merkezleri
- Dog hookworm (Ancylostoma caninum) at MetaPathogen: facts, life cycle, references
- Human hookworms (Ancylostoma duodenale ve Necator americanus) at MetaPathogen: facts, life cycle, references
| Sınıflandırma |
|---|

