Alt solunum yolu enfeksiyonu - Lower respiratory tract infection - Wikipedia
| Alt solunum yolu enfeksiyonu | |
|---|---|
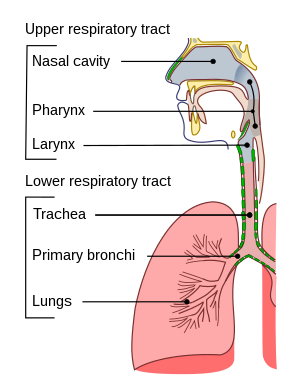 | |
| Pasajlar yapmak | |
| Uzmanlık | Göğüs hastalıkları |
| Sıklık | 291 milyon (2015)[1] |
| Ölümler | 2.74 milyon (2015)[2] |
Alt solunum yolu enfeksiyonu (LRTI), genellikle eşanlamlı olarak kullanılan bir terimdir Zatürre ancak diğer enfeksiyon türlerine de uygulanabilir Akciğer apsesi ve akut bronşit. Belirtiler şunları içerir: nefes darlığı zayıflık ateş, öksürük ve yorgunluk.[3] Alt solunum yolu enfeksiyonu semptomları olan kişiler için rutin bir göğüs röntgeni her zaman gerekli değildir.[4]
Grip hem üst hem de alt solunum yollarını etkiler.[kaynak belirtilmeli ]
Antibiyotikler pnömoni için ilk basamak tedavidir; bununla birlikte, bunlar parazitik veya viral enfeksiyonlar için ne etkilidir ne de endikedir. Akut bronşit tipik olarak zamanla kendiliğinden düzelir.
2015 yılında yaklaşık 291 milyon vaka vardı.[1] 1990'da 3,4 milyon ölümden 2,74 milyon ölümle sonuçlandı.[5][2] Bu, 2013'teki tüm ölümlerin% 4.8'iydi.[5]
Bronşit
Bronşit şişlik veya iltihaplanmayı tanımlar[6] bronşlar. Ek olarak bronşit, sunumuna bağlı olarak akut veya kronik olarak tanımlanır ve ayrıca nedensel ajan tarafından ayrıca tanımlanır. Akut bronşit, tekrarlayan hastalık öyküsü olmayan sağlıklı hastalarda daha geniş hava yollarının akut bakteriyel veya viral enfeksiyonu olarak tanımlanabilir.[7] Her yıl 1000'de 40'tan fazla yetişkini etkiler ve majör bronşların ve trakeanın geçici iltihaplanmasından oluşur.[8] Çoğunlukla viral enfeksiyondan kaynaklanır ve bu nedenle, immünokompetan kişilerde antibiyotik tedavisi endike değildir.[9][6] Viral bronşit, bazen enfeksiyona neden olan virüse bağlı olarak antiviral ilaçlar kullanılarak tedavi edilebilir ve antiinflamatuar ilaçlar ve balgam söktürücüler gibi ilaçlar semptomları hafifletmeye yardımcı olabilir.[10][6] Akut bronşitin antibiyotiklerle tedavisi yaygındır ancak tartışmalıdır çünkü bunların kullanımı, potansiyel yan etkilere (bulantı ve kusma), artan direnç ve kendi kendini sınırlayan bir durumda tedavi maliyetine karşı yalnızca orta derecede fayda ağırlıklandırılmıştır.[8][11] Beta2 agonistleri bazen akut bronşite bağlı öksürüğü gidermek için kullanılır. Son zamanlarda yapılan bir sistematik incelemede, kullanımlarını destekleyecek hiçbir kanıt olmadığı bulundu.[6]
Kronik bronşitin (AECB) akut alevlenmeleri genellikle viral olanlarla birlikte enfektif olmayan nedenlere bağlıdır. Hastaların% 50'si ile kolonize Haemophilus influenzae, Streptococcus pneumoniaeveya Moraxella catarrhalis.[7] Antibiyotiklerin yalnızca aşağıdaki semptomların üçü de mevcutsa etkili olduğu gösterilmiştir: nefes darlığı, arttı balgam hacim ve cerahat. Bu durumlarda ağızdan 500 mg amoksisilin, 5 gün boyunca 8 saatte bir veya 5 gün ağızdan 100 mg doksisiklin kullanılmalıdır.[7]
Akciğer iltihaplanması
Akciğer iltihaplanması çeşitli durumlarda ortaya çıkar ve tedavi duruma göre değişiklik göstermelidir.[10] Hastanın enfeksiyonu nerede kaptığına bağlı olarak toplum veya hastane olarak sınıflandırılır. Yaşlılarda veya bağışıklığı baskılanmış kişilerde yaşamı tehdit eder.[12][13] En yaygın tedavi antibiyotiktir ve bunlar yan etkileri ve etkinlikleri açısından farklılık gösterir.[12][14] Pnömoni aynı zamanda düşük gelirli ülkelerde beş yaşından küçük çocuklarda önde gelen ölüm nedenidir.[14] Pnömoninin en yaygın nedeni pnömokok bakterileridir, Streptococcus pneumoniae bakteremik pnömonilerin 2 / 3'ünü oluşturur.[15] Bu, ölüm oranı yaklaşık% 25 olan tehlikeli bir akciğer enfeksiyonu türüdür.[13]Bir pnömoni hastasının optimal yönetimi için aşağıdakiler değerlendirilmelidir: pnömoni şiddeti (tedavi yeri, örn., Ev, hastane veya yoğun bakım dahil), nedensel organizmanın tanımlanması, göğüs ağrısının analjezisi, ilave oksijen ihtiyacı, fizyoterapi, hidrasyon bronkodilatörler ve amfizem veya akciğer apsesinin olası komplikasyonları.[16]
Nedenleri
Tipik bakteriyel enfeksiyonlar:
Atipik Bakteriyel Enfeksiyonlar:
- Adenovirüs
- Influenza A virüsü
- İnfluenza B virüsü
- İnsan parainfluenza virüsleri
- İnsan solunum sinsitiyal virüsü
- Şiddetli akut solunum sendromu koronavirüs (SARS-CoV)
- Orta Doğu solunum sendromu koronavirüsü (MERS-CoV)
- Şiddetli akut solunum sendromu koronavirüs 2 (SARS-CoV-2)
Önleme
Aşılama, bronkopnömoniyi önlemeye yardımcı olur. grip virüsleri, adenovirüsler, kızamık, kızamıkçık, streptococcus pneumoniae, haemophilus influenzae, difteri, Bacillus anthracis, suçiçeği, ve bordetella boğmaca.[18] Özellikle düşük serum retinolü olan veya yetersiz beslenen çocuklar için, akut ASYE'ye karşı koruyucu önlem olarak A vitamini takviyeleri önerilmektedir.[19]
Tedavi
Antibiyotikler, parazitlerin veya virüslerin neden olduğu birçok alt solunum yolu enfeksiyonuna yardımcı olmaz. Akut bronşit genellikle antibiyotik tedavisi gerektirmezken, kronik bronşitin akut alevlenmesi olan hastalara antibiyotik verilebilir.[20] Tedavi endikasyonları artan dispne ve balgam hacminde veya pürülansında bir artıştır.[21] Bakteriyel pnömoninin tedavisi hastanın yaşı, hastalığın ciddiyeti ve altta yatan hastalığın varlığı dikkate alınarak seçilir. 32'nin sistematik bir incelemesi rastgele kontrol edilen denemeler 6,078 katılımcı ile karşılaştırıldığında akut solunum yolu enfeksiyonu prokalsitonin (bakteriyel enfeksiyonlar için bir kan belirteci) prokalsitonin kullanılmamasına karşı antibiyotik tedavisinin başlangıcını ve süresini yönlendirmek için. Prokalsitonin rehberliğinde antibiyotik tedavisi alan 3,336 kişi arasında, almayan 3,372 katılımcının 336'sına kıyasla 236 ölüm meydana geldi. Prokalsitonin rehberliğinde antibiyotik tedavisi de antibiyotik kullanım süresini 2.4 gün kısalttı ve daha az antibiyotik yan etkisi oldu. Bu, prokalsitoninin akut solunum yolu enfeksiyonları için antibiyotik kullanılıp kullanılmayacağına ve antibiyotiğin süresine rehberlik etmede yararlı olduğu anlamına gelir.[22] Amoksisilin ve doksisiklin, genel pratikte görülen alt solunum yolu enfeksiyonlarının çoğu için uygundur.[20] Bir başka kokrane incelemesi, azitromisinin amoksiline göre daha az tedavi başarısızlığına ve daha düşük yan etkilere yol açabileceğini doğrulamak için yeni çalışmalara ihtiyaç olduğunu göstermektedir.[23] Öte yandan, antibiyotikleri 12 yaşın altındaki yüksek riskli çocuklar için bir profilaksi olarak değerlendirmek için yeterli kanıt yoktur.[24]
Oksijen takviyesi genellikle şiddetli alt solunum yolu enfeksiyonu olan kişiler için önerilir.[25] Oksijen, kullanılarak invazif olmayan bir şekilde sağlanabilir burun tırnakları, yüz maskeleri, kafa kutusu veya başlık, nazal kateter veya nazofarengeal kateter.[25] 15 yaşından küçük çocuklar için, bir yüz maskesi veya kafa kutusu yerine nazofarenk kateter veya burun tırnakları önerilir.[25] 2014 yılında yapılan bir Cochrane incelemesi, şiddetli ASYE'den şikayetçi çocukları belirlemek için bir özet sunmuştur; Ek oksijenin etkinliğini ve en iyi dağıtım yöntemini belirlemek için daha fazla araştırma yapılması gerekir.[25]
Epidemiyoloji
Alt solunum yolu enfeksiyon hastalıkları, dünya çapında 2,74 milyon ölümden sorumlu olan beşinci önde gelen ölüm nedeni ve birleşik önde gelen bulaşıcı ölüm nedenidir.[26] Bu genellikle 2010 Küresel Hastalık Yükü çalışmasındaki tahminlere benzer.[27]Bu toplam sadece Streptococcus pneumoniae ve Haemophilus Influenzae enfeksiyonlar ve alt solunum yolu hastalığının atipik veya nozokomiyal nedenlerini hesaba katmaz, bu nedenle toplam hastalık yükünü olduğundan az tahmin eder.
Toplum ve kültür
Alt solunum yolu enfeksiyonları sağlık bütçesi üzerinde önemli bir yük oluşturur ve genellikle üst solunum yolu enfeksiyonlarından daha ciddidir.
İşyeri yükleri, alt solunum yolu enfeksiyonunun edinilmesinden kaynaklanmaktadır; kişi başına toplam harcamalar ve toplam tıbbi hizmet kullanımı gibi faktörlerin, alt solunum yolu enfeksiyonu yaşayan bireyler arasında daha fazla olduğu gösterilmiştir.[28]
Pan-ulusal veri toplama, çocukluk beslenmesinin, etkilenen ülkelerde beslenme programı ve politika kılavuzlarının uygulanmasının teşvik edilmesiyle, alt solunum yolu enfeksiyonunun edinimini belirlemede önemli bir rol oynadığını göstermektedir.[26]
Referanslar
- ^ a b GBD 2015 Hastalık Yaralanma İnsidans Yaygınlığı İşbirlikçileri (Ekim 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanma için engellilikle geçen yıllar, 1990-2015: 2015 Küresel Hastalık Yükü Çalışması için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ a b GBD 2015 Ölüm Sebepleri İşbirlikçileri (Ekim 2016). "249 ölüm nedeni için küresel, bölgesel ve ulusal yaşam beklentisi, tüm nedenlere bağlı ölüm oranı ve nedene özgü ölüm oranı, 1980-2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1459–1544. doi:10.1016 / s0140-6736 (16) 31012-1. PMC 5388903. PMID 27733281.
- ^ Antibiyotik Uzman Grubu (2014). Tedavi Yönergeleri: Antibiyotik (15. baskı). Terapötik Kılavuzlar Sınırlı. ISBN 9780992527211.
- ^ Cao, Amy Millicent Y .; Choy, Joleen P .; Mohanakrishnan, Lakshmi Narayana; Bain, Roger F .; van Driel, Mieke L. (2013-12-26). "Akut alt solunum yolu enfeksiyonları için göğüs radyografileri". Sistematik İncelemelerin Cochrane Veritabanı (12): CD009119. doi:10.1002 / 14651858.CD009119.pub2. ISSN 1469-493X. PMC 6464822. PMID 24369343.
- ^ a b GBD 2013 Ölüm Sebepleri İşbirlikçileri (Ocak 2015). "240 ölüm nedeni için küresel, bölgesel ve ulusal yaşa-cinsiyete özgü tüm nedenlere ve nedene özgü ölüm oranı, 1990-2013: Küresel Hastalık Yükü Çalışması 2013 için sistematik bir analiz" (PDF). Lancet. 385 (9963): 117–71. doi:10.1016 / S0140-6736 (14) 61682-2. PMC 4340604. PMID 25530442.
- ^ a b c d Becker LA, Hom J, Villasis-Keever M, van der Wouden JC (Eylül 2015). "Akut öksürük veya akut bronşitin klinik teşhisi için Beta2-agonistler". Sistematik İncelemelerin Cochrane Veritabanı (9): CD001726. doi:10.1002 / 14651858.CD001726.pub5. PMC 7078572. PMID 26333656.
- ^ a b c Antibiyotik Uzman Grubu. Tedavi kılavuzları: Antibiyotik. 13. baskı. Kuzey Melbourne: Tedavi Yönergeleri; 2006.
- ^ a b Wark P (Temmuz 2015). "Bronşit (akut)". BMJ Klinik Kanıtı. 2015. PMC 4505629. PMID 26186368.
- ^ Terapötik kılavuzlar: solunum. 2. baskı: North Melbourne: Therapeutıc Guidelines Limited, 2000.[sayfa gerekli ]
- ^ a b Entegre farmakoloji / Clive Sayfası ... [ve diğerleri]. 2. baskı: Edinburgh: Mosby, 2002.[sayfa gerekli ]
- ^ Smith, SM; Fahey, T; Smucny, J; Becker, LA (1 Mart 2014). Smith, Susan M (ed.). "Akut bronşit için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı (3): CD000245. doi:10.1002 / 14651858.CD000245.pub3. PMID 24585130.
- ^ a b Pakhale S, Mulpuru S, Verheij TJ, Kochen MM, Rohde GG, Bjerre LM (Ekim 2014). "Ayakta tedavi gören yetişkinlerde toplum kökenli pnömoni için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı (10): CD002109. doi:10.1002 / 14651858.CD002109.pub4. PMC 7078574. PMID 25300166.
- ^ a b Moberley S, Holden J, Tatham DP, Andrews RM (Ocak 2013). "Yetişkinlerde pnömokok enfeksiyonunu önlemek için aşılar". Sistematik İncelemelerin Cochrane Veritabanı (1): CD000422. doi:10.1002 / 14651858.CD000422.pub3. PMC 7045867. PMID 23440780.
- ^ a b Lodha R, Kabra SK, Pandey RM (Haziran 2013). "Çocuklarda toplum kökenli zatürre için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı (6): CD004874. doi:10.1002 / 14651858.CD004874.pub4. PMC 7017636. PMID 23733365.
- ^ Merck tanı ve tedavi kılavuzu. 17. baskı / Mark H. Beers ve Robert Berkow ed: Whitehouse Station, NJ: Merck Research Laboratories, 1999.[sayfa gerekli ]
- ^ Kumar Pius, Prens Sree; Alexis, Anitha; P, Suresh Kumar; Ganesan, Manivel (2017). "Üçüncü Basamak Bakım Merkezinde Balgam Kültürü Pozitif Organizmaların Teşhisi ve Antimikrobiyal Duyarlılık Profili- Kanyakumari". Kanıta Dayalı Tıp ve Sağlık Dergisi. 4 (4): 168–171. doi:10.18410 / jebmh / 2017/33.
- ^ "2002'de DSÖ Üye Devletleri için Ölüm ve Hastalık Yükü Tahminleri" (xls). Dünya Sağlık Örgütü. 2002.
- ^ Woodhead M, Blasi F, Ewig S, Garau J, Huchon G, Ieven M, Ortqvist A, Schaberg T, Torres A, van der Heijden G, Read R, Verheij TJ (Kasım 2011). "Yetişkin alt solunum yolu enfeksiyonlarının yönetimi için kılavuz - tam sürüm". Klinik Mikrobiyoloji ve Enfeksiyon. 17 Özel Sayı 6: E1–59. doi:10.1111 / j.1469-0691.2011.03672.x. PMC 7128977. PMID 21951385.
- ^ Chen, Hengxi; Zhuo, Qi; Yuan, Wei; Wang, Juan; Wu, Taixiang (23 Ocak 2008). "Yedi yaşına kadar olan çocuklarda akut alt solunum yolu enfeksiyonlarını önlemek için A vitamini". Sistematik İncelemelerin Cochrane Veritabanı (1): CD006090. doi:10.1002 / 14651858.CD006090.pub2. PMID 18254093.
- ^ a b Ball P, Baquero F, Cars O, File T, Garau J, Klugman K, Low DE, Rubinstein E, Wise R (Ocak 2002). "Toplum solunum yolu enfeksiyonlarının antibiyotik tedavisi: optimal sonuçlar ve en aza indirgenmiş direnç oluşumu için stratejiler". Antimikrobiyal Kemoterapi Dergisi. 49 (1): 31–40. doi:10.1093 / jac / 49.1.31. PMID 11751764.
- ^ Woodhead M, Blasi F, Ewig S, Huchon G, Ieven M, Leven M, Ortqvist A, Schaberg T, Torres A, van der Heijden G, Verheij TJ (Aralık 2005). "Yetişkin alt solunum yolu enfeksiyonlarının yönetimi için kılavuzlar". Avrupa Solunum Dergisi. 26 (6): 1138–80. doi:10.1183/09031936.05.00055705. PMID 16319346.
- ^ Schuetz, Philipp; Wirz, Yannick; Sager, Ramon; Christ-Crain, Mirjam; Stolz, Daiana; Tamm, Michael; Bouadma, Lila; Luyt, Charles E; Wolff, Michel; Chastre, Jean; Tubach, Floransa; Kristoffersen, Kristina B; Burkhardt, Olaf; Welte, Tobias; Schroeder, Stefan; Nobre, Vandack; Wei, Uzun; Bucher, Heiner C C; Bhatnagar, Neera; Annane, Djillali; Reinhart, Konrad; Branche, Angela; Damas, Pierre; Nijsten, Maarten; de Lange, Dylan W; Deliberato, Rodrigo O; Lima, Stella SS; Maravić-Stojković, Vera; Verduri, Alessia; Cao, Bin; Shehabi, Yahya; Beishuizen, Albertus; Jensen, Jens-Ulrik S; Corti, Caspar; Van Oers, Jos A; Falsey, Ann R; de Jong, Evelien; Oliveira, Carolina F; Beghe, Bianca; Briel, Matthias; Mueller, Beat (12 Ekim 2017). "Prokalsitonin, akut solunum yolu enfeksiyonlarında antibiyotikleri başlatmak veya kesmek için". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD007498. doi:10.1002 / 14651858.CD007498.pub3. PMC 6485408. PMID 29025194.
- ^ Laopaiboon, Malinee; Panpanich, Ratana; Swa Mya, Kyaw (8 Mart 2015). "Akut alt solunum yolu enfeksiyonları için azitromisin". Sistematik İncelemelerin Cochrane Veritabanı (3): CD001954. doi:10.1002 / 14651858.CD001954.pub4. PMC 6956663. PMID 25749735.
- ^ Onakpoya, Igho J; Hayward, Gail; Heneghan, Carl J (26 Eylül 2015). "12 yaş ve altı yüksek riskli çocuklarda alt solunum yolu enfeksiyonlarını önlemek için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı (9): CD011530. doi:10.1002 / 14651858.CD011530.pub2. PMID 26408070.
- ^ a b c d Rojas-Reyes, Maria Ximena; Granados Rugeles, Claudia; Charry-Anzola, Laura Patricia (10 Aralık 2014). "3 ay ile 15 yaş arasındaki çocuklarda alt solunum yolu enfeksiyonları için oksijen tedavisi". Sistematik İncelemelerin Cochrane Veritabanı (12): CD005975. doi:10.1002 / 14651858.CD005975.pub3. PMC 6464960. PMID 25493690.
- ^ a b GBD 2015 LRI Collaborators (Kasım 2017). "195 ülkede alt solunum yolu enfeksiyonlarının küresel, bölgesel ve ulusal morbidite, mortalite ve etiyolojisine ilişkin tahminler: 2015 Küresel Hastalık Yükü Çalışması için sistematik bir analiz". Neşter. Bulaşıcı hastalıklar. 17 (11): 1133–1161. doi:10.1016 / S1473-3099 (17) 30396-1. PMC 5666185. PMID 28843578.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, Abraham J, Adair T, Aggarwal R, Ahn SY, Alvarado M, Anderson HR, Anderson LM, Andrews KG, Atkinson C, Baddour LM, Barker- Collo S, Bartels DH, Bell ML, Benjamin EJ, Bennett D, Bhalla K, Bikbov B, Bin Abdulhak A, Birbeck G, Blyth F, Bolliger I, Boufous S, Bucello C, ve diğerleri. (Aralık 2012). "1990 ve 2010'da 20 yaş grubu için 235 ölüm nedeninden küresel ve bölgesel ölüm: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz". Lancet. 380 (9859): 2095–128. doi:10.1016 / S0140-6736 (12) 61728-0. hdl:10536 / DRO / DU: 30050819. PMID 23245604.
- ^ Chen Y, Shan X, Zhao J, Han X, Tian S, Chen F, Su X, Sun Y, Huang L, Grundmann H, Wang H, Han L (Kasım 2017). "Hastane alt solunum yolu enfeksiyonlarının risk indeksine dayalı bir sistemle tahmin edilmesi". Bilimsel Raporlar. 7 (1): 15933. Bibcode:2017NatSR ... 715933C. doi:10.1038 / s41598-017-15765-z. PMC 5698311. PMID 29162852.
Dış bağlantılar
| Sınıflandırma |
|---|
