Kronik Obstrüktif Akciğer Hastalığı - Chronic obstructive pulmonary disease
| Kronik Obstrüktif Akciğer Hastalığı | |
|---|---|
| Diğer isimler | Kronik obstrüktif akciğer hastalığı (COLD), kronik obstrüktif hava yolu hastalığı (COAD), kronik bronşit, amfizem, pulmoner amfizem, diğerleri |
 | |
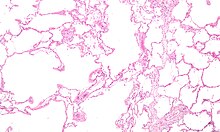
| Brüt patoloji bir akciğer gösteren santrilobüler amfizem sigara içmenin özelliği. Bu yakın çekim sabit, akciğer yüzeyinde kesilmiş, çok sayıda boşlukla dolu siyah karbon mevduat. | |
| Uzmanlık | Göğüs hastalıkları |
| Semptomlar | Nefes darlığı, öksürük ile balgam üretim.[1] |
| Komplikasyonlar | Kronik obstrüktif akciğer hastalığının akut alevlenmesi[2] |
| Olağan başlangıç | 40 yaş üstü[3] |
| Süresi | Uzun vadeli[3] |
| Nedenleri | Tütün içmek, hava kirliliği, genetik[2] |
| Teşhis yöntemi | Akciğer fonksiyon testleri[4] |
| Ayırıcı tanı | Astım,[3] Asbestoz, Bronşektazi, Trakeobronkomalazi |
| Önleme | İç ve dış mekanların iyileştirilmesi hava kalitesi, tütün kontrolü ölçümler[3] |
| Tedavi | Sigarayı bırakmak, solunum rehabilitasyonu, akciğer nakli[2] |
| İlaç tedavisi | Aşılar, solunmuş bronkodilatörler ve steroidler, uzun süreli oksijen tedavisi[2][5] |
| Sıklık | 174,5 milyon (2015)[6] |
| Ölümler | 3,2 milyon (2015)[7] |
Kronik Obstrüktif Akciğer Hastalığı (KOAH) bir tür obstrüktif akciğer hastalığı uzun süreli solunum problemleri ve zayıf hava akışı ile karakterizedir.[1][8] Ana semptomlar şunları içerir: nefes darlığı ve öksürük ile balgam üretim.[1] KOAH bir ilerleyen hastalık yani tipik olarak zamanla kötüleşir.[9] Sonuçta, günlük aktiviteler yürümek veya giyinmek gibi şeyler zorlaşır.[3] Kronik bronşit, ve amfizem farklı KOAH türleri için kullanılan eski terimlerdir.[10][11][12] "Kronik bronşit" terimi, iki yıl boyunca her yıl en az üç ay mevcut olan üretken bir öksürüğü tanımlamak için hala kullanılmaktadır.[1] Böyle bir öksürüğü olanlar, KOAH geliştirme riski daha yüksektir.[13] "Amfizem" terimi ayrıca dokularda anormal hava veya diğer gaz varlığı.[14]
KOAH'ın en yaygın nedeni tütün içmek nedeniyle daha az sayıda vaka ile faktörler gibi hava kirliliği ve genetik.[2] İçinde gelişen dünya Yaygın hava kirliliği kaynakları odun yanmasıdır [15] ve pişirme yangınları.[3] Bu tahriş edici maddelere uzun süre maruz kalmak, Tahrik edici cevap içinde akciğerler, bunun sonucunda küçük hava yolları ve akciğer dokusunun bozulması.[5] Teşhis, ölçülen zayıf hava akışına dayanır. akciğer fonksiyon testleri.[4] Kıyasla astım, hava akışının azaltılması genellikle bir bronkodilatör.[3][16]
Çoğu KOAH vakası, maruziyetin azaltılmasıyla önlenebilir. risk faktörleri.[17] Buna sigara içme oranlarının düşürülmesi ve iç ve dış hava kalitesinin iyileştirilmesi dahildir.[3] Tedavi kötüleşmeyi yavaşlatabilirken, tedavisi bilinmemektedir.[3] KOAH tedavileri şunları içerir: sigara bırakma, aşılar, solunum rehabilitasyonu ve sıklıkla solunur bronkodilatörler ve steroidler.[2] Bazı insanlar uzun vadede fayda sağlayabilir oksijen terapisi veya akciğer nakli.[5] Dönemleri olanlarda akut kötüleşme ilaç kullanımının artması, antibiyotikler steroidler ve hastaneye yatış gerekebilir.[2][18]
2015 itibariyle, KOAH yaklaşık 174,5 milyon kişiyi etkiledi (küresel nüfusun% 2,4'ü).[6] Tipik olarak 40 yaşın üzerindeki kişilerde görülür.[3] Erkekler ve kadınlar eşit oranda etkilenir.[3] 2015 yılında gelişmekte olan dünyada% 90'dan fazla olmak üzere 3,2 milyon kişinin ölümüne neden oldu.[3] 1990'da 2,4 milyon ölümden yükseldi.[7][19] Gelişmekte olan dünyadaki yüksek sigara içme oranları ve birçok ülkede yaşlanan nüfus nedeniyle ölümlerin daha da artacağı tahmin edilmektedir.[20] Tahmini ekonomik maliyetle sonuçlandı. ABD$ 2010'da 2,1 trilyon.[21]
Belirti ve bulgular
KOAH'ın en yaygın semptomları nefes darlığı ve üreten bir öksürük balgam.[22] Bu semptomlar uzun bir süre mevcuttur[23] ve tipik olarak zamanla kötüleşir.[5] Farklı olup olmadığı belli değil türleri KOAH var.[2][24] Önceden amfizem ve kronik bronşit olarak bölünmüş olsa da, amfizem bir hastalığın kendisinden ziyade sadece akciğer değişikliklerinin bir tanımıdır ve kronik bronşit, KOAH ile ortaya çıkabilecek veya olmayabilecek semptomların basit bir tanımlayıcısıdır.[3][25]
Öksürük
Kronik öksürük, genellikle gelişen ilk semptomdur.[22] Erken dönemlerde ara sıra ortaya çıkabilir veya balgamla sonuçlanmayabilir.[22] Öksürük en az iki yıl boyunca her yıl üç aydan fazla sürdüğünde balgam üretim ve başka bir açıklama olmadan, tanım gereği kronik bronşit.[22] Kısıtlı hava akışından önce kronik bronşit oluşabilir ve bu nedenle KOAH tam olarak gelişir.[22] Üretilen balgam miktarı saatlerden günlere değişebilir.[22] Bazı durumlarda, öksürük mevcut olmayabilir veya sadece ara sıra ortaya çıkabilir ve üretken olmayabilir.[22] KOAH'lı bazı kişiler semptomları "sigara içenlerin öksürüğüne" bağlar.[22] Genellikle sosyal ve kültürel faktörlere bağlı olarak balgam yutulabilir veya tükenebilir.[22] Şiddetli KOAH'ta şiddetli öksürük, kaburga kırıkları ya da kısa bir bilinç kaybı.[26] KOAH hastalarının genellikle "soğuk algınlığı "bu uzun süre devam ediyor.[22]
Nefes darlığı
Nefes darlığı yaygın bir semptomdur ve çoğu zaman en üzücüdür.[27] Genellikle şu şekilde tanımlanır: "Nefes almam çaba gerektiriyor", "Nefes nefese kalıyorum" veya "yeterince hava alamıyorum."[28] Ancak farklı kültürlerde farklı terimler kullanılabilir.[22] Tipik olarak, nefes darlığı uzun süreli eforla daha kötüdür ve zamanla kötüleşir.[22] İleri aşamalarda veya son dönem akciğer hastalığı dinlenme sırasında ortaya çıkar ve her zaman mevcut olabilir.[29][30] Nefes darlığı KOAH'lılarda hem anksiyete hem de düşük yaşam kalitesinin kaynağıdır.[22] Daha ileri düzeyde KOAH'lı birçok insan büzülmüş dudaklardan nefes al ve bu hareket bazılarında nefes darlığını iyileştirebilir.[31][32]
Fiziksel aktivite sınırlaması
KOAH, kısmen nefes darlığına bağlı olarak sıklıkla fiziksel aktivitede azalmaya yol açar.[33] KOAH kas kaybının sonraki aşamalarında (kaşeksi ) oluşabilir.[34] Düşük fiziksel aktivite seviyeleri, daha kötü sonuçlarla ilişkilidir.[35]
Diğer belirtiler
KOAH'ta nefes vermek, nefes almaktan daha uzun sürebilir.[36] Göğüs sıkışması olabilir,[22] ancak yaygın değildir ve başka bir sorundan kaynaklanıyor olabilir.[27] Hava akışı engellenmiş olanlar olabilir hırıltılı solunum veya hava girişi açıkken seslerin azalması göğüs muayenesi Birlikte stetoskop.[36] Bir namlu sandığı KOAH'ın karakteristik bir belirtisidir, ancak nispeten nadirdir.[36] Tripod konumlandırma hastalık kötüleştikçe ortaya çıkabilir.[23]
Gelişmiş KOAH, akciğer arterlerinde yüksek basınç, hangi kalbin sağ ventrikülü.[5][37][38] Bu durum şu şekilde anılır: cor pulmonale ve semptomlara yol açar Bacak şişmesi[22] ve şişkin boyun damarları.[5] KOAH, kor pulmonale nedeni olarak diğer akciğer hastalıklarından daha yaygındır.[37] Cor pulmonale, kullanımından bu yana daha az yaygın hale geldi tamamlayıcı oksijen.[23]
KOAH, kısmen paylaşılan risk faktörlerine bağlı olarak, genellikle bir dizi başka koşulla birlikte ortaya çıkar.[2] Bu koşullar şunları içerir: iskemik kalp hastalığı, yüksek tansiyon, şeker hastalığı, kas erimesi, osteoporoz, akciğer kanseri, anksiyete bozukluğu, cinsel işlev bozukluğu, ve depresyon.[2][39] Ağır hastalığı olanlarda her zaman var olma hissi yorgun yaygındır.[22] Tırnağı sopalamak KOAH'a özgü değildir ve altta yatan bir akciğer kanseri için araştırma yapılmasını gerektirmelidir.[40]
Alevlenme
Bir KOAH'ın akut alevlenmesi KOAH'lı bir kişide artan nefes darlığı, artmış balgam üretimi, balgamın renginde berraktan yeşile veya sarıya bir değişiklik veya öksürükte artış olarak tanımlanır.[36] Sunabilirler işaretler nefes alma çalışmasının artması gibi hızlı nefes alma, bir hızlı kalp atış hızı, terlemek, aktif kullanımı boyundaki kaslar, cilde mavimsi bir belirti, ve bilinç bulanıklığı, konfüzyon veya çok şiddetli alevlenmelerde kavgacı davranış.[36][41] Crackles stetoskopla yapılan muayenede akciğerler üzerinden de duyulabilir.[42]
Sebep olmak
KOAH'ın birincil nedeni tütün dumanıdır ve bazı ülkelerde mesleki maruziyet ve iç mekan yangınlarından kaynaklanan kirlilik önemli nedenlerdir.[9] Tipik olarak, bunlar semptomlar gelişmeden birkaç on yıl önce meydana gelmelidir.[9] Bir kişinin genetik yapısı da riski etkiler.[9]
Sigara içmek
Küresel olarak KOAH için birincil risk faktörü tütün içmek.[9] Sigara içenlerin yaklaşık% 20'si KOAH'a yakalanacak,[44] ve ömür boyu sigara içenlerin yaklaşık yarısı KOAH'a yakalanacaktır.[45] Amerika Birleşik Devletleri ve Birleşik Krallık'ta KOAH'lıların% 80-95'i ya halen ya da daha önce sigara içiyor.[44][46][47] KOAH gelişme olasılığı, toplam duman maruziyeti.[48] Ek olarak, kadınlar sigaranın zararlı etkilerine erkeklerden daha duyarlıdır.[47] Sigara içmeyenlerde maruziyet pasif içicilik vakaların% 20'sine kadar nedenidir.[46] Diğer duman türleri, örneğin, esrar, puro ve nargile dumanı da risk oluşturur.[9] Nargile dumanı, sigara içmek kadar zararlı görünmektedir.[49] Esrar dumanından kaynaklanan sorunlar yalnızca yoğun kullanımda olabilir.[50] Sırasında sigara içen kadınlar gebelik çocuklarında KOAH riskini artırabilir.[9] Aynı miktarda sigara içen kadınların KOAH riski erkeklerden daha yüksektir.[51]
Hava kirliliği

Kötü havalandırılan pişirme yangınları, genellikle kömür veya biyokütle yakıtları ahşap ve gübre gibi kapalı mekan hava kirliliği ve KOAH'ın en yaygın nedenlerinden biridir. gelişmekte olan ülkeler.[53] Bu yangınlar, yaklaşık 3 milyar insan için bir pişirme ve ısıtma yöntemidir ve daha fazla maruz kalma nedeniyle sağlık etkileri kadınlar arasında daha fazladır.[9][53] Hindistan, Çin ve Çin'deki evlerin% 80'inde ana enerji kaynağı olarak kullanılıyorlar. Sahra-altı Afrika.[17]
Büyük şehirlerde yaşayan insanlar, kırsal kesimde yaşayanlara kıyasla daha yüksek KOAH oranına sahiptir.[54] Kentsel iken hava kirliliği alevlenmelerde katkıda bulunan bir faktördür, KOAH'ın bir nedeni olarak genel rolü net değildir.[9] Dış hava kalitesi kötü olan alanlar egzoz gazı genellikle daha yüksek KOAH oranlarına sahiptir.[17] Bununla birlikte, sigara içmeye ilişkin genel etkinin küçük olduğuna inanılmaktadır.[9]
Mesleki maruziyet
İş yeri tozlarına, kimyasallara ve dumanlarına yoğun ve uzun süreli maruz kalma, hem sigara içenlerde hem de içmeyenlerde KOAH riskini artırır.[55] Vakaların% 10-20'sinin nedeninin işyerinde maruziyet olduğuna inanılıyor.[56] Amerika Birleşik Devletleri'nde, hiç sigara içmemiş olanlar arasındaki vakaların% 30'undan fazlasına bağlı olduğuna ve yeterli düzenlemelerin olmadığı ülkelerde muhtemelen daha büyük bir risk oluşturduğuna inanılmaktadır.[9]
Aşağıdakiler dahil bir dizi sektör ve kaynak dahil edilmiştir:[17] yüksek seviyede toz kömür madenciliği, altın madeni, ve pamuklu tekstil endüstrisi, içeren meslekler kadmiyum ve izosiyanatlar ve dumanlar kaynak.[55] Tarımda çalışmak da bir risk.[17] Bazı mesleklerde risklerin günde yarım ila iki paket sigaraya eşdeğer olduğu tahmin edilmektedir.[57] Silika toz ve fiberglas toza maruz kalma, KOAH'a yol açabilir ve bununla ilgili olmayan risk silikoz.[58][59] Toza maruz kalmanın ve sigara dumanına maruz kalmanın olumsuz etkileri katkı maddesi veya muhtemelen katkı maddesinden daha fazlası gibi görünmektedir.[57]
Genetik
KOAH gelişiminde genetik rol oynar.[9] Sigara içen KOAH'lıların akrabalarında akraba olmayanlara göre daha yaygındır.[9] Şu anda, açıkça miras alınan tek risk faktörü alfa 1-antitripsin eksikliği (AAT).[60] Bu risk özellikle yüksek alfa 1-antitripsin ayrıca sigara içiyor.[60] Vakaların yaklaşık% 1-5'inden sorumludur[60][61] ve durum 10.000 kişide yaklaşık üç ila dört kişide mevcuttur.[23] Diğer genetik faktörler araştırılıyor,[60] bunların çoğu olasıdır.[17]
Diğer
Bir dizi başka faktör KOAH ile daha az yakından ilişkilidir. Fakir olanlarda risk daha fazladır, ancak bunun nedeni yoksulluk hava kirliliği ve yetersiz beslenme gibi yoksullukla ilişkili diğer risk faktörlerinin kendisi veya diğer risk faktörleri net değildir.[9] Kesin olmayan kanıtlar, astım ve hava yolu hiperaktivitesi KOAH riski yüksektir.[9] Düşük doğum ağırlığı gibi doğum faktörleri de dahil olmak üzere bir dizi bulaşıcı hastalıkta rol oynayabilir. HIV / AIDS ve tüberküloz.[9] Solunum yolu enfeksiyonları gibi Zatürre en azından yetişkinlerde KOAH riskini artırdığı görülmemektedir.[23]
Alevlenmeler
Bir akut alevlenme (semptomların aniden kötüleşmesi)[62] genellikle enfeksiyon veya çevresel kirleticiler veya bazen ilaçların yanlış kullanımı gibi diğer faktörler tarafından tetiklenir.[63] Enfeksiyonlar vakaların% 50 ila 75'inin nedeni gibi görünmektedir.[63][64] bakteri% 30, virüsler% 23 ve her ikisi de% 25.[65] Çevresel kirleticiler arasında hem iç hem de dış hava kalitesi düşüktür.[63] Kişisel dumana maruz kalma ve pasif içicilik riski artırır.[17] Kışın daha çok alevlenmelerle birlikte soğuk havalar da rol oynayabilir.[66] Daha şiddetli altta yatan hastalığı olanlar daha sık alevlenmeler yaşarlar: hafif hastalıkta yılda 1.8, orta derecede yılda 2-3 ve şiddetli yılda 3.4.[67] Çok sayıda alevlenmeye sahip olanlar, akciğer fonksiyonlarında daha hızlı bir bozulma oranına sahiptir.[68] Bir pulmoner emboli (PE) (akciğerde kan pıhtısı) önceden var olan KOAH hastalarında semptomları kötüleştirebilir.[2] KOAH'da PE belirtileri arasında plöritik göğüs ağrısı ve kalp yetmezliği enfeksiyon belirtisi olmadan.[69]
Patofizyoloji

KOAH bir tür obstrüktif akciğer hastalığı kronik, tam olarak geri döndürülemeyen zayıf hava akışı (hava akışı sınırlaması) ve tam nefes verememe (hava hapsolması) olduğu yerler.[2] Zayıf hava akışı, akciğer dokusunun parçalanmasının sonucudur ( amfizem ) ve küçük hava yolları hastalığı olarak bilinen obstrüktif bronşiolit.[9] Bu iki faktörün göreceli katkıları kişiden kişiye değişir.[9] Küçük hava yollarının ciddi şekilde tahrip edilmesi, büyük hava yollarının oluşumuna neden olabilir. fokal akciğer pnömatozları Akciğer dokusunun yerini alan bulla olarak bilinir. Bu hastalık biçimine büllöz amfizem.[70]
KOAH, solunan irritanlara önemli ve kronik inflamatuar bir yanıt olarak gelişir.[9] Kronik bakteriyel enfeksiyonlar da bu iltihaplanma durumuna katkıda bulunabilir.[68] İlgili inflamatuar hücreler şunları içerir: nötrofil granülositler ve makrofajlar, iki tür beyaz kan hücresi. Ayrıca sigara içenler Tc1 lenfosit KOAH'lı bazı kişilerde eozinofil astıma benzer tutulum. Bu hücre yanıtının bir kısmı, aşağıdaki gibi enflamatuar aracılar tarafından sağlanır. kemotaktik faktörler. Akciğer hasarıyla ilgili diğer işlemler şunları içerir: oksidatif stres yüksek konsantrasyonlarda üretilir serbest radikaller tütün dumanında ve iltihaplı hücreler tarafından salınır ve bağ dokusu tarafından akciğerlerin proteazlar tarafından yeterince engellenmeyenler proteaz inhibitörleri. Akciğerlerin bağ dokusunun tahrip edilmesi, amfizeme yol açar ve bu, daha sonra zayıf hava akışına ve son olarak solunum gazlarının zayıf emilmesine ve salınmasına katkıda bulunur.[9] KOAH'ta sıklıkla görülen genel kas kaybı, kısmen akciğerler tarafından kana salınan inflamatuar aracılara bağlı olabilir.[9]
Hava yollarının daralması, içlerindeki iltihaplanma ve yara izi nedeniyle oluşur. Bu, tam olarak nefes verememeye katkıda bulunur. Hava akışındaki en büyük azalma, göğüsteki basınç bu sırada hava yollarını sıkıştırdığı için nefes verirken meydana gelir.[71] Bu, bir sonraki nefes başladığında akciğerlerde kalan önceki nefesten daha fazla havaya neden olabilir ve bu da herhangi bir zamanda akciğerlerdeki toplam hava hacminde bir artışa neden olabilir. hiperenflasyon veya hava hapsi.[71][72] Egzersizden kaynaklanan hiperinflasyon, akciğerler zaten kısmen dolu olduğunda nefes almak daha az rahat olduğu için KOAH'ta nefes darlığı ile bağlantılıdır.[73] Bir alevlenme sırasında hiperinflasyon da kötüleşebilir.[74]
Bazılarının bir dereceye kadar hava yolu aşırı duyarlılığı astımda bulunanlara benzer irritanlara.[23]
Düşük oksijen seviyeleri ve sonunda kandaki yüksek karbondioksit seviyeleri, fakirlerden oluşabilir gaz takası hava yolu tıkanıklığından kaynaklanan azalmış ventilasyon, hiperinflasyon ve azalmış nefes alma isteği nedeniyle.[9] Alevlenmeler sırasında, hava yolu enflamasyonu da artar, bu da artmış hiperinflasyon, azalmış ekspiratuar hava akışı ve gaz transferinin kötüleşmesi ile sonuçlanır. Bu aynı zamanda yetersiz havalandırma ve sonunda düşük kan oksijen seviyeleri.[5] Düşük oksijen seviyeleri, uzun süre mevcutsa, arterlerin daralması akciğerlerde, amfizem ise akciğerlerdeki kılcal damarların parçalanmasına neden olur. Bu değişikliklerin her ikisi de kan basıncında artışa neden olur. pulmoner arter akciğer hastalığına sekonder sağ taraflı kalp yetmezliğine neden olabilen, aynı zamanda cor pulmonale.[9]
Teşhis
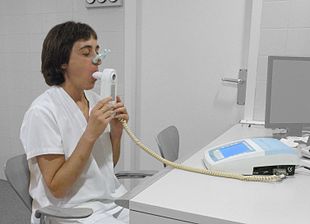
KOAH tanısı, hastalığı olan 35 ila 40 yaş arasındaki herkeste düşünülmelidir. nefes darlığı, kronik öksürük, balgam üretimi veya sık kış soğuk algınlığı ve hastalık için risk faktörlerine maruz kalma öyküsü.[22][27] Spirometri daha sonra tanıyı doğrulamak için kullanılır.[22][75] Semptomu olmayanların taranması tavsiye edilmez.[76]
Spirometri
Spirometri mevcut hava akışı tıkanıklığı miktarını ölçer ve genellikle bir bronkodilatör, solunum yollarını açmak için bir ilaç.[75] Tanı koymak için iki ana bileşen ölçülür, bir saniyedeki zorlu ekspiratuar hacim (FEV1), nefesin ilk saniyesinde dışarı verilebilecek en büyük hava hacmi ve zorunlu hayati kapasite (FVC), tek bir büyük nefeste solunabilen en büyük hava hacmi.[77] Normalde, FVC'nin% 75–80'i ilk saniyede çıkar[77] ve bir FEV1/ FVC oranı KOAH semptomları olan bir kişide% 70'ten azı, bir kişiyi hastalığa sahip olarak tanımlar.[75] Bu ölçümlere dayanarak, spirometri yaşlılarda aşırı KOAH tanısına yol açacaktır.[75] Ulusal Sağlık ve Bakım Mükemmelliği Enstitüsü kriterler ayrıca bir FEV gerektirir1 tahmin edilenin% 80'inden azı.[27] KOAH'lı kişilerde de bir azalma akciğerin karbon monoksit için difüzyon kapasitesi (DLCO) alveollerde azalan yüzey alanı ve kılcal yatağa verilen hasar nedeniyle.[78]
Semptomsuz kişilerde spirometri kullanımının kanıtı durumu daha önce teşhis et belirsiz bir etkiye sahiptir, bu nedenle şu anda tavsiye edilmemektedir.[22][75] Bir tepe ekspiratuar akış Astımda yaygın olarak kullanılan (maksimum ekspirasyon hızı) KOAH tanısı için yeterli değildir.[27]
Önem
| Derece | Etkilenen aktivite |
|---|---|
| 1 | Sadece yorucu aktivite |
| 2 | Güçlü yürüyüş |
| 3 | Normal yürüyüş ile |
| 4 | Birkaç dakikalık yürüyüşten sonra |
| 5 | Değişen kıyafetlerle |
| Önem | FEV1 % tahmin |
|---|---|
| Hafif (ALTIN 1) | ≥80 |
| Orta (GOLD 2) | 50–79 |
| Şiddetli (ALTIN 3) | 30–49 |
| Çok şiddetli (GOLD 4) | <30 |
Bir dizi yöntem, KOAH'ın belirli bir kişiyi ne kadar etkilediğini belirleyebilir.[22] Değiştirilmiş İngiliz Tıbbi Araştırma Konseyi anket veya KOAH değerlendirme testi (CAT) semptomların ciddiyetini belirlemek için kullanılabilen basit anketlerdir.[22] CAT'deki puanlar 0-40 arasındadır ve puan ne kadar yüksekse hastalık o kadar ağırdır.[79] Spirometri, hava akışı sınırlamasının ciddiyetini belirlemeye yardımcı olabilir.[22] Bu genellikle FEV'ye dayanır1 kişinin yaşı, cinsiyeti, boyu ve kilosu için öngörülen "normal" değerinin yüzdesi olarak ifade edilir.[22] Hem Amerika hem de Avrupa kılavuzları, tedavi tavsiyelerinin kısmen FEV'e dayandırılmasını önermektedir1.[75] GOLD yönergeleri, insanları semptom değerlendirmesi ve hava akışı sınırlamasına göre dört kategoriye ayırmayı önerir.[22] Kilo kaybı ve kas güçsüzlüğünün yanı sıra diğer hastalıkların varlığı da dikkate alınmalıdır.[22]
Diğer testler
Bir Göğüs röntgeni ve tam kan sayımı tanı anında diğer durumları dışlamak faydalı olabilir.[80] X-ışını üzerindeki karakteristik işaretler, düzleşmiş, aşırı şişmiş akciğerlerdir. diyafram, retrosternal hava sahasının artması ve bulla gibi diğer akciğer hastalıklarının dışlanmasına yardımcı olabilir. Zatürre, akciğer ödemi veya a pnömotoraks.[81] Bir yüksek çözünürlüklü CT taraması Göğüs kafesi, amfizemin tüm akciğerlere dağılımını gösterebilir ve diğer akciğer hastalıklarını dışlamak için de faydalı olabilir.[23] Bununla birlikte, ameliyat planlanmadıkça, bu nadiren yönetimi etkiler.[23] Bir kılıç kılıf trakea deformite de mevcut olabilir.[82] Bir arteriyel kan analizi oksijen ihtiyacını belirlemek için kullanılır; FEV'si olanlarda bu tavsiye edilir1 tahmini% 35'ten az, periferik oksijen satürasyonu% 92'den az olanlar ve konjestif kalp yetmezliği semptomları olanlar.[22] Alfa-1 antitripsin eksikliğinin yaygın olduğu dünya bölgelerinde, KOAH'lı kişiler (özellikle 45 yaşın altındakiler ve akciğerlerin alt kısımlarını etkileyen amfizem olanlar) test için düşünülmelidir.[22]
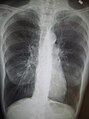
Şiddetli KOAH'ı gösteren göğüs röntgeni: Akciğerlere kıyasla küçük kalp boyutuna dikkat edin.
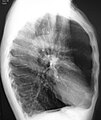
Amfizemli bir kişinin lateral göğüs röntgeni: Göğsü ve düz diyaframı not edin.
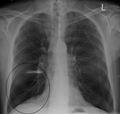
Şiddetli KOAH'lı bir kişide akciğer grafisinde görülen akciğer bulla

Ciddi bir büllöz amfizem vakası
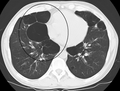
Son dönem büllöz amfizemli bir kişinin akciğerinin aksiyal BT görüntüsü
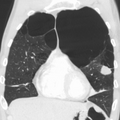
Solda akciğer kanseri olan çok şiddetli amfizem (BT taraması)
Ayırıcı tanı
KOAH gerekli olabilir farklılaşmış diğer nefes darlığı nedenlerinden konjestif kalp yetmezliği, pulmoner emboli, Zatürre veya pnömotoraks. KOAH'lı birçok kişi yanlışlıkla astımı olduğunu düşünür.[36] Astım ve KOAH arasındaki ayrım semptomlara, sigara öyküsüne ve spirometride bronkodilatörlerle hava akımı kısıtlamasının geri döndürülebilir olup olmadığına göre yapılır.[83] Tüberküloz, kronik bir öksürük ile de ortaya çıkabilir ve yaygın olduğu yerlerde düşünülmelidir.[22] Benzer şekilde mevcut olabilen daha az yaygın durumlar şunları içerir: bronkopulmoner displazi ve obliteratif bronşiolit.[80] Normal hava akışı ile kronik bronşit ortaya çıkabilir ve bu durumda KOAH olarak sınıflandırılmaz.[23]
Önleme
Çoğu KOAH vakası, dumana maruz kalmanın azaltılması ve hava kalitesinin iyileştirilmesi yoluyla potansiyel olarak önlenebilir.[17] Yıllık grip aşıları KOAH'lılarda alevlenmeleri, hastaneye yatışları ve ölümleri azaltır.[84][85] Pnömokok aşısı ayrıca faydalı olabilir.[84] Zengin bir diyet yemek beta karoten yardımcı olabilir, ancak takviye almak görünmüyor.[86] Sözlü bir inceleme Haemophilus influenzae aşı KOAH'lılarda 2.1'lik bir taban çizgisine karşılık yılda 1.6 alevlenme buldu.[87] Bu küçük azalma önemli görülmedi.[87]
Sigara bırakma
İnsanların sigara içmeye başlamasını engellemek, KOAH'ı önlemenin önemli bir yönüdür.[88] politikalar hükümetlerin, halk sağlığı kurumlarının ve sigara karşıtı kuruluşların% 100'ü, insanları sigarayı bırakmaya başlamaktan caydırarak ve teşvik ederek sigara içme oranlarını düşürebilir.[89] Sigara yasakları halka açık alanlarda ve iş yerlerinde pasif içiciliğe maruz kalmayı azaltmak için önemli tedbirler vardır ve birçok yerde yasaklar konulmuş olsa da, daha fazlası tavsiye edilmektedir.[17]
Sigara içenlerde sigarayı bırakmak KOAH'ın kötüleşmesini yavaşlattığı gösterilen tek önlemdir.[90][91] Hastalığın geç bir aşamasında bile, akciğer fonksiyonunun kötüleşme oranını azaltabilir ve sakatlık ve ölümün başlamasını geciktirebilir.[92] Genellikle, uzun süreli yoksunluğa ulaşılmadan önce birkaç deneme yapılması gerekir.[89] 5 yıldan fazla süren girişimler, insanların yaklaşık% 40'ında başarıya götürür.[93]
Bazı sigara içenler, tek başına iradeyle uzun süreli sigarayı bırakabilirler. Ancak sigara içmek son derece bağımlılık yapar.[94] ve birçok sigara içicisi daha fazla desteğe ihtiyaç duyar. Sosyal destek, sigarayı bırakma programına katılım ve benzeri ilaçların kullanımı ile bırakma şansı artırılır. nikotin replasman tedavisi, Bupropion veya vareniklin.[89][91][93] Sigara bırakma ilacını davranışçı terapi ile birleştirmek, tek başına davranışsal terapi ile karşılaştırıldığında, KOAH hastalarının sigarayı bırakmalarına yardımcı olma olasılığının iki katından daha fazladır.[95]
İş sağlığı
Kömür madenciliği, inşaat ve taş işçiliği gibi risk altındaki sektörlerde çalışan işçilerin KOAH geliştirme olasılığını azaltmak için bir dizi önlem alınmıştır.[17] Bu önlemlerin örnekleri arasında kamu politikasının oluşturulması,[17] işçilerin ve yönetimin riskler hakkında eğitilmesi, sigarayı bırakmanın teşvik edilmesi, kontrol etme KOAH'ın erken belirtileri için çalışanlar, gaz maskeleri ve toz kontrolü.[96][97] Havalandırmayı iyileştirerek, su spreyleri kullanarak ve toz oluşumunu en aza indiren madencilik tekniklerini kullanarak etkili toz kontrolü sağlanabilir.[98] Bir işçi KOAH geliştirirse, örneğin iş rolünü değiştirerek süregelen toza maruz kalmaktan kaçınarak daha fazla akciğer hasarı azaltılabilir.[99]
Hava kirliliği
Hem iç hem de dış hava kalitesi iyileştirilebilir, bu da KOAH'ı önleyebilir veya mevcut hastalığın kötüleşmesini yavaşlatabilir.[17] Bu, kamu politikası çabaları, kültürel değişiklikler ve kişisel katılım ile başarılabilir.[62]
Bazı gelişmiş ülkeler, düzenlemeler yoluyla dış hava kalitesini başarıyla iyileştirmiştir. Bu, popülasyonlarının akciğer fonksiyonlarında iyileşmelerle sonuçlandı.[17] KOAH'lı kişiler, dış hava kalitesinin zayıf olduğu günlerde içeride kalırlarsa daha az semptom yaşayabilirler.[5]
Temel çabalardan biri, evlerin daha iyi havalandırılması ve daha iyi soba ve bacalar yoluyla pişirme ve ısıtma yakıtlarından kaynaklanan dumana maruz kalmayı azaltmaktır.[62] Uygun sobalar iç hava kalitesini% 85 artırabilir. Gibi alternatif enerji kaynakları kullanma güneşle pişirme ve elektrikli ısıtma da etkilidir. Gazyağı veya kömür gibi yakıtların kullanılması, odun veya odun gibi geleneksel biyokütleden daha az kötü olabilir. gübre.[17]
Yönetim
KOAH için tedavi bilinmemektedir, ancak semptomlar tedavi edilebilir ve ilerlemesi gecikebilir.[88] KOAH'lı kişiler, genellikle viral veya bakteriyel solunum yolu enfeksiyonu tarafından tetiklenen alevlenmeler yaşayabilir.[100] Yönetimin ana hedefleri risk faktörlerini azaltmak, stabil KOAH'ı yönetmek, akut alevlenmeleri önlemek ve tedavi etmek ve ilişkili hastalıkları yönetmektir.[5] Ölüm oranını düşürdüğü gösterilen tek önlem sigarayı bırakmak ve ek oksijendir.[101] Sigarayı bırakmak ölüm riskini% 18 oranında azaltır.[2] Diğer öneriler şunları içerir: grip aşısı yılda bir kez, pnömokok aşısı her beş yılda bir ve çevresel hava kirliliğine maruziyette azalma.[2] İleri hastalığı olanlarda, palyatif bakım semptomları azaltabilir morfin nefes darlığı hissini iyileştirmek.[102] Noninvaziv ventilasyon nefes almayı desteklemek için kullanılabilir.[102][103] İnsanlara kişiselleştirilmiş bir eylem planı, eğitim oturumu ve bir alevlenme durumunda eylem planlarının kullanılması için destek sağlamak, hastane ziyaretlerinin sayısını azaltır ve alevlenmelerin erken tedavisini teşvik eder.[104] Kortikosteroid almak ve tamamlayıcı oksijen kullanmak gibi kendi kendine yönetim müdahaleleri eylem planları ile birleştirildiğinde, sağlıkla ilişkili yaşam kalitesi normal bakıma kıyasla iyileşir.[105] Kendi kendine yönetim ayrıca sağlıkla ilişkili yaşam kalitesinin iyileşmesi, solunumla ilgili ve tüm nedenlere bağlı hastaneye kabullerin azalması ve nefes darlığında iyileşme ile ilişkilidir.[106] 2019 NICE yönergeleri ayrıca ilişkili durumların tedavisini de önermektedir.[107]
Egzersiz yapmak
Pulmoner rehabilitasyon bireye fayda sağlayacak şekilde koordine edilmiş egzersiz, hastalık yönetimi ve danışmanlık programıdır.[108] Yakın zamanda bir alevlenme geçirenlerde, pulmoner rehabilitasyon genel yaşam kalitesini ve egzersiz yapma yeteneğini iyileştiriyor gibi görünmektedir.[109][110] Pulmoner rehabilitasyon mortalite oranlarını iyileştirirse veya hastaneye yeniden kabul oranları belirsizdir.[109] Pulmoner rehabilitasyonun, bir kişinin hastalığı üzerindeki kontrol duygusunu ve duygularını geliştirdiği gösterilmiştir.[111] Bu programların egzersiz kapasitesini geliştirdiği, sağlıkla ilişkili yaşam kalitesini iyileştirdiği ve bir alevlenmeden kurtulan kişilerde hastaneye yeniden yatma riskini azalttığı görülmektedir.[112]
KOAH'lı kişiler için önerilen optimal egzersiz rutini, egzersiz sırasında noninvaziv ventilasyon kullanımı ve egzersiz yoğunluğu bilinmemektedir.[110][113][114] Dayanıklı kol egzersizleri yapmak, KOAH'lı kişiler için kol hareketini iyileştirir ve nefes darlığında küçük bir iyileşme ile sonuçlanabilir.[115] Tek başına kol egzersizi yapmak yaşam kalitesini iyileştirmiyor gibi görünmektedir.[115] Nefes egzersizlerinin kendi başına sınırlı bir rolü olduğu görülmektedir.[32] Dudakta dudak solunumu egzersizler faydalı olabilir.[31][32] Tai Chi KOAH'lı kişiler için egzersiz yapmak güvenli görünmektedir ve düzenli bir tedavi programına kıyasla akciğer fonksiyonu ve akciğer kapasitesi için faydalı olabilir.[116] Tai Chi'nin diğer egzersiz müdahale programlarından daha etkili olmadığı görüldü.[116] İnspiratuar ve ekspiratuar kas eğitimi (IMT, EMT), günlük yaşam aktivitelerini (ADL) iyileştirmek için etkili bir yöntemdir. Evde IMT ve yürüme egzersizlerinin bir kombinasyonu, şiddetli KOAH vakalarında nefes darlığını sınırlamaya yardımcı olabilir.[117] Ek olarak, egzersizle birlikte düşük genlikli yüksek hızlı eklem mobilizasyonunun kullanılması akciğer fonksiyonunu ve egzersiz kapasitesini iyileştirir.[118] Omurga manipülasyon tedavisinin (SMT) amacı, solunum sırasında akciğerler üzerindeki çalışmayı azaltma çabasıyla torasik hareketliliği iyileştirmek ve sistemik bir tıbbi incelemenin sonuçlarında belirtildiği gibi egzersiz kapasitesini artırmaktır.[118] Havayolu temizleme teknikleri (ACT'ler), örneğin postural drenaj, perküsyon / titreşim, otojenik drenaj, elde taşınan pozitif ekspiratuar basınç (PEP) cihazları ve diğer mekanik cihazlar, akut KOAH'lı kişilerde artan ventilasyon yardımı ihtiyacını, ventilatör yardımının süresini ve hastanede kalış süresini azaltabilir.[119] Stabil KOAH'lı kişilerde, ACT'ler sağlıkla ilişkili yaşam kalitesinde kısa vadeli iyileşmelere ve solunum sorunları ile ilgili hastaneye yatışlar için uzun vadede azalmaya neden olabilir.[119]
Düşük kilolu veya fazla kilolu olmak KOAH'ın semptomlarını, sakatlık derecesini ve prognozunu etkileyebilir. Düşük kilolu KOAH'lı kişiler, kalori alımlarını artırarak solunum kas güçlerini geliştirebilirler.[5] Düzenli egzersiz veya pulmoner rehabilitasyon programı ile birleştirildiğinde, bu KOAH semptomlarında iyileşmelere yol açabilir. Ek beslenme, yetersiz beslenmiş.[120]
Bronkodilatörler
Solunan bronkodilatörler kullanılan birincil ilaçlar[2] ve küçük bir genel fayda sağlar.[121] İki ana tür β2 agonistler ve antikolinerjikler; her ikisi de uzun etkili ve kısa etkili biçimlerde mevcuttur.[122] Nefes darlığını, hırıltıyı ve egzersiz sınırlamasını azaltarak iyileşmiş yaşam kalitesi.[123] Altta yatan hastalığın ilerlemesini değiştirip değiştirmedikleri belirsizdir.[2]
Hafif hastalığı olanlarda, kısa etkili ajanlar ihyaç olduğu gibi temeli.[2] Daha şiddetli hastalığı olanlarda uzun etkili ajanlar önerilir.[2] Uzun etkili ajanlar kısmen hiperinflasyonu azaltarak çalışır.[74] Uzun etkili bronkodilatörler yetersizse, tipik olarak inhale kortikosteroidler eklenir.[2] Hangi tip uzun etkili ajan, uzun etkili muskarinik antagonist (LAMA) gibi tiotropium veya a uzun etkili beta agonisti (LABA) daha iyi belirsizdir ve her birini denemek ve en iyi sonuç verenle devam etmek tavsiye edilebilir.[124] Her iki tip ajan da akut alevlenme riskini% 15-25 oranında azaltmaktadır.[2] Bir 2018 incelemesi, LABA / LAMA kombinasyonunun tek başına uzun etkili bronkodilatörlere kıyasla KOAH alevlenmelerini azaltabileceğini ve yaşam kalitesini artırabileceğini buldu.[125] 2018 NICE kılavuzu, bu yaklaşımın bir uzun etkili bronkodilatör başlatıp daha sonra başka bir tane eklemeye tercih edildiğini öne süren ekonomik modelleme ile ikili uzun etkili bronkodilatörlerin kullanımını önermektedir.[107]
Birkaç kısa etkili β2 agonistler mevcuttur salbutamol (albuterol) ve terbutalin.[62] Dört ila altı saat boyunca semptomlarda biraz rahatlama sağlarlar.[62] Gibi LABA'lar salmeterol, formoterol, ve indacaterol genellikle idame tedavisi olarak kullanılır. Bazıları faydaların kanıtlarının sınırlı olduğunu düşünüyor,[126] diğerleri ise yararın kanıtlarını yerleşik olarak görür.[127][128][129] KOAH'ta uzun süreli kullanım güvenli görünüyor[130] olumsuz etkileri olan titreme ve kalp çarpıntısı.[2] İnhale steroidlerle birlikte kullanıldıklarında pnömoni riskini artırır.[2] Steroidler ve LABA'lar birlikte daha iyi çalışabilirken,[126] Bu ufak faydanın artan risklerden daha ağır basıp basmadığı açık değildir.[131] LABA'ların uzun etkili tedavi ile kombine tedavisine dair bazı kanıtlar vardır. muskarinik antagonistler Bir antikolinerjik olan (LAMA), daha az alevlenmeye, daha az pnömoniye ve zorlu ekspiratuar hacimde bir iyileşmeye (FEV1% ) ve LABA ve inhale kortikosteriod (ICS) ile tedavi ile karşılaştırıldığında yaşam kalitesinde potansiyel iyileşmeler.[132] Üçü birlikte, LABA, LAMA ve ICS, bazı faydalara dair kanıtlara sahiptir.[133] Indacaterol günde bir kez inhale edilen bir doz gerektirir ve diğer uzun etkili β2 stabil KOAH'lı kişiler için günde iki kez dozlama gerektiren agonist ilaçlar.[129]
KOAH'da iki ana antikolinerjik kullanılır, ipratropium ve tiotropium. İpratropium kısa etkili bir ajandır, tiotropium ise uzun etkilidir. Tiotropium, alevlenmelerde azalma ve yaşam kalitesinde iyileşme ile ilişkilidir.[134] ve tiotropium bu faydaları ipratropium'dan daha iyi sağlar.[135] Ölüm oranını veya genel hastanede kalış oranını etkilemiyor gibi görünmektedir.[134] Antikolinerjikler ağız kuruluğu ve idrar yolu semptomlarına neden olabilir.[2] Ayrıca kalp hastalığı riskinin artmasıyla da ilişkilidir ve inme.[136][137] Aklidinyum bir başka uzun etkili ajan, KOAH ile ilişkili hastaneye yatışları azaltır ve yaşam kalitesini iyileştirir.[138][139][140] LAMA umeklidinyum bromür başka bir antikolinerjik alternatiftir.[141] Tiotropium ile karşılaştırıldığında, LAMA'lar aklidinyum, glikopironyum ve umeklidinyum benzer bir etkinlik seviyesine sahip gibi görünmektedir; dördü de daha etkili plasebo.[142] Aklidinyum ile tiotropyumu karşılaştıran daha fazla araştırmaya ihtiyaç vardır.[140]
Kortikosteroidler
Kortikosteroidler genellikle inhale formda kullanılır, ancak akut alevlenmeleri tedavi etmek için tablet olarak da kullanılabilir. Solunan kortikosteroidler (ICS'ler) hafif KOAH'lı kişiler için fayda sağlamazken, orta veya şiddetli hastalığı olanlarda akut alevlenmeleri azaltır.[143] Tek başlarına, genel bir yıllık ölüm oranları üzerinde hiçbir etkisi yoktur.[101][144] Hastalığın ilerlemesini etkileyip etkilemedikleri bilinmemektedir.[2] Bir LABA ile kombinasyon halinde kullanıldıklarında, İKS'lere veya tek başına LABA'ya kıyasla mortaliteyi azaltabilirler.[145][146] Solunan steroidler, artan pnömoni oranları ile ilişkilidir.[147] Steroid tabletlerle uzun süreli tedavi, önemli yan etkilerle ilişkilidir.[62]
2018 NICE yönergeleri, steroid yanıtlılığını düşündüren astımlı özelliklere veya özelliklere sahip kişilerde ICS kullanımını önermektedir. These include any previous diagnosis of asthma or atopy, a higher blood eosinophil count, substantial variation in FEV1 over time (at least 400 mL) and at least 20% diurnal variation in peak expiratory flow. “Higher” eosinophil count was chosen, rather than specifying a particular value as it is not clear what the precise threshold should be or on how many occasions or over what time period it should be elevated.[148]
Diğer ilaçlar
Uzun vadeli antibiyotikler, specifically those from the makrolid class such as eritromisin, reduce the frequency of exacerbations in those who have two or more a year.[149][150] This practice may be cost effective in some areas of the world.[151] Concerns include the potential for antibiyotik direnci and side effects including işitme kaybı, kulak çınlaması, and changes to the heart rhythm (uzun QT sendromu ).[150] Metilksantinler gibi teofilin generally cause more harm than benefit and thus are usually not recommended,[152] but may be used as a second-line agent in those not controlled by other measures.[5] Mukolitikler may help to reduce exacerbations in some people with chronic bronchitis; noticed by less hospitalization and less days of disability in one month.[153] Öksürük ilaçları tavsiye edilmez.[62]
For people with COPD, the use of cardioselective (heart-specific) beta-blocker therapy does not appear to impair respiratory function.[154] Cardioselective beta-blocker therapy should not be contraindicated for people with COPD.[154][155] In those with low levels of D vitamini, supplementation reduces the risk of exacerbations.[156]
Oksijen
Ek oksijen is recommended in those with low oxygen levels at rest (a kısmi oksijen basıncı less than 50–55 mmHg or oxygen saturations of less than 88%).[62][157] In this group of people, it decreases the risk of kalp yetmezliği and death if used 15 hours per day[62][157] and may improve people's ability to exercise.[158] In those with normal or mildly low oxygen levels, oxygen supplementation may improve shortness of breath when given during exercise, but may not improve breathlessness during normal daily activities or affect the quality of life.[159] A risk of fires and little benefit exist when those on oxygen continue to smoke.[160] In this situation, some (including NICE) recommend against its use.[161][162] During acute exacerbations, many require oxygen therapy; the use of high concentrations of oxygen without taking into account a person's oxygen saturations may lead to increased levels of carbon dioxide and worsened outcomes.[163][164] In those at high risk of high carbon dioxide levels, oxygen saturations of 88–92% are recommended, while for those without this risk, recommended levels are 94–98%.[164]
Ameliyat
For those with very severe disease, surgery is sometimes helpful and may include akciğer nakli veya lung volume-reduction surgery,[2] which involves removing the parts of the lung most damaged by emphysema, allowing the remaining, relatively good lung to expand and work better.[62][165] It seems to be particularly effective if emphysema predominantly involves the upper lobe, but the procedure increases the risks of adverse events and early death for people who have diffuse emphysema.[166] The procedure also increases the risk of adverse effects for people with moderate to severe COPD.[165] Lung transplantation is sometimes performed for very severe COPD, particularly in younger individuals.[62]
Exacerbations
Acute exacerbations are typically treated by increasing the use of short-acting bronchodilators.[2] This commonly includes a combination of a short-acting inhaled beta agonist and anticholinergic.[62] These medications can be given either via a ölçülü doz solunum cihazı Birlikte ayırıcı veya aracılığıyla nebulizatör, with both appearing to be equally effective.[62][167] Nebulization may be easier for those who are more unwell.[62] Oxygen supplementation kullanışlı olabilir. Excessive oxygen; however, can result in increased CO
2 levels and a decreased level of consciousness.[168]
Corticosteroids by mouth improve the chance of recovery and decrease the overall duration of symptoms.[2][62] They work equally well as intravenous steroids but appear to have fewer side effects.[169] Five days of steroids work as well as ten or fourteen.[170] In those with a severe exacerbation, antibiotics improve outcomes.[171] A number of different antibiotics may be used including amoksisilin, doksisiklin ve azitromisin; whether one is better than the others is unclear.[84] The FDA recommends against the use of fluoroquinolones when other options are available due to higher risks of serious side effects.[172] There is no clear evidence for those with less severe cases.[171]For people with type 2 respiratory failure (acutely raised CO
2 levels) non-invaziv pozitif basınçlı ventilasyon decreases the probability of death or the need of intensive care admission.[2] Bunlara ek olarak, teofilin may have a role in those who do not respond to other measures.[2] Fewer than 20% of exacerbations require hospital admission.[62] In those without acidosis from respiratory failure, Evde bakım ("hospital at home") may be able to help avoid some admissions.[62]
Prognoz


| veri yok ≤110 110–220 220–330 330–440 440–550 550–660 | 660–770 770–880 880–990 990–1100 1100–1350 ≥1350 |
COPD usually gets gradually worse over time and can ultimately result in death. It is estimated that 3% of all disability is related to COPD.[174] The proportion of disability from COPD globally has decreased from 1990 to 2010 due to improved indoor air quality primarily in Asia.[174] The overall number of years lived with disability from COPD, however, has increased.[175]
The rate at which COPD worsens varies with the presence of factors that predict a poor outcome, including severe airflow obstruction, little ability to exercise, shortness of breath, significant underweight or overweight, konjestif kalp yetmezliği, continued smoking, and frequent exacerbations.[5] Long-term outcomes in COPD can be estimated using the BODE index which gives a score of zero to ten depending on FEV1, body-mass index, the distance walked in six minutes, and the modified MRC dyspnea scale.[176] Significant weight loss is a bad sign.[23] Results of spirometry are also a good predictor of the future progress of the disease but are not as good as the BODE index.[23][27]
Epidemiyoloji
Globally, as of 2010, COPD affected approximately 329 million people (4.8% of the population).[175] The disease affects men and women almost equally, as there has been increased tobacco use among women in the gelişmiş dünya.[177] The increase in the developing world between 1970 and the 2000s is believed to be related to increasing rates of smoking in this region, an increasing population and an aging population due to fewer deaths from other causes such as infectious diseases.[2] Some developed countries have seen increased rates, some have remained stable and some have seen a decrease in COPD prevalence.[2] The global numbers are expected to continue increasing as risk factors remain common and the population continues to get older.[88]
Between 1990 and 2010 the number of deaths from COPD decreased slightly from 3.1 million to 2.9 million[178] and became the fourth leading cause of death.[2] In 2012 it became the third leading cause as the number of deaths rose again to 3.1 million.[179] In some countries, mortality has decreased in men but increased in women.[180] This is most likely due to rates of smoking in women and men becoming more similar.[23] COPD is more common in older people;[9] it affects 34–200 out of 1000 people older than 65 years, depending on the population under review.[9][81]
In England, an estimated 0.84 million people (of 50 million) have a diagnosis of COPD; this translates into approximately one person in 59 receiving a diagnosis of COPD at some point in their lives. In the most socioeconomically deprived parts of the country, one in 32 people were diagnosed with COPD, compared with one in 98 in the most affluent areas.[181] In the United States approximately 6.3% of the adult population, totaling approximately 15 million people, have been diagnosed with COPD.[182] 25 million people may have COPD if currently undiagnosed cases are included.[183] In 2011, there were approximately 730,000 hospitalizations in the United States for COPD.[184] In the United States, COPD is estimated to be the third leading cause of death in 2011.[185]
Tarih

The word "emphysema" is derived from the Yunan ἐμφυσᾶν emphysan anlamı "şişirmek" -itself composed of ἐν enanlamı "içinde", and φυσᾶν physananlamı "breath, blast".[186] The term "chronic bronchitis" came into use in 1808[187] while the term "COPD" is believed to have first been used in 1965.[188] Previously it has been known by a number of different names, including chronic obstructive bronchopulmonary disease, chronic obstructive respiratory disease, chronic airflow obstruction, chronic airflow limitation, chronic obstructive lung disease, nonspecific chronic pulmonary disease, and diffuse obstructive pulmonary syndrome. The terms chronic bronchitis and emphysema were formally defined in 1959 at the CIBA guest symposium and in 1962 at the Amerikan Toraks Derneği Committee meeting on Diagnostic Standards.[188]
Early descriptions of probable emphysema include: in 1679 by T. Bonet of a condition of "voluminous lungs" and in 1769 by Giovanni Morgagni of lungs which were "turgid particularly from air".[188][189] In 1721 the first drawings of emphysema were made by Ruysh.[189] These were followed with pictures by Matthew Baillie in 1789 and descriptions of the destructive nature of the condition. 1814'te Charles Badham used "catarrh" to describe the cough and excess mucus in chronic bronchitis. René Laennec, the physician who invented the stetoskop, used the term "emphysema" in his book A Treatise on the Diseases of the Chest and of Mediate Auscultation (1837) to describe lungs that did not collapse when he opened the chest during an autopsy. He noted that they did not collapse as usual because they were full of air and the airways were filled with mucus. 1842'de, John Hutchinson icat etti spirometer, which allowed the measurement of hayati kapasite akciğerlerin. However, his spirometer could measure only volume, not airflow. Tiffeneau and Pinelli in 1947 described the principles of measuring airflow.[188]
In 1953, Dr. George L. Waldbott, an American allergist, first described a new disease he named "smoker's respiratory syndrome" in the 1953 Amerikan Tabipler Birliği Dergisi. Bu, tütün içimi ile kronik solunum yolu hastalığı arasındaki ilk ilişkiydi.[190]
Early treatments included garlic, cinnamon and İpecac diğerleri arasında.[187] Modern treatments were developed during the second half of the 20th century. Evidence supporting the use of steroidler in COPD was published in the late 1950s. Bronkodilatörler came into use in the 1960s following a promising trial of izoprenalin. Further bronchodilators, such as salbutamol, were developed in the 1970s, and the use of LABA began in the mid-1990s.[191]
Toplum ve kültür
COPD is known colloquially as "smoker's lung", but it may also occur in people who have never smoked.[192] İle insanlar amfizem have been known as "pink puffers" or "type A" due to their frequent pink complexion, fast respiratory rate and pursed lips,[193][194] ve olan insanlar kronik bronşit have been referred to as "blue bloaters" or "type B" due to the often bluish color of the skin and lips from low oxygen levels and their swollen ankles.[194][195] This terminology is no longer accepted as useful as most people with COPD have a combination of both emphysema and chronic bronchitis.[23][194]
Many health systems have difficulty ensuring appropriate identification, diagnosis and care of people with COPD; Britanya'nın Sağlık Bakanlığı has identified this as a major issue for the Ulusal Sağlık Servisi and has introduced a specific strategy to tackle these problems.[196]
Ekonomi
Globally, as of 2010, COPD is estimated to result in economic costs of $2.1 trillion, half of which occurring in the developing world.[21] Of this total an estimated $1.9 trillion are direct costs such as medical care, while $0.2 trillion are indirect costs such as missed work.[197] This is expected to more than double by the year 2030.[21] In Europe, COPD represents 3% of healthcare spending.[9] In the United States, costs of the disease are estimated at $50 billion, most of which is due to exacerbation.[9] COPD was among the most expensive conditions seen in U.S. hospitals in 2011, with a total cost of about $5.7 billion.[184]
Araştırma
Kütle spektrometrisi is being studied as a diagnostic tool in COPD.[198]
Infliksimab, an immune-suppressing antibody, has been tested in COPD; there was a possibility of harm with no evidence of benefit.[199] Roflumilast, ve cilomilast, vardır phosphodiesterase-4 inhibitors (PDE4) and act as antienflamatuarlar. They show promise in decreasing the rate of exacerbations, but do not appear to change a person's quality of life.[2][200] Roflumilast and cilomilast may be associated with side effects such as gastrointestinal issues and weight loss. Sleep disturbances and mood disturbances related to roflumilast have also been reported.[200] A PDE4 is recommended to be used as an add-on therapy in case of failure of the standard COPD treatment during exacerbations.[200]
Several new long-acting agents are under development.[2] İle tedavi kök hücreler is under study.[201] While there is tentative data that it is safe, and the animal data is promising, there is little human data as of 2017.[202][203][204][205] The small amount of human data there is has shown poor results.[202][206]
A procedure known as targeted lung denervation, which involves decreasing the parasempatik sinir sistemi supply of the lungs, is being studied but does not have sufficient data to determine its use.[207] The effectiveness of alpha-1 antitrypsin augmentation treatment for people who have alfa-1 antitripsin eksikliği belirsizdir.[208]
Research continues into the use of telehealthcare to treat people with COPD when they experience episodes of shortness of breath; treating people remotely may reduce the number of emergency-room visits and improve the person's quality of life.[209]
Diğer hayvanlar
Chronic obstructive pulmonary disease may occur in a number of other animals and may be caused by exposure to tobacco smoke.[210][211] Most cases of the disease, however, are relatively mild.[212] İçinde atlar olarak bilinir recurrent airway obstruction, can be quite severe, and most often is linked to an allergic reaction to a mantar contained in contaminated hay or straw.[213] COPD is also commonly found in old dogs.[214]
Referanslar
- ^ a b c d Vogelmeier CF, Criner GJ, Martinez FJ, Anzueto A, Barnes PJ, Bourbeau J, et al. (Nisan 2017). "Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Lung Disease 2017 Report: GOLD Executive Summary". Respiroloji. 22 (3): 575–601. doi:10.1111/resp.13012. PMID 28150362. S2CID 42027653.
- ^ a b c d e f g h ben j k l m n Ö p q r s t sen v w x y z aa ab AC reklam ae af ag Ah Decramer M, Janssens W, Miravitlles M (April 2012). "Chronic obstructive pulmonary disease". Lancet. 379 (9823): 1341–51. CiteSeerX 10.1.1.1000.1967. doi:10.1016/S0140-6736(11)60968-9. PMC 7172377. PMID 22314182.
- ^ a b c d e f g h ben j k l m "Chronic obstructive pulmonary disease (COPD) Fact sheet N°315". DSÖ. Ocak 2015. Arşivlendi 4 Mart 2016'daki orjinalinden. Alındı 4 Mart 2016.
- ^ a b Nathell L, Nathell M, Malmberg P, Larsson K (December 2007). "COPD diagnosis related to different guidelines and spirometry techniques". Solunum Araştırmaları. 8 (1): 89. doi:10.1186/1465-9921-8-89. PMC 2217523. PMID 18053200.
- ^ a b c d e f g h ben j k l Rabe KF, Hurd S, Anzueto A, Barnes PJ, Buist SA, Calverley P, Fukuchi Y, Jenkins C, Rodriguez-Roisin R, van Weel C, Zielinski J (September 2007). "Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 176 (6): 532–55. doi:10.1164/rccm.200703-456SO. hdl:2066/51740. PMID 17507545. S2CID 20863981.
- ^ a b GBD 2015 Hastalık ve Yaralanma Sıklığı ve Yaygınlığı İşbirlikçileri (Ekim 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanma için engellilikle geçen yıllar, 1990–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ a b GBD 2015 Mortality and Why of Death Collaborators (Ekim 2016). "Küresel, bölgesel ve ulusal yaşam beklentisi, tüm nedenlere bağlı ölüm oranı ve 249 ölüm nedeni için nedene özgü ölüm oranı, 1980–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1459–1544. doi:10.1016 / S0140-6736 (16) 31012-1. PMC 5388903. PMID 27733281.
- ^ Roversi S, Corbetta L, Clini E (5 May 2017). "GOLD 2017 recommendations for COPD patients: toward a more personalized approach". COPD Research and Practice. 3. doi:10.1186/s40749-017-0024-y.
- ^ a b c d e f g h ben j k l m n Ö p q r s t sen v w x y z aa Vestbo J (2013). "Definition and Overview". Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 187. Global Initiative for Chronic Obstructive Lung Disease. s. 1–7. doi:10.1164/rccm.201204-0596PP. PMID 22878278.
- ^ "Chronic obstructive pulmonary disease (COPD)". DSÖ. Alındı 6 Haziran 2019.
The more familiar terms of "chronic bronchitis" and "emphysema" have often been used as labels for this condition.
- ^ Craig JA (2012). Ferri's netter patient advisor (2. baskı). Saunders. s. 913. ISBN 9781455728268.
Traditionally, two types of COPD were known as chronic bronchitis and emphysema. Most cases of COPD are a mixture of both diseases.
- ^ "Chronic obstructive pulmonary disease (COPD)". DSÖ. Alındı 5 Haziran 2019.
Chronic Obstructive Pulmonary Disease (COPD) is not one single disease but an umbrella term used to describe chronic lung diseases that cause limitations in lung airflow. The more familiar terms 'chronic bronchitis' and 'emphysema' are no longer used, but are now included within the COPD diagnosis.
- ^ Global Initiative for Chronic Obstructive Lung Disease (PDF). 2019. s. 13. Alındı 1 Mayıs 2019.
- ^ Taylor, Jayne (2019). Bailliere's Dictionary E-Book: for Nurses and Health Care Workers. Elsevier Sağlık Bilimleri. s. 128. ISBN 9780702075643.
- ^ Torres-Duque CA, García-Rodriguez MC, González-García M. Is Chronic Obstructive Pulmonary Disease Caused by Wood Smoke a Different Phenotype or a Different Entity? Arch Bronconeumol. 2016 Aug;52(8):425-31. English, Spanish. doi: 10.1016/j.arbres.2016.04.004. Epub 2016 May 17. PMID 27207325. | url = https://pubmed.ncbi.nlm.nih.gov/27207325/ |
- ^ "Asthma vs. COPD: What's the Difference?". WebMD. 2019-01-30. Alındı 2019-12-26.
- ^ a b c d e f g h ben j k l m n Pirozzi C, Scholand MB (July 2012). "Smoking cessation and environmental hygiene". Kuzey Amerika Tıp Klinikleri. 96 (4): 849–67. doi:10.1016/j.mcna.2012.04.014. PMID 22793948.
- ^ Dobler, Claudia C.; Morrow, Allison S.; Beuschel, Bradley; Farah, Magdoleen H.; Majzoub, Abdul M.; Wilson, Michael E.; Hasan, Bashar; Seisa, Mohamed O.; Daraz, Lubna; Prokop, Larry J.; Murad, M. Hassan; Wang, Zhen (25 February 2020). "Pharmacologic Therapies in Patients With Exacerbation of Chronic Obstructive Pulmonary Disease". İç Hastalıkları Yıllıkları. 172 (6): 413–422. doi:10.7326/M19-3007. PMID 32092762. S2CID 211476101.
- ^ GBD 2013 Mortality and Causes of Death Collaborators (January 2015). "240 ölüm nedeni için küresel, bölgesel ve ulusal, yaşa-cinsiyete özgü tüm nedenlere ve nedene özgü ölüm oranı, 1990-2013: Küresel Hastalık Yükü Çalışması 2013 için sistematik bir analiz". Lancet. 385 (9963): 117–71. doi:10.1016 / S0140-6736 (14) 61682-2. PMC 4340604. PMID 25530442.
- ^ Mathers CD, Loncar D (November 2006). "2002'den 2030'a kadar küresel ölüm ve hastalık yükü tahminleri". PLOS Tıp. 3 (11): e442. doi:10.1371 / journal.pmed.0030442. PMC 1664601. PMID 17132052.
- ^ a b c Lomborg B (2013). Global problems, local solutions : costs and benefits. Cambridge University Press. s. 143. ISBN 978-1-107-03959-9.
- ^ a b c d e f g h ben j k l m n Ö p q r s t sen v w x y z aa ab AC Vestbo J (2013). "Diagnosis and Assessment" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. s. 9–17. Arşivlenen orijinal (PDF) 28 Mart 2016.
- ^ a b c d e f g h ben j k l m Reilly JJ, Silverman EK, Shapiro SD (2011). "Chronic Obstructive Pulmonary Disease". In Longo D, Fauci A, Kasper D, Hauser S, Jameson J, Loscalzo J (eds.). Harrison'ın İç Hastalıkları İlkeleri (18. baskı). McGraw Hill. pp. 2151–9. ISBN 978-0-07-174889-6.
- ^ Miravitlles M, Calle M, Soler-Cataluña JJ (March 2012). "Clinical phenotypes of COPD: identification, definition and implications for guidelines". Archivos de Bronconeumologia (İngilizce ed.). 48 (3): 86–98. doi:10.1016/j.arbr.2012.01.003. PMID 22196477.
- ^ Global Initiative for Chronic Obstructive Lung Disease (PDF). 2019. s. 4. Alındı 1 Mayıs 2019.
- ^ "Additional features in severe disease" (PDF). s. 26. Alındı 22 Eylül 2019.
- ^ a b c d e f g Ulusal Sağlık ve Klinik Mükemmellik Enstitüsü. Clinical guideline 101: Chronic Obstructive Pulmonary Disease. London, June 2010.
- ^ Mahler DA (May 2006). "Mechanisms and measurement of dyspnea in chronic obstructive pulmonary disease". Proceedings of the American Thoracic Society. 3 (3): 234–8. doi:10.1513/pats.200509-103SF. PMID 16636091.
- ^ "What Are the Signs and Symptoms of COPD?". Ulusal Kalp, Akciğer ve Kan Enstitüsü. 31 Temmuz 2013. Arşivlendi 18 Kasım 2013 tarihli orjinalinden. Alındı 29 Kasım 2013.
- ^ MedlinePlus Ansiklopedisi: Kronik Obstrüktif Akciğer Hastalığı
- ^ a b Goldstein NE, Morrison RS (2013). Evidence-based practice of palliative medicine. Elsevier / Saunders. s. 124. ISBN 978-1-4377-3796-7.
- ^ a b c Holland AE, Hill CJ, Jones AY, McDonald CF (October 2012). Holland AE (ed.). "Breathing exercises for chronic obstructive pulmonary disease". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD008250. doi:10.1002/14651858.CD008250.pub2. PMID 23076942.
- ^ O’Donnell, Denis E.; Milne, Kathryn M.; James, Matthew D.; de Torres, Juan Pablo; Neder, J. Alberto (2019-10-30). "Dyspnea in COPD: New Mechanistic Insights and Management Implications". Terapideki Gelişmeler. 37 (1): 41–60. doi:10.1007/s12325-019-01128-9. ISSN 0741-238X. PMC 6979461. PMID 31673990.
- ^ Ebner, Nicole; Springer, Jochen; Kalantar-Zadeh, Kamyar; Lainscak, Mitja; Doehner, Wolfram; Anker, Stefan D .; von Haehling, Stephan (2013). "Mechanism and novel therapeutic approaches to wasting in chronic disease". Maturitalar. 75 (3): 199–206. doi:10.1016/j.maturitas.2013.03.014. ISSN 1873-4111. PMID 23664695.
- ^ Gimeno-Santos, Elena; Frei, Anja; Steurer-Stey, Claudia; de Batlle, Jordi; Rabinovich, Roberto A.; Raste, Yogini; Hopkinson, Nicholas S.; Polkey, Michael I.; van Remoortel, Hans; Troosters, Thierry; Kulich, Karoly (August 2014). "Determinants and outcomes of physical activity in patients with COPD: a systematic review". Toraks. 69 (8): 731–739. doi:10.1136/thoraxjnl-2013-204763. ISSN 1468-3296. PMC 4112490. PMID 24558112.
- ^ a b c d e f Gruber P (November 2008). "The Acute Presentation of Chronic Obstructive Pulmonary Disease in the Emergency Department: A Challenging Oxymoron". Acil Tıp Uygulaması. 10 (11). Arşivlendi from the original on 2013-10-05.
- ^ a b Weitzenblum E, Chaouat A (2009). "Cor pulmonale". Kronik Solunum Hastalığı. 6 (3): 177–85. doi:10.1177/1479972309104664. PMID 19643833. S2CID 25808105.
- ^ "Cor pulmonale". Professional guide to diseases (9. baskı). Wolters Kluwer Health / Lippincott Williams & Wilkins. 2009. pp.120–2. ISBN 978-0-7817-7899-2.
- ^ Levack WM, Poot B, Weatherall M, Travers J (2015). "Interventions for sexual dysfunction in people with chronic obstructive pulmonary disease (COPD)". Sistematik İncelemelerin Cochrane Veritabanı. doi:10.1002/14651858.CD011442.pub2.
- ^ Aboussouan L (2009). "Chapter 35: Obstructive Lung Diseae: Asthma and Chronic Obstructive Pulmonary Disease". In Stoller JK, Michota FA, Mandell BF (eds.). The Cleveland Clinic Foundation intensive review of internal medicine (5. baskı). Wolters Kluwer Health / Lippincott Williams & Wilkins. s. 419. ISBN 978-0-7817-9079-6.
- ^ Brulotte CA, Lang ES (May 2012). "Acute exacerbations of chronic obstructive pulmonary disease in the emergency department". Kuzey Amerika Acil Tıp Klinikleri. 30 (2): 223–47, vii. doi:10.1016/j.emc.2011.10.005. PMID 22487106.
- ^ Spiro S (2012). "Chapter 43: Management of Exacerbations in Chronic Obstructive Pulmonary Disease". Clinical respiratory medicine expert consult (4. baskı). Saunders. ISBN 978-1-4557-2329-4.
- ^ Dünya Sağlık Örgütü (2008). WHO Report on the Global Tobacco Epidemic 2008: The MPOWER Package (PDF). Dünya Sağlık Örgütü. pp. 268–309. ISBN 978-92-4-159628-2. Arşivlendi (PDF) 2013-11-12 tarihinde orjinalinden.
- ^ a b Ward H (2012). Oxford Handbook of Epidemiology for Clinicians. Oxford University Press. s. 289–290. ISBN 978-0-19-165478-7.
- ^ Laniado-Laborín R (January 2009). "Smoking and chronic obstructive pulmonary disease (COPD). Parallel epidemics of the 21 century". Uluslararası Çevre Araştırmaları ve Halk Sağlığı Dergisi. 6 (1): 209–24. doi:10.3390/ijerph6010209. PMC 2672326. PMID 19440278.
- ^ a b Rennard S (2013). Clinical management of chronic obstructive pulmonary disease (2. baskı). Informa Healthcare. s. 23. ISBN 978-0-8493-7588-0.
- ^ a b Sharma A, Barclay J (2010). COPD in primary care. Radcliffe Pub. s. 9. ISBN 978-1-84619-316-3.
- ^ Goldman L (2012). Goldman's Cecil medicine (24. baskı). Elsevier / Saunders. s. 537. ISBN 978-1-4377-1604-7.
- ^ Raad D, Gaddam S, Schunemann HJ, Irani J, Abou Jaoude P, Honeine R, Akl EA (April 2011). "Effects of water-pipe smoking on lung function: a systematic review and meta-analysis". Göğüs. 139 (4): 764–774. doi:10.1378/chest.10-0991. PMID 20671057.
- ^ Joshi M, Joshi A, Bartter T (March 2014). "Marijuana and lung diseases". Pulmoner Tıpta Güncel Görüş. 20 (2): 173–9. doi:10.1097/MCP.0000000000000026. PMID 24384575. S2CID 8010781.
- ^ Amaral AF, Strachan DP, Burney PG, Jarvis DL (May 2017). "Female Smokers Are at Greater Risk of Airflow Obstruction Than Male Smokers. UK Biobank" (PDF). Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 195 (9): 1226–1235. doi:10.1164/rccm.201608-1545OC. hdl:10044/1/45106. PMID 28075609. S2CID 9360093.
- ^ "Access to clean fuels and technologies for cooking". Verilerle Dünyamız. Alındı 15 Şubat 2020.
- ^ a b Kennedy SM, Chambers R, Du W, Dimich-Ward H (December 2007). "Environmental and occupational exposures: do they affect chronic obstructive pulmonary disease differently in women and men?". Proceedings of the American Thoracic Society. 4 (8): 692–4. doi:10.1513/pats.200707-094SD. PMID 18073405.
- ^ Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM (September 2006). "Global burden of COPD: systematic review and meta-analysis". Avrupa Solunum Dergisi. 28 (3): 523–32. doi:10.1183/09031936.06.00124605. PMID 16611654.
- ^ a b Devereux G (May 2006). "ABC of chronic obstructive pulmonary disease. Definition, epidemiology, and risk factors". BMJ. 332 (7550): 1142–4. doi:10.1136/bmj.332.7550.1142. PMC 1459603. PMID 16690673.
- ^ Laine C (2009). In the Clinic: Practical Information about Common Health Problems. ACP Basın. s. 226. ISBN 978-1-934465-64-6.
- ^ a b Barnes PJ, Drazen JM, Rennard SI, Thomson NC, eds. (2009). "Relationship between cigarette smoking and occupational exposures". Asthma and COPD: Basic Mechanisms and Clinical Management. Akademik. s. 464. ISBN 978-0-12-374001-4.
- ^ Rushton L (2007). "Chronic obstructive pulmonary disease and occupational exposure to silica". Çevre Sağlığı Üzerine İncelemeler. 22 (4): 255–72. doi:10.1515/REVEH.2007.22.4.255. PMID 18351226. S2CID 13486935.
- ^ Hopper T (2014). Mosby's Pharmacy Technician – E-Book: Principles and Practice. Elsevier Sağlık Bilimleri. s. 610. ISBN 9780323292450.
- ^ a b c d Foreman MG, Campos M, Celedón JC (July 2012). "Genes and chronic obstructive pulmonary disease". Kuzey Amerika Tıp Klinikleri. 96 (4): 699–711. doi:10.1016/j.mcna.2012.02.006. PMC 3399759. PMID 22793939.
- ^ Brode SK, Ling SC, Chapman KR (September 2012). "Alpha-1 antitrypsin deficiency: a commonly overlooked cause of lung disease". CMAJ. 184 (12): 1365–71. doi:10.1503/cmaj.111749. PMC 3447047. PMID 22761482.
- ^ a b c d e f g h ben j k l m n Ö p q Vestbo J, Hurd SS, Agustí AG, Jones PW, Vogelmeier C, Anzueto A, et al. (Şubat 2013). "Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 187 (4): 347–65. doi:10.1164/rccm.201204-0596PP. PMID 22878278.
- ^ a b c Dhar R (2011). Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. s. 1056. ISBN 978-93-5025-073-0.
- ^ Palange P (2013). ERS Handbook of Respiratory Medicine. European Respiratory Society. s. 194. ISBN 978-1-84984-041-5.
- ^ Lötvall J (2011). "Anti-infective treatments in asthma and COPD (10)". Advances in combination therapy for asthma and COPD. Wiley. s. 251. ISBN 978-1-119-97846-6.
- ^ Barnes P (2009). Asthma and COPD : basic mechanisms and clinical management (2. baskı). Akademik. s. 837. ISBN 978-0-12-374001-4.
- ^ Hanania N (2010-12-09). COPD a Guide to Diagnosis and Clinical Management (1. baskı). Springer Science + Business Media, LLC. s. 197. ISBN 978-1-59745-357-8.
- ^ a b Beasley V, Joshi PV, Singanayagam A, Molyneaux PL, Johnston SL, Mallia P (2012). "Lung microbiology and exacerbations in COPD". Uluslararası Kronik Obstrüktif Akciğer Hastalığı Dergisi. 7: 555–69. doi:10.2147/COPD.S28286. PMC 3437812. PMID 22969296.
- ^ Aleva FE, Voets LW, Simons SO, de Mast Q, van der Ven AJ, Heijdra YF (March 2017). "Prevalence and Localization of Pulmonary Embolism in Unexplained Acute Exacerbations of COPD: A Systematic Review and Meta-analysis". Göğüs. 151 (3): 544–554. doi:10.1016/j.chest.2016.07.034. PMID 27522956. S2CID 7181799.
- ^ Murphy DM, Fishman AP (2008). "Chapter 53". Fishman's Pulmonary Diseases and Disorders (4. baskı). McGraw-Hill. s.913. ISBN 978-0-07-145739-2.
- ^ a b Calverley PM, Koulouris NG (January 2005). "Flow limitation and dynamic hyperinflation: key concepts in modern respiratory physiology". Avrupa Solunum Dergisi. 25 (1): 186–99. doi:10.1183/09031936.04.00113204. PMID 15640341.
- ^ Currie GP (2010). ABC of COPD (2. baskı). Wiley-Blackwell, BMJ Books. s. 32. ISBN 978-1-4443-2948-3.
- ^ O'Donnell DE (April 2006). "Hyperinflation, dyspnea, and exercise intolerance in chronic obstructive pulmonary disease". Proceedings of the American Thoracic Society. 3 (2): 180–4. doi:10.1513/pats.200508-093DO. PMID 16565429. S2CID 20644418.
- ^ a b Cooper CB (October 2006). "The connection between chronic obstructive pulmonary disease symptoms and hyperinflation and its impact on exercise and function". Amerikan Tıp Dergisi. 119 (10 Suppl 1): 21–31. doi:10.1016/j.amjmed.2006.08.004. PMID 16996896.
- ^ a b c d e f Qaseem A, Wilt TJ, Weinberger SE, Hanania NA, Criner G, van der Molen T, Marciniuk DD, Denberg T, Schünemann H, Wedzicha W, MacDonald R, Shekelle P (August 2011). "Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society". İç Hastalıkları Yıllıkları. 155 (3): 179–91. doi:10.7326/0003-4819-155-3-201108020-00008. PMID 21810710. S2CID 18830625.
- ^ Siu AL, Bibbins-Domingo K, Grossman DC, Davidson KW, Epling JW, García FA, Gillman M, Kemper AR, Krist AH, Kurth AE, Landefeld CS, Mangione CM, Harper DM, Phillips WR, Phipps MG, Pignone MP (April 2016). "Screening for Chronic Obstructive Pulmonary Disease: US Preventive Services Task Force Recommendation Statement". JAMA. 315 (13): 1372–7. doi:10.1001/jama.2016.2638. PMID 27046365.
- ^ a b Young VB (2010). Blueprints medicine (5. baskı). Wolters Kluwer Health / Lippincott Williams & Wilkins. s. 69. ISBN 978-0-7817-8870-0.
- ^ Bailey KL (July 2012). "The importance of the assessment of pulmonary function in COPD". Kuzey Amerika Tıp Klinikleri. 96 (4): 745–52. doi:10.1016/j.mcna.2012.04.011. PMC 3998207. PMID 22793942.
- ^ "COPD Assessment Test (CAT)". Amerikan Toraks Derneği. Arşivlendi 3 Aralık 2013 tarihli orjinalinden. Alındı 29 Kasım 2013.
- ^ a b Ulusal Sağlık ve Klinik Mükemmellik Enstitüsü. Clinical guideline 101: Chronic Obstructive Pulmonary Disease. London, June 2010.
- ^ a b Torres M, Moayedi S (May 2007). "Evaluation of the acutely dyspneic elderly patient". Geriatrik Tıp Klinikleri. 23 (2): 307–25, vi. doi:10.1016/j.cger.2007.01.007. PMID 17462519.
- ^ Brant WE, Helms CA (2007). Tanısal Radyolojinin Temelleri. Lippincott Williams ve Wilkins. s. 513. ISBN 9780781761352.
- ^ BTS COPD Consortium (2005). "Spirometry in practice – a practical guide to using spirometry in primary care". sayfa 8-9. Arşivlenen orijinal 26 Ağustos 2014. Alındı 25 Ağustos 2014.
- ^ a b c Mackay AJ, Hurst JR (July 2012). "COPD exacerbations: causes, prevention, and treatment". Kuzey Amerika Tıp Klinikleri. 96 (4): 789–809. doi:10.1016/j.mcna.2012.02.008. PMID 22793945.
- ^ Kopsaftis Z, Wood-Baker R, Poole P (June 2018). "Influenza vaccine for chronic obstructive pulmonary disease (COPD)". Sistematik İncelemelerin Cochrane Veritabanı. 6: CD002733. doi:10.1002/14651858.CD002733.pub3. PMC 6513384. PMID 29943802.
- ^ "Beta-carotene: MedlinePlus Supplements". medlineplus.gov. Arşivlendi 26 Aralık 2016'daki orjinalinden. Alındı 26 Aralık 2016.
- ^ a b Teo E, Lockhart K, Purchuri SN, Pushparajah J, Cripps AW, van Driel ML (June 2017). "Haemophilus influenzae oral vaccination for preventing acute exacerbations of chronic bronchitis and chronic obstructive pulmonary disease". Sistematik İncelemelerin Cochrane Veritabanı. 6: CD010010. doi:10.1002/14651858.CD010010.pub3. PMC 6481520. PMID 28626902.
- ^ a b c Vestbo J (2013). "Giriş" (PDF). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease. xiii–xv. Arşivlenen orijinal (PDF) 2013-10-04 tarihinde.
- ^ a b c Policy Recommendations for Smoking Cessation and Treatment of Tobacco Dependence. Dünya Sağlık Örgütü. 2003. pp. 15–40. ISBN 978-92-4-156240-9. Arşivlendi from the original on 2008-09-15.
- ^ Jiménez-Ruiz CA, Fagerström KO (March 2013). "Smoking cessation treatment for COPD smokers: the role of counselling". Monaldi Göğüs Hastalığı Arşivleri. 79 (1): 33–7. doi:10.4081/monaldi.2013.107. PMID 23741944.
- ^ a b "Chronic obstructive pulmonary disease in over 16s: diagnosis and management | Guidance and guidelines | NICE". www.nice.org.uk. Alındı 2018-06-05.
- ^ Kumar P, Clark M (2005). Klinik ilaç (6. baskı). Elsevier Saunders. pp. 900–1. ISBN 978-0-7020-2763-5.
- ^ a b Tønnesen P (March 2013). "Smoking cessation and COPD". Avrupa Solunum İncelemesi. 22 (127): 37–43. doi:10.1183/09059180.00007212. PMID 23457163.
- ^ "Why is smoking addictive?". NHS Seçimleri. 29 Aralık 2011. Arşivlendi 13 Ekim 2013 tarihli orjinalinden. Alındı 29 Kasım 2013.
- ^ van Eerd EA, van der Meer RM, van Schayck OC, Kotz D (August 2016). "Smoking cessation for people with chronic obstructive pulmonary disease". Sistematik İncelemelerin Cochrane Veritabanı (8): CD010744. doi:10.1002/14651858.CD010744.pub2. PMC 6400424. PMID 27545342.
- ^ Smith BK, Timby NE (2005). Essentials of nursing : care of adults and children. Lippincott Williams ve Wilkins. s. 338. ISBN 978-0-7817-5098-1.
- ^ Rom WN, Markowitz SB, eds. (2007). Environmental and occupational medicine (4. baskı). Wolters Kluwer/Lippincott Williams & Wilkins. s. 521–2. ISBN 978-0-7817-6299-1.
- ^ "Wet cutting". Sağlık ve Güvenlik Yöneticisi. Arşivlendi 3 Aralık 2013 tarihli orjinalinden. Alındı 29 Kasım 2013.
- ^ George RB (2005). Chest medicine : essentials of pulmonary and critical care medicine (5. baskı). Lippincott Williams ve Wilkins. s. 172. ISBN 978-0-7817-5273-2.
- ^ Ranard, MD, MSHP, Benjamin (30 Eylül 2020). "KOAH: Kronik Obstrüktif Akciğer Hastalığının Nedenleri ve Belirtileri". Şamandıra Sağlığı. buoyhealth.com.CS1 bakım: birden çok isim: yazarlar listesi (bağlantı)
- ^ a b Drummond MB, Dasenbrook EC, Pitz MW, Murphy DJ, Fan E (Kasım 2008). "Stabil kronik obstrüktif akciğer hastalığı olan hastalarda inhale kortikosteroidler: sistematik bir inceleme ve meta-analiz". JAMA. 300 (20): 2407–16. doi:10.1001 / jama.2008.717. PMC 4804462. PMID 19033591.
- ^ a b Carlucci A, Guerrieri A, Nava S (Aralık 2012). "KOAH hastalarında palyatif bakım: sadece yaşamın sonu sorunu mu?". Avrupa Solunum İncelemesi. 21 (126): 347–54. doi:10.1183/09059180.00001512. PMID 23204123.
- ^ Wilson, ME; Dobler, CC; Morrow, AS; Beuschel, B; Alsawas, M; Benkhadra, R; Seisa, M; Mittal, A; Sanchez, M; Daraz, L; Delikler, S; Murad, MH; Wang, Z (4 Şubat 2020). "Kronik Obstrüktif Akciğer Hastalığında Klinik Sonuçlarla Evde Noninvaziv Pozitif Basınçlı Ventilasyon İlişkisi: Sistematik Bir İnceleme ve Meta-analiz". JAMA. 323 (5): 455–465. doi:10.1001 / jama.2019.22343. PMC 7042860. PMID 32016309.
- ^ Howcroft M, Walters EH, Wood-Baker R, Walters JA (Aralık 2016). "Kronik obstrüktif akciğer hastalığında alevlenmeler için kısa hasta eğitimi içeren eylem planları". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD005074. doi:10.1002 / 14651858.CD005074.pub4. PMC 6463844. PMID 27990628.
- ^ Lenferink A, Brusse-Keizer M, van der Valk PD, Frith PA, Zwerink M, Monninkhof EM, van der Palen J, Effing TW (Ağustos 2017). "Kronik obstrüktif akciğer hastalığı olan hastalarda normal bakıma karşı alevlenmeler için eylem planları dahil kendi kendine yönetim müdahaleleri". Sistematik İncelemelerin Cochrane Veritabanı. 8: CD011682. doi:10.1002 / 14651858.CD011682.pub2. PMC 6483374. PMID 28777450.
- ^ Zwerink M, Brusse-Keizer M, van der Valk PD, Zielhuis GA, Monninkhof EM, van der Palen J, ve diğerleri. (Cochrane Airways Group) (Mart 2014). "Kronik obstrüktif akciğer hastalığı olan hastalar için kendi kendine tedavi". Sistematik İncelemelerin Cochrane Veritabanı (3): CD002990. doi:10.1002 / 14651858.CD002990.pub3. PMC 7004246. PMID 24665053.
- ^ a b Hopkinson, Nicholas S .; Molyneux, Andrew; Pembe, Yuşa; Harrisingh, Marie C .; Kılavuz Komitesi (GC) (2019-07-29). "Kronik obstrüktif akciğer hastalığı: tanı ve yönetim: güncellenmiş NICE kılavuzunun özeti". BMJ (Clinical Research Ed.). 366: l4486. doi:10.1136 / bmj.l4486. hdl:10044/1/72505. ISSN 1756-1833. PMID 31358491. S2CID 198984181.
- ^ "KOAH - Tedavi". ABD Ulusal Kalp Akciğer ve Kan Enstitüsü. Arşivlendi 2012-04-27 tarihinde orjinalinden. Alındı 2013-07-23.
- ^ a b Puhan MA, Gimeno-Santos E, Cates CJ, Troosters T (Aralık 2016). "Kronik obstrüktif akciğer hastalığının alevlenmesini takiben pulmoner rehabilitasyon" (PDF). Sistematik İncelemelerin Cochrane Veritabanı. 12: CD005305. doi:10.1002 / 14651858.CD005305.pub4. PMC 6463852. PMID 27930803.
- ^ a b Zainuldin R, Mackey MG, Alison JA (Kasım 2011). "Kronik obstrüktif akciğer hastalığı olan kişiler için optimum yoğunluk ve bacak egzersizi eğitimi". Sistematik İncelemelerin Cochrane Veritabanı (11): CD008008. doi:10.1002 / 14651858.CD008008.pub2. PMID 22071841.
- ^ McCarthy B, Casey D, Devane D, Murphy K, Murphy E, Lacasse Y (Şubat 2015). "Kronik obstrüktif akciğer hastalığı için pulmoner rehabilitasyon". Sistematik İncelemelerin Cochrane Veritabanı. 2 (2): CD003793. doi:10.1002 / 14651858.CD003793.pub3. PMID 25705944.
- ^ Puhan, Milo A .; Gimeno-Santos, Elena; Cates, Christopher J .; Trooster'lar, Thierry (8 Aralık 2016). "Kronik obstrüktif akciğer hastalığının alevlenmesini takiben pulmoner rehabilitasyon". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD005305. doi:10.1002 / 14651858.CD005305.pub4. ISSN 1469-493X. PMC 6463852. PMID 27930803.
- ^ McNamara RJ, McKeough ZJ, McKenzie DK, Alison JA (Aralık 2013). "Kronik obstrüktif akciğer hastalığı için su bazlı egzersiz eğitimi". Sistematik İncelemelerin Cochrane Veritabanı (12): CD008290. doi:10.1002 / 14651858.CD008290.pub2. PMID 24353107.
- ^ Menadue C, Piper AJ, van 't Hul AJ, Wong KK (Mayıs 2014). "Kronik obstrüktif akciğer hastalığı olan kişiler için egzersiz eğitimi sırasında non-invaziv ventilasyon". Sistematik İncelemelerin Cochrane Veritabanı (5): CD007714. doi:10.1002 / 14651858.CD007714.pub2. PMID 24823712.
- ^ a b McKeough ZJ, Velloso M, Lima Başkan Yardımcısı, Alison JA (Kasım 2016). "KOAH için üst ekstremite egzersiz eğitimi". Sistematik İncelemelerin Cochrane Veritabanı. 11: CD011434. doi:10.1002 / 14651858.CD011434.pub2. PMC 6464968. PMID 27846347.
- ^ a b Ngai SP, Jones AY, Tam WW (Haziran 2016). "Kronik obstrüktif akciğer hastalığı (KOAH) için Tai Chi". Sistematik İncelemelerin Cochrane Veritabanı (6): CD009953. doi:10.1002 / 14651858.CD009953.pub2. PMID 27272131.
- ^ Thomas MJ, Simpson J, Riley R, Grant E (Haziran 2010). "Ev tabanlı fizyoterapi müdahalelerinin şiddetli KOAH'ta günlük yaşam aktiviteleri sırasında nefessizlik üzerindeki etkisi: sistematik bir inceleme". Fizyoterapi. 96 (2): 108–19. doi:10.1016 / j.physio.2009.09.006. PMID 20420957.
- ^ a b Wearing J, Beaumont S, Forbes D, Brown B, Engel R (Şubat 2016). "Kronik Obstrüktif Akciğer Hastalığının Yönetiminde Spinal Manipülatif Terapinin Kullanımı: Sistematik Bir İnceleme". Alternatif ve Tamamlayıcı Tıp Dergisi. 22 (2): 108–14. doi:10.1089 / acm.2015.0199. PMC 4761829. PMID 26700633.
- ^ a b Osadnik CR, McDonald CF, Jones AP, Holland AE (Mart 2012). "Kronik obstrüktif akciğer hastalığı için hava yolu temizleme teknikleri". Sistematik İncelemelerin Cochrane Veritabanı. 3 (3): CD008328. doi:10.1002 / 14651858.CD008328.pub2. PMID 22419331.
- ^ Ferreira IM, Brooks D, White J, Goldstein R (Aralık 2012). Ferreira IM (ed.). "Stabil kronik obstrüktif akciğer hastalığı için besin takviyesi". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD000998. doi:10.1002 / 14651858.CD000998.pub3. PMID 23235577.
- ^ van Dijk WD, van den Bemt L, van Weel C (2013). "Kronik obstrüktif akciğer hastalığı (KOAH) tedavisinde bronkodilatörler için megatrialler: yansıtma zamanı". Amerikan Aile Hekimliği Kurulu Dergisi. 26 (2): 221–4. doi:10.3122 / jabfm.2013.02.110342. PMID 23471939.
- ^ Kew KM, Dias S, Cates CJ (Mart 2014). "KOAH için uzun etkili inhale tedavi (beta-agonistler, antikolinerjikler ve steroidler): bir ağ meta-analizi" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (3): CD010844. doi:10.1002 / 14651858.CD010844.pub2. PMID 24671923.
- ^ Liesker JJ, Wijkstra PJ, Ten Hacken NH, Koëter GH, Postma DS, Kerstjens HA (Şubat 2002). "KOAH hastalarında bronkodilatörlerin egzersiz kapasitesi üzerindeki etkilerinin sistematik bir incelemesi". Göğüs. 121 (2): 597–608. doi:10.1378 / göğüs.121.2.597. PMID 11834677. S2CID 12284963.
- ^ Farne HA, Cates CJ (Ekim 2015). "Kronik obstrüktif akciğer hastalığı için tek başına tiotropium veya uzun etkili beta2-agoniste karşı tiotropium'a ek olarak uzun etkili beta2 agonisti" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (10): CD008989. doi:10.1002 / 14651858.CD008989.pub3. PMC 4164463. PMID 26490945.
- ^ Oba Y, Keeney E, Ghatehorde N, Dias S, vd. (Cochrane Airways Group) (Aralık 2018). "Kronik obstrüktif akciğer hastalığı (KOAH) için tek başına uzun etkili bronkodilatörlere karşı ikili kombinasyon tedavisi: sistematik bir inceleme ve ağ meta-analizi". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD012620. doi:10.1002 / 14651858.CD012620.pub2. PMC 6517098. PMID 30521694.
- ^ a b Cave AC, Hurst MM (Mayıs 2011). "Kronik obstrüktif akciğer hastalığında (KOAH) tek başına veya inhale kortikosteroidlerle kombinasyon halinde uzun etkili β₂-agonistlerin kullanımı: bir risk-fayda analizi". Farmakoloji ve Terapötikler. 130 (2): 114–43. doi:10.1016 / j.pharmthera.2010.12.008. PMID 21276815.
- ^ Spencer S, Karner C, Cates CJ, Evans DJ (Aralık 2011). Spencer S (ed.). "Kronik obstrüktif akciğer hastalığı için solunan kortikosteroidlere karşı uzun etkili beta (2) -agonistleri" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (12): CD007033. doi:10.1002 / 14651858.CD007033.pub3. PMC 6494276. PMID 22161409.
- ^ Wang J, Nie B, Xiong W, Xu Y (Nisan 2012). "Uzun etkili beta-agonistlerin KOAH alevlenmelerinin sıklığı üzerindeki etkisi: bir meta-analiz". Klinik Eczacılık ve Terapötikler Dergisi. 37 (2): 204–11. doi:10.1111 / j.1365-2710.2011.01285.x. PMID 21740451. S2CID 45383688.
- ^ a b Geake JB, Dabscheck EJ, Wood-Baker R, Cates CJ (Ocak 2015). "Kronik obstrüktif akciğer hastalığı için günde iki kez beta-agonistler veya plaseboya karşı günde bir kez beta2 agonisti olan Indacaterol". Sistematik İncelemelerin Cochrane Veritabanı. 1: CD010139. doi:10.1002 / 14651858.CD010139.pub2. PMC 6464646. PMID 25575340.
- ^ Decramer ML, Hanania NA, Lötvall JO, Yawn BP (2013). "Stabil kronik obstrüktif akciğer hastalığının tedavisinde uzun etkili β2-agonistlerin güvenliği". Uluslararası Kronik Obstrüktif Akciğer Hastalığı Dergisi. 8: 53–64. doi:10.2147 / COPD.S39018. PMC 3558319. PMID 23378756.
- ^ Nannini LJ, Lasserson TJ, Poole P (Eylül 2012). Nannini LJ (ed.). "Bir inhalerde kombine kortikosteroid ve uzun etkili beta (2) -agonisti ile kronik obstrüktif akciğer hastalığı için uzun etkili beta (2) -agonistleri". Sistematik İncelemelerin Cochrane Veritabanı. 9 (9): CD006829. doi:10.1002 / 14651858.CD006829.pub2. PMC 4170910. PMID 22972099.
- ^ Horita N, Goto A, Shibata Y, Ota E, Nakashima K, Nagai K, Kaneko T (Şubat 2017). "Stabil kronik obstrüktif akciğer hastalığı (KOAH) için uzun etkili muskarinik antagonist (LAMA) artı uzun etkili beta-agonist (LABA) ile LABA artı inhale kortikosteroid (ICS)". Sistematik İncelemelerin Cochrane Veritabanı. 2: CD012066. doi:10.1002 / 14651858.CD012066.pub2. PMC 6464543. PMID 28185242.
- ^ Zheng Y, Zhu J, Liu Y, Lai W, Lin C, Qiu K, ve diğerleri. (Kasım 2018). "Kronik obstrüktif akciğer hastalığının yönetiminde üçlü tedavi: sistematik inceleme ve meta-analiz". BMJ. 363: k4388. doi:10.1136 / bmj.k4388. PMC 6218838. PMID 30401700.
- ^ a b Karner C, Chong J, Poole P (Temmuz 2014). "Kronik obstrüktif akciğer hastalığı için plaseboya karşı Tiotropium". Sistematik İncelemelerin Cochrane Veritabanı (7): CD009285. doi:10.1002 / 14651858.CD009285.pub3. PMID 25046211.
- ^ Cheyne L, Irvin-Sellers MJ, White J (Eylül 2015). "Kronik obstrüktif akciğer hastalığı için Tiotropium'a karşı ipratropium bromide". Sistematik İncelemelerin Cochrane Veritabanı (9): CD009552. doi:10.1002 / 14651858.CD009552.pub3. PMID 26391969.
- ^ Singh S, Loke YK, Furberg CD (Eylül 2008). "Solunan antikolinerjikler ve kronik obstrüktif akciğer hastalığı olan hastalarda majör ters kardiyovasküler olay riski: sistematik bir inceleme ve meta-analiz". JAMA. 300 (12): 1439–50. doi:10.1001 / jama.300.12.1439. PMID 18812535. S2CID 205102861.
- ^ Singh S, Loke YK, Enright P, Furberg CD (Ocak 2013). "Solunan antikolinerjik ilaçların pro-aritmik ve pro-iskemik etkileri". Toraks. 68 (1): 114–6. doi:10.1136 / thoraxjnl-2011-201275. PMID 22764216.
- ^ Jones P (Nisan 2013). "Kronik obstrüktif akciğer hastalığının tedavisi için günde iki kez aklidinyum bromür: bir inceleme". Terapideki Gelişmeler. 30 (4): 354–68. doi:10.1007 / s12325-013-0019-2. PMID 23553509. S2CID 3530290.
- ^ Cazzola M, Page CP, Matera MG (Haziran 2013). "Kronik obstrüktif akciğer hastalığının tedavisi için aklidinyum bromür". Farmakoterapi Üzerine Uzman Görüşü. 14 (9): 1205–14. doi:10.1517/14656566.2013.789021. PMID 23566013. S2CID 24973904.
- ^ a b Ni H, Soe Z, Moe S (Eylül 2014). "Stabil kronik obstrüktif akciğer hastalığı için aklidinyum bromür". Sistematik İncelemelerin Cochrane Veritabanı. 9 (9): CD010509. doi:10.1002 / 14651858.CD010509.pub2. PMID 25234126.
- ^ Ni H, Htet A, Moe S (Haziran 2017). "Kronik obstrüktif akciğer hastalığı (KOAH) olan kişiler için plaseboya karşı umeklidinyum bromür". Sistematik İncelemelerin Cochrane Veritabanı. 6: CD011897. doi:10.1002 / 14651858.CD011897.pub2. PMC 6481854. PMID 28631387.
- ^ Ismaila AS, Huisman EL, Punekar YS, Karabis A (2015). "KOAH'ta uzun etkili muskarinik antagonist monoterapilerinin karşılaştırmalı etkinliği: sistematik bir inceleme ve ağ meta-analizi". Uluslararası Kronik Obstrüktif Akciğer Hastalığı Dergisi. 10: 2495–517. doi:10.2147 / COPD.S92412. PMC 4655912. PMID 26604738.
- ^ Gartlehner G, Hansen RA, Carson SS, Lohr KN (2006). "KOAH hastalarında inhale kortikosteroidlerin etkinliği ve güvenliği: sağlık sonuçlarının sistematik bir incelemesi ve meta-analizi". Aile Hekimliği Yıllıkları. 4 (3): 253–62. doi:10.1370 / afm.517. PMC 1479432. PMID 16735528.
- ^ Chinet T, Dumoulin J, Honore I, Braun JM, Couderc LJ, Febvre M, Mangiapan G, Maurer C, Serrier P, Soyez F, Terrioux P, Jebrak G (Aralık 2016). "[KOAH'ta inhale kortikosteroidlerin yeri]". Revue des Maladies Respiratoires. 33 (10): 877–891. doi:10.1016 / j.rmr.2015.11.009. PMID 26831345.
- ^ Dong YH, Lin HH, Shau WY, Wu YC, Chang CH, Lai MS (Ocak 2013). "Kronik obstrüktif akciğer hastalığı olan hastalarda inhale ilaçların karşılaştırmalı güvenliği: sistematik inceleme ve randomize kontrollü çalışmaların karma tedavi karşılaştırma meta-analizi". Toraks. 68 (1): 48–56. doi:10.1136 / thoraxjnl-2012-201926. PMID 23042705.
- ^ Nannini LJ, Poole P, Milan SJ, Kesterton A (Ağustos 2013). "Kronik obstrüktif akciğer hastalığı için tek inhalerde kombine kortikosteroid ve uzun etkili beta (2) -agonisti". Sistematik İncelemelerin Cochrane Veritabanı. 8 (8): CD006826. doi:10.1002 / 14651858.CD006826.pub2. PMC 6486274. PMID 23990350.
- ^ Kew KM, Seniukovich A (Mart 2014). "Solunan steroidler ve kronik obstrüktif akciğer hastalığı için pnömoni riski" (PDF). Sistematik İncelemelerin Cochrane Veritabanı. 3 (3): CD010115. doi:10.1002 / 14651858.CD010115.pub2. PMID 24615270.
- ^ "Öneriler | 16 yaşın üzerindeki kronik obstrüktif akciğer hastalığı: tanı ve yönetim | Rehberlik | GÜZEL". www.nice.org.uk. Alındı 2019-10-30.
- ^ Mammen MJ, Sethi S (2012). "Kronik obstrüktif akciğer hastalığında akut alevlenmelerin önlenmesi için makrolid tedavisi". Polskie Archiwum Medycyny Wewnetrznej. 122 (1–2): 54–9. doi:10.20452 / pamw.1134. PMID 22353707. S2CID 35183033.
- ^ a b Herath SC, Normansell R, Maisey S, Poole P (Ekim 2018). "Kronik obstrüktif akciğer hastalığı (KOAH) için profilaktik antibiyotik tedavisi". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD009764. doi:10.1002 / 14651858.CD009764.pub3. PMC 6517028. PMID 30376188.
- ^ Simoens S, Laekeman G, Decramer M (Mayıs 2013). "Makrolitlerle KOAH alevlenmelerinin önlenmesi: bir inceleme ve bütçe etki analizi". Solunum Yolu. 107 (5): 637–48. doi:10.1016 / j.rmed.2012.12.019. PMID 23352223.
- ^ Barr RG, Rowe BH, Camargo CA (2003). Barr RG (ed.). "Kronik obstrüktif akciğer hastalığının alevlenmeleri için metilksantinler". Sistematik İncelemelerin Cochrane Veritabanı (2): CD002168. doi:10.1002 / 14651858.CD002168. PMID 12804425.
- ^ Poole P, Sathananthan K, Fortescue R (Mayıs 2019). "Kronik bronşit veya kronik obstrüktif akciğer hastalığı için plaseboya karşı mukolitik ajanlar". Sistematik İncelemelerin Cochrane Veritabanı. 5: CD001287. doi:10.1002 / 14651858.CD001287.pub6. PMC 6527426. PMID 31107966.
- ^ a b Salpeter S, Ormiston T, Salpeter E (Ekim 2005). "Kronik obstrüktif akciğer hastalığı için kardiyoselektif beta blokerleri". Sistematik İncelemelerin Cochrane Veritabanı (4): CD003566. doi:10.1002 / 14651858.CD003566.pub2. PMID 16235327.
- ^ Ni Y, Shi G, Wan H (2012). "Kronik obstrüktif akciğer hastalığı olan hastalarda kardiyoselektif β-blokerlerin kullanımı: randomize, plasebo kontrollü, kör çalışmaların bir meta-analizi". Uluslararası Tıbbi Araştırmalar Dergisi. 40 (6): 2051–65. doi:10.1177/030006051204000602. PMID 23321161.
- ^ Jolliffe, DA; Greenberg, L; Hooper, RL; Mathyssen, C; Rafiq, R; de Jongh, RT; Camargo, CA; Griffiths, CJ; Janssens, W; Martineau, AR (Nisan 2019). "KOAH alevlenmelerini önlemek için D vitamini: sistematik inceleme ve randomize kontrollü çalışmalardan bireysel katılımcı verilerinin meta-analizi". Toraks. 74 (4): 337–345. doi:10.1136 / thoraxjnl-2018-212092. PMID 30630893.
- ^ a b KOAH Çalışma Grubu (2012). "Kronik obstrüktif akciğer hastalığı (KOAH) olan hastalar için uzun süreli oksijen tedavisi: kanıta dayalı bir analiz". Ontario Sağlık Teknolojisi Değerlendirme Serisi. 12 (7): 1–64. PMC 3384376. PMID 23074435.
- ^ Bradley JM, O'Neill B (Ekim 2005). Bradley JM (ed.). "Kronik obstrüktif akciğer hastalığı için kısa süreli ambulatuvar oksijen". Sistematik İncelemelerin Cochrane Veritabanı. 4 (4): CD004356. doi:10.1002 / 14651858.CD004356.pub3. PMID 16235359.
- ^ Ekström M, Ahmadi Z, Bornefalk-Hermansson A, Abernethy A, Currow D (Kasım 2016). "Evde oksijen tedavisi için uygun olmayan kronik obstrüktif akciğer hastalığı olan hastalarda nefes darlığı için oksijen". Sistematik İncelemelerin Cochrane Veritabanı. 11: CD006429. doi:10.1002 / 14651858.CD006429.pub3. PMC 6464154. PMID 27886372.
- ^ Chapman S (2009). Oxford solunum tıbbı el kitabı (2. baskı). Oxford University Press. s. 707. ISBN 978-0-19-954516-2.
- ^ Blackler L (2007). Kronik obstrüktif akciğer hastalığının yönetimi. Wiley. s. 49. ISBN 978-0-470-51798-7.
- ^ Hopkinson, Nicholas S .; Molyneux, Andrew; Pembe, Yuşa; Harrisingh, Marie C. (2019-07-29). "Kronik obstrüktif akciğer hastalığı: tanı ve yönetim: güncellenmiş NICE kılavuzunun özeti". BMJ. 366: l4486. doi:10.1136 / bmj.l4486. hdl:10044/1/72505. ISSN 0959-8138. PMID 31358491. S2CID 198984181.
- ^ Jindal SK (2013). Kronik Obstrüktif Akciğer Hastalığı. Jaypee Brothers Medical. s. 139. ISBN 978-93-5090-353-7.
- ^ a b O'Driscoll BR, Howard LS, Davison AG (Ekim 2008). "Yetişkin hastalarda acil oksijen kullanımı için BTS kılavuzu". Toraks. 63 (6): vi1–68. doi:10.1136 / thx.2008.102947. PMID 18838559.
- ^ a b van Agteren JE, Hnin K, Grosser D, Carson KV, Smith BJ (Şubat 2017). "Kronik obstrüktif akciğer hastalığı için bronkoskopik akciğer hacmi küçültme prosedürleri". Sistematik İncelemelerin Cochrane Veritabanı. 2: CD012158. doi:10.1002 / 14651858.CD012158.pub2. PMC 6464526. PMID 28230230.
- ^ van Agteren JE, Carson KV, Tiong LU, Smith BJ (Ekim 2016). "Yaygın amfizem için akciğer hacmi küçültme ameliyatı". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD001001. doi:10.1002 / 14651858.CD001001.pub3. PMC 6461146. PMID 27739074.
- ^ Van Geffen WH, Douma WR, Slebos DJ, Kerstjens HA (29 Ağustos 2016). "Kronik obstrüktif akciğer hastalığının akciğer atakları için nebülizörle sağlanan bronkodilatörler ve inhalatörler". Sistematik İncelemelerin Cochrane Veritabanı. doi:10.1002 / 14651858.cd011826. hdl:11370 / 95fc3e6e-ebd0-440f-9721-489729f80add. Arşivlendi 13 Eylül 2016 tarihinde orjinalinden.
- ^ Bilge R. "Kronik Obstrüktif Akciğer Hastalığı (KOAH) - Akciğer Bozuklukları - Merck Kılavuzları Profesyonel Sürümü". Merck Kılavuzları Profesyonel Sürümü. Arşivlendi 28 Aralık 2016'daki orjinalinden. Alındı 16 Aralık 2016.
- ^ Walters JA, Tan DJ, White CJ, Gibson PG, Wood-Baker R, Walters EH (Eylül 2014). "Kronik obstrüktif akciğer hastalığının akut alevlenmeleri için sistemik kortikosteroidler". Sistematik İncelemelerin Cochrane Veritabanı. 9 (9): CD001288. doi:10.1002 / 14651858.CD001288.pub4. PMID 25178099.
- ^ Walters JA, Tan DJ, White CJ, Wood-Baker R (Mart 2018). "Kronik obstrüktif akciğer hastalığının alevlenmeleri için farklı sürelerde kortikosteroid tedavisi". Sistematik İncelemelerin Cochrane Veritabanı. 3: CD006897. doi:10.1002 / 14651858.CD006897.pub4. PMC 6494402. PMID 29553157.
- ^ a b Vollenweider DJ, Frei A, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA (Ekim 2018). "Kronik obstrüktif akciğer hastalığının alevlenmeleri için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD010257. doi:10.1002 / 14651858.CD010257.pub2. PMC 6517133. PMID 30371937.
- ^ "Florokinolon Antibakteriyel İlaçlar: İlaç Güvenliği İletişimi - FDA, Bazı Komplike Olmayan Enfeksiyonlar için Kullanımın Sınırlandırılmasını Öneriyor". FDA. 12 Mayıs 2016. Arşivlendi 16 Mayıs 2016 tarihinde orjinalinden. Alındı 16 Mayıs 2016.
- ^ "DSÖ Hastalık ve yaralanma ülke tahminleri". Dünya Sağlık Örgütü. 2009. Arşivlendi 2009-11-11 tarihinde orjinalinden. Alındı 11 Kasım 2009.
- ^ a b Murray CJ, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, ve diğerleri. (Aralık 2012). "21 bölgede 291 hastalık ve yaralanma için engelliliğe göre ayarlanmış yaşam yılı (DALY), 1990-2010: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz" (PDF). Lancet. 380 (9859): 2197–223. doi:10.1016 / S0140-6736 (12) 61689-4. PMID 23245608. S2CID 205967479.
- ^ a b Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, vd. (Aralık 2012). "289 hastalık ve yaralanmanın 1160 sekeli için sakatlıkla geçen yıllar (YLD'ler) 1990–2010: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz". Lancet. 380 (9859): 2163–96. doi:10.1016 / S0140-6736 (12) 61729-2. PMC 6350784. PMID 23245607.
- ^ Washington Üniversitesi Tıp Fakültesi Tıp Bölümü tarafından hazırlanmıştır (2009). Washington el kitabı genel iç hastalıkları yan uzmanlık konsültasyonu (2. baskı). Wolters Kluwer Health / Lippincott Williams & Wilkins. s. 96. ISBN 978-0-7817-9155-7.
- ^ "Kronik obstrüktif akciğer hastalığı (KOAH) Bilgi formu N ° 315". DSÖ. Ocak 2015. Arşivlendi 2016-03-04 tarihinde orjinalinden.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, ve diğerleri. (Aralık 2012). "1990 ve 2010'da 20 yaş grubu için 235 ölüm nedeninden küresel ve bölgesel ölüm: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz". Lancet. 380 (9859): 2095–128. doi:10.1016 / S0140-6736 (12) 61728-0. hdl:10536 / DRO / DU: 30050819. PMID 23245604. S2CID 1541253.
- ^ "Dünyada önde gelen 10 ölüm nedeni, 2000 ve 2011". Dünya Sağlık Örgütü. Temmuz 2013. Arşivlendi orjinalinden 2 Aralık 2013. Alındı 29 Kasım 2013.
- ^ Rycroft CE, Heyes A, Lanza L, Becker K (2012). "Kronik obstrüktif akciğer hastalığı epidemiyolojisi: bir literatür taraması". Uluslararası Kronik Obstrüktif Akciğer Hastalığı Dergisi. 7: 457–94. doi:10.2147 / COPD.S32330. PMC 3422122. PMID 22927753.
- ^ Simpson CR, Hippisley-Cox J, Sheikh A (Temmuz 2010). "İngiltere'de kronik obstrüktif akciğer hastalığı epidemiyolojisindeki eğilimler: 51.804 hastayı içeren ulusal bir çalışma". İngiliz Genel Uygulama Dergisi. 60 (576): 277–84. doi:10.3399 / bjgp10X514729. PMC 2894402. PMID 20594429.
- ^ Hastalık Kontrol ve Önleme Merkezleri (Kasım 2012). "Yetişkinler arasında kronik obstrüktif akciğer hastalığı - Amerika Birleşik Devletleri, 2011". MMWR. Haftalık Morbidite ve Mortalite Raporu. 61 (46): 938–43. PMID 23169314. Arşivlendi 3 Aralık 2013 tarihinde orjinalinden.
- ^ "Morbidite ve Mortalite: 2009 Kardiyovasküler, Akciğer ve Kan Hastalıkları Harita Kitabı" (PDF). Ulusal Kalp, Akciğer ve Kan Enstitüsü. Arşivlenen orijinal (PDF) 2013-10-19 tarihinde.
- ^ a b Torio CM, Andrews RM (2006). "Ulusal Yatarak Hastane Maliyetleri: Ödeyenlere Göre En Pahalı Koşullar, 2011: İstatistik Özet # 160". Sağlık Hizmeti Maliyet ve Kullanım Projesi (HCUP) İstatistik Özetleri. PMID 24199255. Arşivlendi 2017-03-14 tarihinde orjinalinden.
- ^ Hoyert DL, Xu J (Ekim 2012). "Ölümler: 2011 için ön veriler". Ulusal Hayati İstatistik Raporları. 61 (6): 1–51. PMID 24984457.
- ^ "Amfizem". Google. Arşivlendi 24 Kasım 2013 tarihinde orjinalinden. Alındı 21 Kasım 2013.
- ^ a b Ziment I (1991). "Kronik bronşit tedavisinin tarihçesi". Solunum; Uluslararası Göğüs Hastalıkları İncelemesi. 58 (Ek 1): 37–42. doi:10.1159/000195969. PMID 1925077.
- ^ a b c d Küçük TL (2006). "KOAH tarihi". Uluslararası Kronik Obstrüktif Akciğer Hastalığı Dergisi. 1 (1): 3–14. doi:10.2147 / copd.2006.1.1.3. PMC 2706597. PMID 18046898.
- ^ a b Wright JL, Churg A (2008). "Kronik Obstrüktif Akciğer Hastalığının Patolojik Özellikleri: Tanı Kriterleri ve Ayırıcı Tanı" (PDF). Fishman A, Elias J, Fishman J, Grippi M, Senior R, Pack A (editörler) olarak. Fishman'ın Göğüs Hastalıkları ve Bozuklukları (4. baskı). McGraw-Hill. s. 693–705. ISBN 978-0-07-164109-8.
- ^ Waldbott GL (1965). Titanlarla mücadele. Carlton Press. s. 6.
- ^ Fishman AP (Mayıs 2005). "Yüz yıllık kronik obstrüktif akciğer hastalığı". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 171 (9): 941–8. doi:10.1164 / rccm.200412-1685OE. PMID 15849329.
- ^ Yuh-Chin TH (2012). Mesleki ve çevresel akciğer hastalıkları için klinik bir rehber. Humana Press. s. 266. ISBN 978-1-62703-149-3.
- ^ "Pink Puffer - Tıbbi sözlükte Pink Puffer'ın tanımı - Ücretsiz Çevrimiçi Tıp Sözlüğü, Eş Anlamlılar Sözlüğü ve Ansiklopedi tarafından". Medical-dictionary.thefreedictionary.com. Alındı 2013-07-23.
- ^ a b c Weinberger SE (2013). Pulmoner tıbbın ilkeleri (6. baskı). Elsevier / Saunders. s. 165. ISBN 978-1-62703-149-3.
- ^ Des Jardins T (2013). Klinik Belirtiler ve Solunum Hastalığının Değerlendirilmesi (6. baskı). Elsevier Sağlık Bilimleri. s. 176. ISBN 978-0-323-27749-5.
- ^ İngiltere'de kronik obstrüktif akciğer hastalığı (KOAH) ve astımı olan kişiler için bir sonuç stratejisi (PDF). Sağlık Bakanlığı. 18 Temmuz 2011. s. 5. Arşivlendi (PDF) 5 Aralık 2013 tarihinde orjinalinden. Alındı 27 Kasım 2013.
- ^ Bloom D (2011). Bulaşıcı Olmayan Hastalıkların Küresel Ekonomik Yükü (PDF). Dünya Ekonomik Forumu. s. 24. Arşivlendi (PDF) 2015-02-04 tarihinde orjinalinden.
- ^ Nambiar, S; Bong Nasıl, S; Gummer, J; Trengove, R; Moodley, Y (Şubat 2020). "Kronik akciğer hastalıklarında metabolomik". Respiroloji (Carlton, Vic.). 25 (2): 139–148. doi:10.1111 / resp. 13530. PMID 30907495.
- ^ Nici L (2011). Kronik Obstrüktif Akciğer Hastalığı: Komorbiditeler ve Sistemik Sonuçlar. Springer. s. 78. ISBN 978-1-60761-673-3.
- ^ a b c Janjua, Sadia; Fortescue, Rebecca; Poole, Phillippa (1 Mayıs 2020). "Kronik obstrüktif akciğer hastalığı için fosfodiesteraz-4 inhibitörleri". Sistematik İncelemelerin Cochrane Veritabanı. 5: CD002309. doi:10.1002 / 14651858.CD002309.pub6. ISSN 1469-493X. PMC 7193764. PMID 32356609.
- ^ Inamdar AC, Inamdar AA (Ekim 2013). "Akciğer bozukluklarında mezenkimal kök hücre tedavisi: akciğer hastalıklarının patogenezi ve mezenkimal kök hücrenin etki mekanizması". Deneysel Akciğer Araştırması. 39 (8): 315–27. doi:10.3109/01902148.2013.816803. PMID 23992090. S2CID 46052894.
- ^ a b Oh DK, Kim YS, Oh YM (Ocak 2017). "Kronik Obstrüktif Akciğer Hastalığı için Akciğer Rejenerasyon Tedavisi". Tüberküloz ve Solunum Hastalıkları. 80 (1): 1–10. doi:10.4046 / trd.2017.80.1.1. PMC 5256352. PMID 28119741.
- ^ Conese M, Piro D, Carbone A, Castellani S, Di Gioia S (2014). "Kronik solunum hastalıklarının tedavisi için hematopoietik ve mezenkimal kök hücreler: plastisite ve heterojenliğin rolü". TheScientificWorldJournal. 2014: 859817. doi:10.1155/2014/859817. PMC 3916026. PMID 24563632.
- ^ McQualter JL, Anthony D, Bozinovski S, Prêle CM, Laurent GJ (Kasım 2014). "Yenileyici tıp için akciğer kök hücrelerinin potansiyelinden yararlanma". Uluslararası Biyokimya ve Hücre Biyolojisi Dergisi. 56: 82–91. doi:10.1016 / j.biocel.2014.10.012. PMID 25450456.
- ^ Tzouvelekis A, Ntolios P, Bouros D (2013). "Kronik akciğer hastalıkları için kök hücre tedavisi". Solunum; Uluslararası Göğüs Hastalıkları İncelemesi. 85 (3): 179–92. doi:10.1159/000346525. PMID 23364286.
- ^ Tzouvelekis A, Laurent G, Bouros D (Şubat 2013). "Kronik obstrüktif akciğer hastalığında kök hücre tedavisi. Prometheus etkisini araştırmak". Mevcut İlaç Hedefleri. 14 (2): 246–52. doi:10.2174/1389450111314020009. PMID 23256721.
- ^ Gompelmann D, Eberhardt R, Herth FJ (Ağustos 2015). "Kronik Obstrüktif Akciğer Hastalığı ve Amfizem Tedavisinde Yeni Endoskopik Yaklaşımlar". Solunum ve Yoğun Bakım Tıbbı Seminerleri. 36 (4): 609–15. doi:10.1055 / s-0035-1555614. PMID 26238645.
- ^ Gøtzsche PC, Johansen HK (Eylül 2016). "Alfa-1 antitripsin eksikliği ve akciğer hastalığı olan hastaların tedavisi için intravenöz alfa-1 antitripsin güçlendirme tedavisi". Sistematik İncelemelerin Cochrane Veritabanı. 9: CD007851. doi:10.1002 / 14651858.CD007851.pub3. PMC 6457738. PMID 27644166.
- ^ McLean S, Nurmatov U, Liu JL, Pagliari C, Car J, Sheikh A (Temmuz 2011). "Kronik obstrüktif akciğer hastalığı için Telehealthcare" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (7): CD007718. doi:10.1002 / 14651858.CD007718.pub2. PMID 21735417.
- ^ Akers RM, Denbow DM (2008). Evcil Hayvanların Anatomisi ve Fizyolojisi. Wiley. s. 852. ISBN 978-1-118-70115-7.
- ^ Wright JL, Churg A (Aralık 2002). "Sigara dumanına bağlı KOAH'ın hayvan modelleri". Göğüs. 122 (6 Ek): 301S – 306S. doi:10.1378 / Chest.122.6_suppl.301S. PMID 12475805. S2CID 30461445.
- ^ Churg A, Wright JL (2007). "Sigara dumanı kaynaklı kronik obstrüktif akciğer hastalığının hayvan modelleri". Astım ve KOAH'ta Alevlenme Modelleri. Mikrobiyolojiye Katkılar. 14. s. 113–25. doi:10.1159/000107058. ISBN 978-3-8055-8332-9. PMID 17684336.
- ^ Marinkovic D, Aleksic-Kovacevic S, Plamenac P (2007). Atlarda kronik obstrüktif akciğer hastalığının hücresel temeli. Uluslararası Sitoloji İncelemesi. 257. s. 213–47. doi:10.1016 / S0074-7696 (07) 57006-3. ISBN 978-0-12-373701-4. PMID 17280899.
- ^ Miller MS, Tilley LP, Smith FW (Ocak 1989). "Geriatrik köpek ve kedide kardiyopulmoner hastalık". Kuzey Amerika Veteriner Klinikleri. Küçük Hayvan Uygulaması. 19 (1): 87–102. doi:10.1016 / S0195-5616 (89) 50007-X. PMID 2646821.
daha fazla okuma
- Ulusal Sağlık ve Klinik Mükemmellik Enstitüsü. Klinik kılavuz 101: Kronik Obstrüktif Akciğer Hastalığı. Londra, Haziran 2010.
Dış bağlantılar
- Kronik Obstrüktif Akciğer Hastalığı -de Curlie
- "KOAH". MedlinePlus. ABD Ulusal Tıp Kütüphanesi.
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |