Astım - Asthma
| Astım | |
|---|---|
 | |
| Tepe akış ölçerler ölçmek için kullanılır tepe ekspiratuar akış oranı, astımın hem izlenmesinde hem de teşhisinde önemlidir.[1] | |
| Uzmanlık | Göğüs hastalıkları |
| Semptomlar | Yinelenen bölümler hırıltılı solunum, öksürme, göğüste sıkışma, nefes darlığı[2] |
| Süresi | Uzun vadeli[3] |
| Nedenleri | Genetik ve çevresel faktörler[4] |
| Risk faktörleri | Hava kirliliği, alerjenler[3] |
| Teşhis yöntemi | Semptomlara göre, tedaviye yanıt, spirometri[5] |
| Tedavi | Tetikleyicilerden kaçınma, solunması kortikosteroidler, salbutamol[6][7] |
| Sıklık | 358 milyon (2015)[8] |
| Ölümler | 397,100 (2015)[9] |
Astım bir uzun vadeli iltihaplı hastalığı hava yolları of akciğerler.[3] Değişken ve tekrarlayan semptomlarla karakterizedir, geri dönüşümlü hava akımı tıkanıklığı ve kolayca tetiklenir bronkospazmlar.[10][11] Belirtiler şunları içerir: hırıltılı solunum, öksürme, göğüste sıkışma ve nefes darlığı.[2] Bunlar günde birkaç kez veya haftada birkaç kez meydana gelebilir.[3] Kişiye bağlı olarak astım semptomları geceleri veya egzersizle daha da kötüleşebilir.[3]
Astıma aşağıdakilerin bir kombinasyonundan kaynaklandığı düşünülmektedir: genetik ve çevresel faktörler.[4] Çevresel faktörler aşağıdakilere maruz kalmayı içerir hava kirliliği ve alerjenler.[3] Diğer potansiyel tetikleyiciler, aşağıdakiler gibi ilaçları içerir: aspirin ve beta blokerleri.[3] Teşhis genellikle semptomların modeline, tedaviye zamanla verilen yanıta ve spirometri akciğer fonksiyon testi.[5] Astım semptomların sıklığına göre sınıflandırılır, bir saniyede zorlu ekspiratuar hacim (FEV1) ve tepe ekspiratuar akış hızı.[12] Ayrıca şu şekilde sınıflandırılabilir: atopik veya atopik olmayan, burada atopi, bir tip 1 aşırı duyarlılık reaksiyon.[13][14]
Astımın tedavisi yoktur.[3] Belirtiler, aşağıdaki gibi tetikleyicilerden kaçınarak önlenebilir: alerjenler ve irritanlar ve solunanların kullanımı ile kortikosteroidler.[6][15] Uzun etkili beta agonistler (LABA) veya antilökotrien ajanlar astım semptomları kontrol altına alınamıyorsa inhale kortikosteroidlere ek olarak kullanılabilir.[16][17] Hızla kötüleşen semptomların tedavisi genellikle solunan kısa etkili beta-2 agonisti gibi salbutamol ve ağızdan alınan kortikosteroidler.[7] Çok ağır vakalarda intravenöz kortikosteroidler, magnezyum sülfat ve hastaneye yatış gerekli olabilir.[18]
1990'da 183 milyon olan dünya genelinde 358 milyon insan astım hastasıydı.[8][19] 2015 yılında yaklaşık 397.100 ölüme neden oldu,[9] çoğu, gelişen dünya.[3] Astım genellikle çocuklukta başlar,[3] ve oranlar 1960'lardan beri önemli ölçüde artmıştır.[20] Astım Antik Mısır.[21] "Astım" kelimesi Yunancadır ἅσθμα, astım, bu "nefes nefese" anlamına gelir.[22]
Belirti ve bulgular
Astım, tekrarlayan ataklarla karakterizedir. hırıltılı solunum, nefes darlığı, göğüste sıkışma, ve öksürme.[23] Balgam akciğerden öksürme yoluyla üretilebilir, ancak genellikle ortaya çıkarılması zordur.[24] Astım krizinden (alevlenme) iyileşme sırasında ortaya çıkabilir irin benzeri yüksek seviyedeki beyaz kan hücreleri nedeniyle eozinofiller.[25] Belirtiler genellikle geceleri ve sabahın erken saatlerinde veya egzersize veya soğuk havaya yanıt olarak daha kötüdür.[26] Astımı olan bazı kişiler, genellikle tetikleyicilere yanıt olarak nadiren semptomlar yaşarken, diğerleri sık ve kolayca tepki verebilir ve kalıcı semptomlar yaşayabilir.[27]
İlişkili koşullar
Astımı olan kişilerde bir dizi başka sağlık durumu daha sık görülür. Gastroözofageal reflü hastalığı (GERD), rinosinüzit, ve Obstrüktif uyku apnesi.[28] Psikolojik bozukluklar da daha yaygındır,[29] ile anksiyete bozuklukları % 16–52 arasında meydana gelir ve duygudurum bozuklukları % 14–41.[30] Astımın psikolojik sorunlara mı yol açtığı yoksa psikolojik sorunların astıma mı yol açtığı bilinmemektedir.[31] Astımı olanlar, özellikle kötü kontrol ediliyorsa, yüksek risk altındadır. radyokontrast reaksiyonlar.[32]
Boşluklar astımı olan kişilerde daha sık görülür.[33] Bu, etkisiyle ilgili olabilir beta 2 agonistleri tükürük azalması.[34] Bu ilaçlar aynı zamanda riski artırabilir. diş erozyonları.[34]
Nedenleri
Astım, karmaşık ve tam olarak anlaşılmamış çevresel ve genetik etkileşimlerin bir kombinasyonundan kaynaklanır.[4][35] Bunlar hem ciddiyetini hem de tedaviye tepkisini etkiler.[36] Son zamanlarda artan astım oranlarının değişime bağlı olduğuna inanılıyor. epigenetik (kalıtsal ile ilgili olanlar dışındaki faktörler DNA dizisi ) ve değişen bir yaşam ortamı.[37] 12 yaşından önce başlayan astımın genetik etkiye bağlı olması daha olasıyken, 12 yaşından sonra başlaması daha olası çevresel etkilerden kaynaklanmaktadır.[38]
Çevresel
Alerjenler, hava kirliliği ve diğer çevresel kimyasallar dahil olmak üzere birçok çevresel faktör astımın gelişmesi ve alevlenmesi ile ilişkilendirilmiştir.[39] Hamilelik sırasında sigara içmek ve doğumdan sonra astım benzeri semptomların daha büyük bir riski ile ilişkilidir.[40] Düşük hava kalitesi trafik kirliliği veya yüksek gibi çevresel faktörlerden ozon seviyeleri[41] hem astım gelişimi hem de artan astım şiddeti ile ilişkilendirilmiştir.[42] Amerika Birleşik Devletleri'ndeki çocuklarda vakaların yarısından fazlası, hava kalitesinin düşük olduğu bölgelerde meydana gelir. EPA standartları.[43] Düşük hava kalitesi daha yaygındır düşük gelirli ve azınlık toplulukları.[44]
İç mekana maruz kalma Uçucu organik bileşikler astım için bir tetikleyici olabilir; formaldehit örneğin maruziyetin olumlu bir ilişkisi vardır.[45] Ftalatlar belirli türlerde PVC hem çocuklarda hem de yetişkinlerde astım ile ilişkilidir.[46][47] Maruz kalırken Tarım ilacı astımın gelişmesiyle bağlantılıdır, henüz bir neden sonuç ilişkisi kurulmamıştır.[48][49]
Kanıtların çoğu, aralarında nedensel bir rolü desteklemiyor parasetamol: asetaminofen (parasetamol) veya antibiyotik kullanımı ve astım.[50][51] 2014 yılında yapılan sistematik bir inceleme, solunum yolu enfeksiyonları hesaba katıldığında, asetaminofen kullanımı ile astım arasındaki ilişkinin ortadan kalktığını buldu.[52] Bir annenin hamilelik sırasında asetaminofen kullanımı, çocukta astım geliştirme riskinin artmasıyla da ilişkilidir.[53] Anne psikolojik stres hamilelik sırasında çocuğun astım geliştirmesi için bir risk faktörüdür.[54]
Astım, ev içi alerjenlere maruz kalma ile ilişkilidir.[55] Yaygın iç mekan alerjenleri şunları içerir: Toz akarları, hamamböcekleri, hayvan tüyü (kürk veya tüy parçaları) ve küf.[56][57] Toz akarlarını azaltma çabalarının, hassaslaştırılmış deneklerde semptomlar üzerinde etkisiz olduğu bulunmuştur.[58][59] Zayıf kanıtlar, binaları tamir ederek küfü azaltma çabalarının yetişkinlerde astım semptomlarını iyileştirmeye yardımcı olabileceğini göstermektedir.[60] Bazı viral solunum yolu enfeksiyonları, örneğin solunum sinsityal virüsü ve rinovirüs,[22] küçük çocuklarda edinildiğinde astım gelişme riskini artırabilir.[61] Bununla birlikte, bazı diğer enfeksiyonlar riski azaltabilir.[22]
Hijyen hipotezi
hijyen hipotezi dünya çapında artan astım oranlarını, çocukluk döneminde patojenik olmayan bakteri ve virüslere daha az maruz kalmanın doğrudan ve istenmeyen bir sonucu olarak açıklamaya çalışır.[62][63] Bakteri ve virüslere azalan maruziyetin, kısmen modern toplumlarda artan temizliğe ve azalan aile büyüklüğüne bağlı olduğu öne sürülmüştür.[64] Bakteriyel maruziyet endotoksin Erken çocukluk döneminde astım gelişimini engelleyebilir, ancak daha ileri yaşlarda maruziyet bronkokonstriksiyona neden olabilir.[65] Hijyen hipotezini destekleyen kanıtlar, çiftliklerde ve evcil hayvanların bulunduğu evlerde daha düşük astım oranlarını içermektedir.[64]
Kullanımı antibiyotikler Erken yaşamda astım gelişimi ile bağlantılı olmuştur.[66] Ayrıca, üzerinden teslimat sezaryen artmış astım riski (% 20-80 olarak tahmin edilmektedir) ile ilişkilidir - bu artan risk, yenidoğanın doğum kanalından geçerken kazanmış olabileceği sağlıklı bakteri kolonizasyonunun olmamasına atfedilir.[67][68] Daha az varlıklı bireylerin genellikle bakteri ve virüslere daha fazla maruz kalması nedeniyle, astım ile refah derecesi arasında hijyen hipoteziyle ilişkili olabilecek bir bağlantı vardır.[69]
Genetik
| Endotoksin seviyeleri | CC genotipi | TT genotipi |
|---|---|---|
| Yüksek pozlama | Düşük risk | Yüksek risk |
| Düşük pozlama | Yüksek risk | Düşük risk |
Aile öyküsü, birçok farklı genin dahil olduğu astım için bir risk faktörüdür.[71] Tek yumurta ikizi etkilenmişse, diğerinin hastalığa yakalanma olasılığı yaklaşık% 25'tir.[71] 2005 yılının sonunda, altı veya daha fazla ayrı popülasyonda 25 gen astım ile ilişkilendirildi. GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R ve ADAM33 diğerleri arasında.[72] Bu genlerin çoğu, bağışıklık sistemi veya iltihabı modüle etme ile ilgilidir. Oldukça çoğaltılmış çalışmalarla desteklenen bu genler listesi arasında bile, test edilen tüm popülasyonlar arasında sonuçlar tutarlı olmamıştır.[72] 2006'da 100'ün üzerinde genler birinde astım ile ilişkilendirildi genetik ilişki yalnız çalışmak;[72] daha fazlası bulunmaya devam ediyor.[73]
Bazı genetik varyantlar, yalnızca belirli çevresel maruziyetlerle birleştirildiklerinde astıma neden olabilir.[4] Bir örnek belirli bir tek nükleotid polimorfizmi içinde CD14 bölge ve maruziyet endotoksin (bir bakteri ürünü). Endotoksin maruziyeti, tütün dumanı, köpekler ve çiftlikler gibi çeşitli çevresel kaynaklardan gelebilir. O halde astım riski, hem bir kişinin genetiği hem de endotoksin maruziyet düzeyi tarafından belirlenir.[70]
Tıbbi durumlar
Üçlüsü atopik egzama, alerjik rinit ve astıma atopi denir.[74] Astım gelişimi için en güçlü risk faktörü, atopik hastalık;[61] astım her ikisine de sahip olanlarda çok daha fazla egzama veya saman nezlesi.[75] Astım ile ilişkilendirilmiştir polianjit ile eozinofilik granülomatoz (daha önce Churg-Strauss sendromu olarak biliniyordu), bir otoimmün hastalık ve vaskülit.[76] Belirli türlere sahip kişiler ürtiker ayrıca astım semptomları yaşayabilir.[74]
Arasında bir korelasyon var obezite ve astım riski son yıllarda artmıştır.[77][78] Yağ birikmesine bağlı olarak solunum fonksiyonunun azalması ve yağ dokusunun proinflamatuar duruma yol açması gibi çeşitli faktörler rol oynayabilir.[79]
Beta bloker gibi ilaçlar propranolol duyarlı kişilerde astımı tetikleyebilir.[80] Kardiyoselektif beta blokerleri ancak hafif veya orta şiddette hastalığı olanlarda güvenli görünmektedir.[81][82] Astımlılarda sorunlara neden olabilecek diğer ilaçlar anjiyotensin dönüştürücü enzim inhibitörleri, aspirin, ve NSAID'ler.[83] Asit baskılayıcı ilaç kullanımı (protonlar Inhibitörleri pompalar ve H2 blokerleri ) Hamilelik sırasında çocukta artan astım riski ile ilişkilidir.[84]
Alevlenme
Bazı bireyler haftalarca veya aylarca stabil astıma sahip olacak ve sonra aniden bir akut astım atağı geliştirecektir. Farklı bireyler çeşitli faktörlere farklı şekillerde tepki verirler.[85] Çoğu birey, bir dizi tetikleyici ajandan şiddetli alevlenme geliştirebilir.[85]
Astımın alevlenmesine yol açabilecek ana faktörler şunlardır: toz, hayvan korkmak (özellikle kedi ve köpek kılı), hamamböceği alerjenler ve kalıp.[85][86] Parfümler kadınlarda ve çocuklarda akut atakların yaygın bir nedenidir. Her ikisi de viral ve bakteriyel enfeksiyonlar üst solunum yollarının hastalığı kötüleştirebilir.[85] Psikolojik stres semptomları kötüleştirebilir - stresin bağışıklık sistemini değiştirdiği ve dolayısıyla alerjenlere ve tahriş edici maddelere karşı solunum yolu inflamatuar yanıtını artırdığı düşünülmektedir.[42][87]
Okul çağındaki çocuklarda astım alevlenmeleri sonbaharda, çocuklar okula döndükten kısa bir süre sonra zirveye çıkar. Bu, zayıf tedavi uyumu, artan alerjen ve viral maruziyet ve değişen bağışıklık toleransı gibi faktörlerin bir kombinasyonunu yansıtabilir. Sonbahar alevlenmelerini azaltmaya yönelik olası yaklaşımlara rehberlik edecek sınırlı kanıt vardır, ancak maliyetli olsa da, mevsimsel Omalizumab okula dönüşten dört ila altı hafta önce tedavi, sonbahar astım alevlenmelerini azaltabilir.[88]
Patofizyoloji
Astım kronik iltihap of iletken bölge hava yollarının (özellikle bronşlar ve bronşioller ), bu daha sonra çevredeki büzüşebilirliğin artmasına neden olur. düz kaslar. Bu, diğer faktörlerin yanı sıra hava yolunun daralmasına ve klasik hırıltılı solunum semptomlarına yol açar. Daralma tipik olarak tedavi ile veya tedavi olmaksızın geri döndürülebilir. Bazen hava yollarının kendisi değişir.[23] Hava yollarındaki tipik değişiklikler, eozinofiller ve kalınlaşma lamina retikülaris. Kronik olarak, hava yollarının düz kası, mukoza bezlerinin sayısındaki artışla birlikte boyut olarak artabilir. İlgili diğer hücre türleri şunları içerir: T lenfositler, makrofajlar, ve nötrofiller. Ayrıca diğer bileşenlerin katılımı da olabilir. bağışıklık sistemi dahil olmak üzere: sitokinler, kemokinler, histamin, ve lökotrienler diğerleri arasında.[22]

Şekil A, vücuttaki akciğerlerin ve hava yollarının konumunu göstermektedir. Şekil B, normal bir hava yolunun enine kesitini göstermektedir. Şekil C, astım semptomları sırasında bir hava yolunun enine kesitini göstermektedir.

Bir lümeninin tıkanması bronşiyol mukoid eksüda ile, Goblet hücresi metaplazi ve epitel taban zarı astımlı bir kişide kalınlaşma.
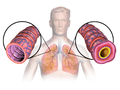
Astım diyagramı
Teşhis
Astım iyi bilinen bir durum olsa da, üzerinde mutabık kalınan tek bir evrensel tanım yoktur.[22] Tarafından tanımlanır Astım için Küresel Girişim "Birçok hücre ve hücresel elementin rol oynadığı solunum yollarının kronik enflamatuar bir bozukluğu olarak. Kronik enflamasyon, özellikle geceleri veya gece vakti tekrarlayan hırıltılı solunum, nefes darlığı, göğüste sıkışma ve öksürük ataklarına yol açan hava yolu aşırı duyarlılığı ile ilişkilidir. sabah erken. Bu epizodlar genellikle akciğer içinde yaygın ancak değişken hava akımı obstrüksiyonu ile ilişkilidir ve genellikle kendiliğinden veya tedavi ile geri döndürülebilir ".[23]
Şu anda, tipik olarak semptomların modeline ve zaman içinde tedaviye verilen yanıta dayanan tanı için kesin bir test yoktur.[5][22] Tekrarlayan hırıltılı solunum, öksürme veya nefes almada güçlük öyküsü varsa ve bu semptomlar egzersiz, viral enfeksiyonlar, alerjenler veya hava kirliliği nedeniyle ortaya çıkarsa veya kötüleşirse astımdan şüphelenilebilir.[89] Spirometri daha sonra tanıyı doğrulamak için kullanılır.[89] Altı yaşın altındaki çocuklarda spirometri için çok küçük olduklarından tanı daha zordur.[90]
Spirometri
Spirometri teşhis ve yönetime yardımcı olması tavsiye edilir.[91][92] Astım için en iyi testtir. Eğer FEV1 Bu teknikle ölçüldüğünde,% 12'den fazla iyileşme sağlar ve en az 200 mililitre artar. bronkodilatör gibi salbutamol, bu teşhisi destekler. Bununla birlikte, hafif astım öyküsü olanlarda şu anda ortaya çıkmayan normal olabilir.[22] Gibi kafein astımı olan kişilerde bir bronkodilatör olduğundan, akciğer fonksiyon testinden önce kafein kullanımı sonuçları etkileyebilir.[93] Tek nefes yayma kapasitesi astımı ayırt etmeye yardımcı olabilir KOAH.[22] Bir kişinin astımının ne kadar iyi kontrol edildiğini izlemek için her bir veya iki yılda bir spirometri yapmak mantıklıdır.[94]
Diğerleri
metakolin zorluğu yatkın olanlarda hava yolu daralmasına neden olan bir maddenin artan konsantrasyonlarının solunmasını içerir. Negatif ise, kişinin astımı olmadığı anlamına gelir; pozitif ise, hastalığa özgü değildir.[22]
Diğer destekleyici kanıtlar şunları içerir: tepe ekspiratuar akış hızı En az iki hafta boyunca haftada en az üç gün, salbutamol, inhale kortikosteroidler veya prednizon ile tedaviyi takiben pik akışta ≥% 20'lik bir iyileşme veya bir tetikleyiciye maruz kalmanın ardından pik akışta ≥% 20 azalma.[95] Tepe ekspiratuar akışın test edilmesi spirometriden daha değişkendir ve bu nedenle rutin tanı için önerilmez. Orta ila şiddetli hastalığı olanlarda günlük kendi kendine izleme ve yeni ilaçların etkinliğini kontrol etmek için yararlı olabilir. Akut alevlenmeleri olanlarda tedaviye rehberlik etmede de yardımcı olabilir.[96]
Sınıflandırma
| Önem | Belirti sıklığı | Gece belirtileri | % FEV1 tahmin edilen | FEV1 değişkenlik | SABA kullanımı |
|---|---|---|---|---|---|
| Aralıklı | ≤2 / hafta | ≤2 / ay | ≥80% | <20% | ≤2 gün / hafta |
| Hafif kalıcı | > 2 / hafta | 3-4 / ay | ≥80% | 20–30% | > 2 gün / hafta |
| Orta derecede kalıcı | Günlük | > 1 / hafta | 60–80% | >30% | günlük |
| Şiddetli kalıcı | devamlı olarak | Sık (7 / hafta) | <60% | >30% | ≥iki / gün |
Astım klinik olarak semptomların sıklığına, bir saniyedeki zorlu ekspiratuar hacme göre sınıflandırılır (FEV1 ), ve tepe ekspiratuar akış hızı.[12] Astım, semptomların alerjenler (atopik) tarafından başlatılıp başlatılmadığına (atopik olmayan) bağlı olarak atopik (dışsal) veya atopik olmayan (içsel) olarak da sınıflandırılabilir.[13] Astım şiddetine göre sınıflandırılırken, şu anda bu sistemin ötesinde farklı astım alt gruplarını sınıflandırmanın net bir yöntemi yoktur.[97] Farklı tedavi türlerine iyi yanıt veren alt grupları tanımlamanın yollarını bulmak, astım araştırmalarının güncel kritik hedeflerinden biridir.[97]
Astım kronik olmasına rağmen engelleyici durum, bir parçası olarak kabul edilmez kronik Obstrüktif Akciğer Hastalığı Bu terim spesifik olarak geri dönüşü olmayan hastalık kombinasyonlarına atıfta bulunduğundan bronşektazi ve amfizem.[98] Bu hastalıkların aksine, astımda hava yolu tıkanıklığı genellikle geri dönüşümlüdür; bununla birlikte, tedavi edilmezse, astımdan kaynaklanan kronik iltihap, akciğerlerin hava yolunun yeniden şekillenmesi nedeniyle geri dönüşü olmayan bir şekilde tıkanmasına yol açabilir.[99] Amfizemin aksine astım bronşları etkiler, alveoller.[100]
Astım alevlenmesi
| Neredeyse ölümcül | Yüksek PaCO2 veya mekanik ventilasyon gerektiren veya her ikisi | |
|---|---|---|
| Hayatı tehdit eden (herhangi biri) | ||
| Klinik işaretler | Ölçümler | |
| Değiştirildi bilinç seviyesi | Tepe akışı < 33% | |
| Bitkinlik | Oksijen doygunluğu < 92% | |
| Aritmi | PaO2 <8 kPa | |
| Düşük tansiyon | "Normal" PaCO2 | |
| Siyanoz | ||
| Sessiz göğüs | ||
| Zayıf solunum çabası | ||
| Akut şiddetli (herhangi biri) | ||
| Tepe akış% 33–50 | ||
| Solunum hızı dakikada ≥ 25 nefes | ||
| Kalp atış hızı dakikada ≥ 110 atış | ||
| Cümleleri tek nefeste tamamlayamama | ||
| Orta | Kötüleşen semptomlar | |
| Tepe akış% 50–80 en iyi veya tahmin edilen | ||
| Akut şiddetli astımın özelliği yok | ||
Akut astım alevlenmesi genellikle astım krizi. Klasik semptomlar nefes darlığı, hırıltılı solunum, ve göğüste sıkışma.[22] Hırıltı en çok nefes verirken görülür.[102] Bunlar astımın birincil belirtileri olsa da,[103] bazı insanlar öncelikle öksürme ve ağır vakalarda, hava hareketi hiçbir hırıltı duyulmayacak şekilde önemli ölçüde bozulabilir.[101] Çocuklarda, göğüs ağrısı genellikle mevcuttur.[104]
Astım krizi sırasında ortaya çıkan belirtiler arasında aksesuar kullanımı bulunur kaslar solunum (sternokleidomastoid ve scalene kasları boyun), bir paradoksal nabız (inhalasyon sırasında daha zayıf ve ekshalasyon sırasında daha güçlü olan bir nabız) ve göğsün aşırı şişmesi.[105] Bir Mavi renk Oksijen eksikliğinden cilt ve tırnaklarda meydana gelebilir.[106]
Hafif bir alevlenmede tepe ekspiratuar akış hızı (PEFR) ≥200 L / dak veya tahmin edilen en iyinin ≥% 50'sidir.[107] Orta, 80 ile 200 L / dakika arasında veya öngörülen en iyinin% 25 ile% 50'si arasında tanımlanırken, şiddetli, ≤ 80 L / dakika veya tahmin edilen en iyinin ≤% 25'i olarak tanımlanır.[107]
Akut şiddetli astım Daha önce status astmatikus olarak bilinen, bronkodilatörlerin ve kortikosteroidlerin standart tedavilerine yanıt vermeyen akut bir astım alevlenmesidir.[108] Vakaların yarısı, alerjen, hava kirliliği veya yetersiz veya uygunsuz ilaç kullanımının neden olduğu diğer enfeksiyonlardan kaynaklanmaktadır.[108]
Gevrek astım tekrarlayan şiddetli ataklarla ayırt edilebilen bir tür astımdır.[101] Tip 1 kırılgan astım, yoğun ilaç tedavisine rağmen geniş pik akış değişkenliğine sahip bir hastalıktır. Tip 2 kırılgan astım, ani şiddetli alevlenmelerle arka planda iyi kontrol edilen astımdır.[101]
Egzersiz kaynaklı
Egzersiz tetikleyebilir bronkokonstriksiyon hem astımı olan hem de olmayan kişilerde.[109] Astımlı çoğu insanda ve astımı olmayan insanların% 20'sine kadar görülür.[109] Profesyonel sporcularda egzersize bağlı bronkokonstriksiyon yaygındır. En yüksek oranlar bisikletçiler (% 45'e kadar), yüzücüler ve kros kayakçılar arasındadır.[110] Her türlü hava koşulunda meydana gelebilse de kuru ve soğuk olduğunda daha sık görülür.[111] Solunan beta2 agonistleri, astımı olmayanlar arasında atletik performansı iyileştirmiyor gibi görünmektedir.[112] ancak oral dozlar dayanıklılığı ve gücü artırabilir.[113][114]
Mesleki
İşyeri maruziyetlerinin bir sonucu olarak (veya bununla kötüleşen) astım, yaygın olarak bildirilmektedir. meslek hastalığı.[115] Ancak birçok vaka bu şekilde rapor edilmemekte veya tanınmamaktadır.[116][117] Yetişkinlerdeki astım vakalarının% 5-25'inin işle ilgili olduğu tahmin edilmektedir. En yaygın olanı olan birkaç yüz farklı ajan dahil edilmiştir: izosiyanatlar tahıl ve odun tozu, kolofoni, Lehim akı, lateks, hayvanlar ve aldehitler. En yüksek sorun riskiyle ilişkili istihdam şunları içerir: sprey boya fırıncılar ve yiyecek işleyenler, hemşireler, kimya işçileri, hayvanlarla çalışanlar, kaynakçılar, kuaförler ve kereste işçileri.[115]
Aspirin kaynaklı astım
Aspirinle şiddetlenen solunum hastalığı (AERD) olarak da bilinir aspirin - indüklenmiş astım, astımlıların% 9'unu etkiler.[118] AERD, astım, nazal polipler, sinüs hastalığı ve aspirin ve diğerlerine solunum reaksiyonlarından oluşur. NSAID ilaçları (ibuprofen ve naproksen gibi).[119] İnsanlarda sıklıkla koku kaybı gelişir ve çoğu alkole karşı solunum reaksiyonları yaşar.[120]
Alkole bağlı astım
Alkol, insanların üçte birine kadar astım semptomlarını kötüleştirebilir.[121] Bu, bazı etnik gruplarda daha da yaygın olabilir. Japonca ve aspirine bağlı astımı olanlar.[121] Diğer çalışmalar alkolden kaynaklanan astım semptomlarında iyileşme bulmuştur.[121]
Atopik olmayan astım
İntrinsik veya alerjik olmayan olarak da bilinen non-atopik astım, vakaların% 10 ila 33'ünü oluşturur. Yaygın inhalant alerjenlere ve normal serum IgE konsantrasyonlarına karşı negatif deri testi vardır. Çoğunlukla hayatın ilerleyen dönemlerinde başlar ve kadınlar erkeklerden daha sık etkilenir. Normal tedaviler de işe yaramayabilir.[122]
Ayırıcı tanı
Diğer birçok durum, astıma benzer semptomlara neden olabilir. Çocuklarda semptomlar, diğer üst solunum yolu hastalıklarına bağlı olabilir. alerjik rinit ve sinüzit ve dahil olmak üzere diğer hava yolu tıkanıklığı nedenleri yabancı cisim aspirasyonu, trakeal stenoz, laringotrakeomalazi, damar halkaları, büyütülmüş Lenf düğümleri veya boyun kitleleri.[123] Bronşiyolit ve diğer viral enfeksiyonlar da hırıltı üretebilir.[124] Yetişkinlerde, KOAH, konjestif kalp yetmezliği hava yolu kitlelerinin yanı sıra ilaca bağlı öksürük ACE inhibitörleri benzer semptomlara neden olabilir. Her iki popülasyonda ses teli disfonksiyonu benzer şekilde sunulabilir.[123]
Kronik Obstrüktif Akciğer Hastalığı astım ile bir arada olabilir ve kronik astımın bir komplikasyonu olarak ortaya çıkabilir. 65 yaşından sonra, obstrüktif hava yolu hastalığı olan çoğu kişide astım ve KOAH görülür. Bu durumda KOAH, artan hava yolu nötrofilleri, anormal şekilde artmış duvar kalınlığı ve bronşlarda artmış düz kas ile ayırt edilebilir. Ancak, KOAH ve astımın benzer yönetim ilkelerini paylaşması nedeniyle bu düzeyde araştırma yapılmamaktadır: kortikosteroidler, uzun etkili beta-agonistler ve sigarayı bırakma.[125] Semptomlarda astıma çok benziyor, sigara dumanına daha fazla maruz kalma, daha yaşlı bir yaş, bronkodilatör uygulamasından sonra semptomların daha az geri dönüşlü olması ve ailede atopi öyküsü olma olasılığının azalması ile ilişkilidir.[126][127]
Önleme
Astım gelişimini önlemeye yönelik önlemlerin etkinliğine dair kanıtlar zayıftır.[128] Dünya Sağlık Örgütü tütün dumanı, hava kirliliği, kimyasal tahriş edici maddeler gibi risk faktörlerinin azaltılmasını önerir. parfüm ve sayısı alt solunum yolu enfeksiyonları.[129][130] Umut vaat eden diğer çabalar şunları içerir: dumana maruz kalmayı sınırlamak rahimde, Emzirme ve kreşe veya geniş ailelere artan maruz kalma, ancak hiçbiri bu endikasyon için önerilecek kadar iyi desteklenmiyor.[128]
Erken evcil hayvan maruziyeti faydalı olabilir.[131] Diğer zamanlarda evcil hayvanlara maruz kalmanın sonuçları kesin değildir[132] ve sadece bir kişinin söz konusu evcil hayvana alerjik semptomları varsa, evcil hayvanların evden çıkarılması önerilir.[133]
Hamilelik sırasında veya emzirmenin çocuklarda astımı önlemede etkili olmadığı durumlarda diyet kısıtlamaları önerilmemektedir.[133] Hassas kişilerin bildiği bileşikleri iş yerinden azaltmak veya ortadan kaldırmak etkili olabilir.[115] Yıllık olup olmadığı belli değil grip aşıları alevlenme riskini etkiler.[134] Bununla birlikte, aşılama Dünya Sağlık Örgütü tarafından tavsiye edilmektedir.[135] Sigara içme yasakları astım alevlenmelerini azaltmada etkilidir.[136]
Yönetim
Astım için bir tedavi olmamakla birlikte, semptomlar tipik olarak iyileştirilebilir.[137] Astım için en etkili tedavi, aşağıdakiler gibi tetikleyicileri belirlemektir. sigara içmek, evcil hayvanlar veya aspirin ve bunlara maruz kalmayı ortadan kaldırıyor. Tetikten kaçınma yetersizse, ilaç kullanımı önerilir. Farmasötik ilaçlar, diğer şeylerin yanı sıra, hastalığın şiddetine ve semptomların sıklığına göre seçilir. Astım için özel ilaçlar, genel olarak hızlı etkili ve uzun etkili kategoriler halinde sınıflandırılır.[138][139]
Bronkodilatörler semptomların kısa süreli rahatlaması için önerilir. Ara sıra atakları olanlarda başka bir ilaca gerek yoktur. Hafif kalıcı hastalık mevcutsa (haftada ikiden fazla atak), düşük doz inhale kortikosteroidler veya alternatif olarak lökotrien antagonisti veya a mast hücre stabilizatörü ağızdan tavsiye edilir. Günlük atak geçirenler için daha yüksek dozda inhale kortikosteroid kullanılır. Orta veya şiddetli bir alevlenmede, bu tedavilere ağız yoluyla kortikosteroidler eklenir.[7]
Astımı olan kişilerde daha yüksek kaygı, psikolojik stres, ve depresyon.[140][141] Bu, zayıf astım kontrolü ile ilişkilidir.[140] Bilişsel davranışçı terapi astımlı kişilerde yaşam kalitesini, astım kontrolünü ve anksiyete düzeylerini iyileştirebilir.[140]
İnsanların astım hakkındaki bilgilerini geliştirmek ve yazılı bir eylem planı kullanmak, astımı yönetmenin önemli bir bileşeni olarak tanımlanmıştır.[142] Bir kişinin kültürüne özgü bilgileri içeren eğitim oturumları sağlamak muhtemelen etkili olacaktır.[143] Okul personeli ve ev temelli ve okul müdahalelerini kullanan aileler arasında astıma karşı hazırlıklı olma ve bilginin artmasının astımlı çocukların güvenliğinde uzun vadeli iyileşmelerle sonuçlanıp sonuçlanmayacağını belirlemek için daha fazla araştırma yapılması gerekmektedir.[144][145][146] Astım bilgisini, tetikleyicileri ve düzenli pratisyen hekim incelemesinin önemini artırmaya çalışan okul tabanlı astım kendi kendine yönetim müdahaleleri, hastaneye yatışları ve acil servis ziyaretlerini azaltabilir. Bu müdahaleler ayrıca çocukların astım semptomları yaşadığı gün sayısını azaltabilir ve astımla ilişkili yaşam kalitesinde küçük iyileşmelere yol açabilir.[147] Olup olmadığını belirlemek için daha fazla araştırma gereklidir. ortak karar verme astımı olan yetişkinleri yönetmek için faydalıdır[148] veya kişiselleştirilmiş bir astım eylem planı etkili ve gerekli ise.[149] Astımı olan bazı kişiler nabız oksimetreleri astım krizi sırasında kendi kan oksijen seviyelerini izlemek için. Bununla birlikte, bu durumlarda kullanımla ilgili hiçbir kanıt yoktur.[150]
Yaşam tarzı değişikliği
Tetikleyicilerden kaçınma, kontrolü iyileştirmenin ve saldırıları önlemenin önemli bir bileşenidir. En yaygın tetikleyiciler şunları içerir: alerjenler, duman (tütün veya diğer kaynaklardan), hava kirliliği, seçici olmayan beta blokerleri ve sülfit içeren yiyecekler.[151][152] Sigara içmek ve pasif içicilik (pasif duman) kortikosteroidler gibi ilaçların etkinliğini azaltabilir.[153] Sigarayı sınırlayan yasalar astım nedeniyle hastaneye kaldırılan kişilerin sayısını azaltır.[136] Hava filtreleme, akarları öldürmek için kimyasallar, vakumlama, yatak örtüleri ve diğer yöntemler dahil olmak üzere toz akarı kontrol önlemlerinin astım semptomları üzerinde hiçbir etkisi yoktu.[58] Nem gidericilerin astımı kontrol etmede yardımcı olduğuna dair yeterli kanıt yoktur.[154]
Genel olarak egzersiz, stabil astımı olan kişilerde faydalıdır.[155] Yoga, astımlı kişilerde yaşam kalitesinde ve semptomlarda küçük iyileşmeler sağlayabilir.[156] Kilo vermenin yaşam kalitesini, sağlık hizmetlerinin kullanımını ve astımlı her yaştan insan için olumsuz etkilerini iyileştirmede ne kadar etkili olduğunu belirlemek için daha fazla araştırma yapılması gerekmektedir.[157][158]
İlaçlar
Astımı tedavi etmek için kullanılan ilaçlar iki genel sınıfa ayrılır: akut semptomları tedavi etmek için kullanılan çabuk iyileşen ilaçlar; ve daha fazla alevlenmeyi önlemek için kullanılan uzun süreli kontrol ilaçları.[138] Antibiyotikler genellikle semptomların aniden kötüleşmesi veya herhangi bir zamanda astım tedavisi için gerekli değildir.[159][160]
Hızlı oyunculuk

- Kısa oyunculuk beta2-adrenoseptör agonistleri (SABA), örneğin salbutamol (albuterol USAN ) astım semptomları için ilk basamak tedavidir.[7] Egzersize bağlı semptomları olanlarda egzersizden önce önerilir.[161]
- Antikolinerjik ilaçlar gibi ipratropium, orta veya şiddetli semptomları olanlarda SABA ile kombinasyon halinde kullanıldığında ek fayda sağlar ve hastaneye yatışları önleyebilir.[7][162][163] Bir kişi bir SABA'yı tolere edemiyorsa, antikolinerjik bronkodilatörler de kullanılabilir.[98] Bir çocuğun hastaneye yatırılması gerekiyorsa, ek ipratropium bir SABA'ya yardımcı olmuyor gibi görünmektedir.[164] Akut astım semptomları olan 2 yaşın üzerindeki çocuklar için tek başına alınan inhale antikolinerjik ilaçlar güvenlidir ancak inhale SABA veya SABA ile inhale antikolinerjik ilaç kombinasyonu kadar etkili değildir.[165][162] Kısa etkili antikolinerjikler ve SABA içeren kombine inhale ilaçlar alan yetişkinler, titreme, ajitasyon ve kalp atışı gibi yan etkilerin artması riski altında olabilir. çarpıntı SABA ile tek başına tedavi edilen kişilere kıyasla.[163]
- Daha eski, daha az seçici adrenerjik agonistler solunması gibi epinefrin, SABA'lara benzer etkinliğe sahiptir.[166] Bununla birlikte, aşırı kardiyak stimülasyonla ilgili endişeler nedeniyle önerilmemektedir.[167]
- Akut astım alevlenmesinden sonra kısa süreli kortikosteroid tedavisi, relapsları önlemeye ve hastaneye yatışları azaltmaya yardımcı olabilir.[168] Akut astım nedeniyle hastanede yatan yetişkinler ve çocuklar için, sistematik (IV) kortikosteroidler semptomları iyileştirir.[169][170]
Uzun vadeli kontrol

- Kortikosteroidler, genellikle uzun süreli kontrol için mevcut en etkili tedavi olarak kabul edilir.[138] Gibi solunan formlar beklometazon oral kortikosteroidlerin gerekli olabileceği şiddetli kalıcı hastalık durumu dışında genellikle kullanılır.[138][171] Solunan formülasyonların semptomların ciddiyetine bağlı olarak günde bir veya iki kez kullanılması genellikle tavsiye edilir.[172]
- Uzun etkili beta-adrenoseptör agonistleri (LABA) gibi salmeterol ve formoterol inhale kortikosteroidlerle kombinasyon halinde verildiğinde, en azından yetişkinlerde astım kontrolünü iyileştirebilir.[173][174] Çocuklarda bu fayda belirsizdir.[173][175][174] Steroidler olmadan kullanıldıklarında ciddi riskleri arttırırlar. yan etkiler,[176] ve kortikosteroidlerle riski biraz artırabilirler.[177][178] Kanıtlar, inatçı astımı olan çocuklar için, inhale kortikosteroidlere eklenen LABA'yı içeren bir tedavi rejiminin akciğer fonksiyonunu iyileştirebileceğini ancak ciddi alevlenmelerin miktarını azaltmadığını göstermektedir.[179] Astım tedavisinin bir parçası olarak LABA'ya ihtiyaç duyan çocukların hastaneye daha sık gitmesi gerekebilir.[179]
- Lökotrien reseptör antagonistleri (anti-lökotrien ajanlar, örneğin Montelukast ve zafirlukast ) inhale kortikosteroidlere ek olarak, tipik olarak bir LABA ile birlikte kullanılabilir.[17][138][180][181][182] Akut alevlenmelerde kullanımı desteklemek için yeterli kanıt yoktur.[183][184] Çok iyi kontrol edilmeyen inatçı astımı olan yetişkinler veya adolesanlar için, anti-lökotrien ajanların yanı sıra günlük inhale kortikosteriodların eklenmesi akciğer fonksiyonunu iyileştirir ve orta ve şiddetli astım alevlenmeleri riskini azaltır.[181] Anti-lökotrien ajanlar, ergenler ve yetişkinler için tek başına etkili olabilir, ancak astımı olan kişilerin tek başına anti-lökotrien reseptöründen fayda sağlayacağını gösteren net bir araştırma yoktur.[185] Beş yaşın altındakilerde, anti-lökotrien ajanlar, 2009 yılında İngiliz Toraks Derneği tarafından inhale kortikosteroidlerden sonra tercih edilen ek tedaviydi.[186] Bir 2013 Cochrane sistematik incelemesi, anti-lökotrien ajanların, çocukların tedavisi için inhale steroidlere eklendiğinde çok az fayda sağladığı sonucuna varmıştır.[187] Benzer bir ilaç sınıfı, 5-LOX inhibitörleri, daha büyük çocuklar ve yetişkinler arasında hafif ila orta derecede astımın kronik tedavisinde bir alternatif olarak kullanılabilir.[17][188] 2013 yılı itibarı ile bu ailede adıyla bilinen bir ilaç bulunmaktadır. Zileuton.[17]
- İlacın intravenöz uygulaması aminofilin standart inhale beta-2 agonist tedavisine kıyasla bronkodilasyonda bir iyileşme sağlamaz.[189] Aminofilin tedavisi, inhale beta-2 agonist tedavisine kıyasla daha fazla yan etki ile ilişkilidir.[189]
- Mast hücre stabilizatörleri (gibi kromolin sodyum ) kortikosteroidlere tercih edilmeyen başka bir alternatiftir.[138]
- Kombinasyon tedavisi üzerinde iyi kontrol edilen astımlı çocuklar için inhale kortikosteroidler (ICS) ve uzun etkili beta2-agonistler (LABA), LABA'yı durdurmanın ve yalnızca ICS tedavisine geçmenin yararları ve zararları belirsizdir.[190] LABA ve inhale kortikosteroidlerin (ICS) bir kombinasyonunu alırken astımı stabil olan yetişkinlerde, LABA'nın kesilmesi, ağız yoluyla kortikosteroidlerle tedavi gerektiren astım alevlenmesi riskini artırabilir.[191] LABA'yı durdurmak muhtemelen astım kontrolü veya astımla ilişkili yaşam kalitesi açısından çok az veya hiç önemli bir fark yaratmaz.[191] LABA'nın durdurulmasının, acil servis ziyareti veya hastaneye yatış gerektiren ciddi advers olay veya alevlenme riskini artırıp artırmadığı belirsizdir.[191]
- İpratropium bromür gibi antikolinerjik ilaçların 2 yaşın üzerindeki çocuklarda kronik astım tedavisinde yararlı olduğu gösterilmemiştir,[192] ancak yetişkinlerde kronik astımın rutin tedavisi için önerilmemektedir.[193]
- Önerecek güçlü kanıt yok klorokin ağız yoluyla kortikosteroid almanın yerine kullanılan ilaçlar (inhale steroidleri tolere edemeyenler için).[194] Metotreksat alımıyla ilişkili yan etkiler ve astım semptomları için sağlanan minimum rahatlama nedeniyle, kortikosteriodların ağız yoluyla alınmasının ("steroid koruyucu") yerine geçmesi önerilmemektedir.[195]
Teslimat yöntemleri
İlaçlar tipik olarak şu şekilde sağlanır: ölçülü doz inhalatörleri (MDI'ler) bir astım ayırıcı veya olarak kuru toz inhaler. Aralayıcı, ilacı hava ile karıştıran ve ilacın tam dozunu almayı kolaylaştıran plastik bir silindirdir. Bir nebulizatör ayrıca kullanılabilir. Nebulizatörler ve aralayıcılar, hafif ila orta şiddette semptomları olanlarda eşit derecede etkilidir. Bununla birlikte, ciddi hastalığı olanlarda bir fark olup olmadığını belirlemek için yeterli kanıt yoktur.[196] For delivering short-acting beta-agonists in acute asthma in children, spacers may have advantages compared to nebulisers, but children with life-threatening asthma have not been studied.[197] There is no strong evidence for the use of intravenous LABA for adults or children who have acute asthma.[198] There is insufficient evidence to directly compare the effectiveness of a metered-dose inhaler attached to a homemade spacer compared to commercially available spacer for treating children with asthma.[199]
Yan etkiler
Long-term use of inhaled corticosteroids at conventional doses carries a minor risk of adverse effects.[200] Riskler şunları içerir: pamukçuk, geliştirilmesi katarakt, and a slightly slowed rate of growth.[200][201][202] Rinsing the mouth after the use of inhaled steroids can decrease the risk of thrush.[203] Higher doses of inhaled steroids may result in lower bone mineral density.[204]
Diğerleri
Inflammation in the lungs can be estimated by the level of exhaled nitrik oksit.[205][206] The use of exhaled nitric oxide levels (FeNO) to guide asthma medication dosing may have small benefits for preventing asthma attacks but the potential benefits are not strong enough for this approach to be universally recommended as a method to guide asthma therapy in adults or children.[205][206]
When asthma is unresponsive to usual medications, other options are available for both emergency management and prevention of flareups. Additional options include:
- Oksijen yatıştırmak hipoksi Eğer saturations fall below 92%.[207]
- Corticosteroid by mouth are recommended with five days of prednizon being the same 2 days of deksametazon.[208] One review recommended a seven-day course of steroids.[209]
- Magnezyum sülfat intravenous treatment increases bronchodilation when used in addition to other treatment in moderate severe acute asthma attacks.[18][210][211] In adults intravenous treatment results in a reduction of hospital admissions.[212] Low levels of evidence suggest that inhaled (nebulised) magnesium sulfate may have a small benefit for treating acute asthma in adults.[213] Overall, high quality evidence do not indicate a large benefit for combining magnesium sulfate with standard inhaled treatments for adults with asthma.[213]
- Heliox, a mixture of helium and oxygen, may also be considered in severe unresponsive cases.[18]
- Intravenous salbutamol is not supported by available evidence and is thus used only in extreme cases.[207]
- Metilksantinler (gibi teofilin ) were once widely used, but do not add significantly to the effects of inhaled beta-agonists.[207] Their use in acute exacerbations is controversial.[214]
- The dissociative anesthetic ketamin is theoretically useful if entübasyon ve mekanik havalandırma is needed in people who are approaching respiratory arrest; however, there is no evidence from clinical trials to support this.[215]
- For those with severe persistent asthma not controlled by inhaled corticosteroids and LABAs, bronchial thermoplasty bir seçenek olabilir.[216] It involves the delivery of controlled thermal energy to the airway wall during a series of bronchoscopies.[216][217] While it may increase exacerbation frequency in the first few months it appears to decrease the subsequent rate. Effects beyond one year are unknown.[218]
- Monoklonal antikor injections such as mepolizumab,[219] dupilumab,[220] veya omalizumab may be useful in those with poorly controlled atopic asthma.[221] However, as of 2019 these medications are expensive and their use is therefore reserved for those with severe symptoms to achieve cost-effectiveness.[222] Monoclonal antibodies targeting interlökin-5 (IL-5) or its receptor (IL-5R), including mepolizumab, reslizumab veya benralizumab, in addition to standard care in severe asthma is effective in reducing the rate of asthma exacerbations. There is limited evidence for improved health-related quality of life and lung function.[223]
- Kanıt gösteriyor ki sublingual immunotherapy in those with both alerjik rinit and asthma improve outcomes.[224]
- Belli değil eğer non-invasive positive pressure ventilation in children is of use as it has not been sufficiently studied.[225]
Alternatif tıp
Many people with asthma, like those with other chronic disorders, use alternative treatments; surveys show that roughly 50% use some form of unconventional therapy.[226][227] There is little data to support the effectiveness of most of these therapies.
Evidence is insufficient to support the usage of C vitamini veya E vitamini for controlling asthma.[228][229] There is tentative support for use of vitamin C in exercise induced bronchospasm.[230] Balık Yağı dietary supplements (marine n-3 fatty acids)[231] and reducing dietary sodium[232] do not appear to help improve asthma control. In people with mild to moderate asthma, treatment with D vitamini supplementation may reduce the risk of asthma exacerbations, however, it is not clear if this is only helpful for people who have low vitamin D levels to begin with (low baseline vitamin D).[233] There is no strong evidence to suggest that vitamin D supplements improve day-to-day asthma symptoms or a person's lung function.[233] There is no strong evidence to suggest that adults with asthma should avoid foods that contain monosodyum glutamat (MSG).[234] There have not been enough high-quality studies performed to determine if children with asthma should avoid eating food that contains MSG.[234]
Akupunktur is not recommended for the treatment as there is insufficient evidence to support its use.[235][236] Air ionisers show no evidence that they improve asthma symptoms or benefit lung function; this applied equally to positive and negative ion generators.[237] Manual therapies, including osteopatik, Kayropraktik, physiotherapeutic ve respiratory therapeutic maneuvers, have insufficient evidence to support their use in treating asthma.[238] Buteyko breathing technique for controlling hyperventilation may result in a reduction in medication use; however, the technique does not have any effect on lung function.[139] Thus an expert panel felt that evidence was insufficient to support its use.[235] There is no clear evidence that breathing exercises are effective for treating children with asthma.[239]
Prognoz
The prognosis for asthma is generally good, especially for children with mild disease.[240] Mortality has decreased over the last few decades due to better recognition and improvement in care.[241] In 2010 the death rate was 170 per million for males and 90 per million for females.[242] Rates vary between countries by 100 fold.[242]
Globally it causes moderate or severe disability in 19.4 million people as of 2004 (16 million of which are in low and middle income countries).[243] Of asthma diagnosed during childhood, half of cases will no longer carry the diagnosis after a decade.[71] Airway remodeling is observed, but it is unknown whether these represent harmful or beneficial changes.[244] Early treatment with corticosteroids seems to prevent or ameliorates a decline in lung function.[245] Asthma in children also has negative effects on quality of life of their parents.[246]
 Asthma deaths per million persons in 20120–1011–1314–1718–2324–3233–4344–5051–6667–9596–251
Asthma deaths per million persons in 20120–1011–1314–1718–2324–3233–4344–5051–6667–9596–251 Engelliliğe ayarlanmış yaşam yılı for asthma per 100,000 inhabitants in 2004.[247]veri yok0-100100–150150–200200–250250–300300–350350–400400–450450–500500–550550–600>600
Engelliliğe ayarlanmış yaşam yılı for asthma per 100,000 inhabitants in 2004.[247]veri yok0-100100–150150–200200–250250–300300–350350–400400–450450–500500–550550–600>600
Epidemiyoloji

As of 2011, 235–330 million people worldwide are affected by asthma,[249][250][251] and approximately 250,000–345,000 people die per year from the disease.[23][252] Rates vary between countries with prevalences between 1 and 18%.[23] Daha yaygındır gelişmiş -den gelişmekte olan ülkeler.[23] One thus sees lower rates in Asia, Eastern Europe and Africa.[22] Within developed countries it is more common in those who are economically disadvantaged while in contrast in developing countries it is more common in the affluent.[23] The reason for these differences is not well known.[23] Low and middle income countries make up more than 80% of the mortality.[253]
While asthma is twice as common in boys as girls,[23] severe asthma occurs at equal rates.[254] In contrast adult women have a higher rate of asthma than men[23] and it is more common in the young than the old.[22] In children, asthma was the most common reason for admission to the hospital following an emergency department visit in the US in 2011.[255]
Global rates of asthma have increased significantly between the 1960s and 2008[20][256] with it being recognized as a major public health problem since the 1970s.[22] Rates of asthma have plateaued in the developed world since the mid-1990s with recent increases primarily in the developing world.[257] Asthma affects approximately 7% of the population of the United States[176] and 5% of people in the United Kingdom.[258] Canada, Australia and New Zealand have rates of about 14–15%.[259]
The average death rate from 2011 to 2015 from asthma in the UK was about 50% higher than the average for the European Union and had increased by about 5% in that time.[260] Children are more likely see a physician due to asthma symptoms after school starts in September.[261]
Ekonomi
From 2000 to 2010, the average cost per asthma-related hospital stay in the United States for children remained relatively stable at about $3,600, whereas the average cost per asthma-related hospital stay for adults increased from $5,200 to $6,600.[262] In 2010, Medicaid was the most frequent primary payer among children and adults aged 18–44 years in the United States; private insurance was the second most frequent payer.[262] Among both children and adults in the lowest income communities in the United States there is a higher rate of hospital stays for asthma in 2010 than those in the highest income communities.[262]
Tarih


Asthma was recognized in Antik Mısır and was treated by drinking an tütsü olarak bilinen karışım kyphi.[21] It was officially named as a specific respiratory problem by Hipokrat circa 450 BC, with the Greek word for "panting" forming the basis of our modern name.[22] In 200 BC it was believed to be at least partly related to the emotions.[30] In the 12th century the Jewish physician-philosopher İbn Meymun wrote a treatise on asthma in Arabic, based partly on Arabic sources, in which he discussed the symptoms, proposed various dietary and other means of treatment, and emphasized the importance of climate and clean air.[263]
In 1873, one of the first papers in modern medicine on the subject tried to explain the patofizyoloji of the disease while one in 1872, concluded that asthma can be cured by rubbing the chest with chloroform liniment.[264][265] Tıbbi tedavi in 1880 included the use of intravenöz doses of a drug called pilokarpin.[266] In 1886, F. H. Bosworth theorized a connection between asthma and saman nezlesi.[267] Adrenalin was first referred to in the treatment of asthma in 1905.[268] Oral corticosteroids began to be used for this condition in the 1950s while inhaled corticosteroids and selective short acting beta agonist came into wide use in the 1960s.[269][270]
A notable and well-documented case in the 19th century was that of young Theodore Roosevelt (1858–1919). At that time there was no effective treatment. Roosevelt's youth was in large part shaped by his poor health partly related to his asthma. He experienced recurring nighttime asthma attacks that caused the experience of being smothered to death, terrifying the boy and his parents.[271]
During the 1930s to 1950s, asthma was known as one of the "holy seven" psikosomatik hastalıklar. Its cause was considered to be psychological, with treatment often based on psychoanalysis and other talking cures.[272] As these psychoanalysts interpreted the asthmatic wheeze as the suppressed cry of the child for its mother, they considered the treatment of depression to be especially important for individuals with asthma.[272]
Referanslar
- ^ GINA 2011, s. 18
- ^ a b British Guideline 2009, s. 4
- ^ a b c d e f g h ben j "Asthma Fact sheet №307". DSÖ. Kasım 2013. Arşivlenen orijinal 29 Haziran 2011. Alındı 3 Mart 2016.
- ^ a b c d Martinez FD (January 2007). "Genes, environments, development and asthma: a reappraisal". Avrupa Solunum Dergisi. 29 (1): 179–84. doi:10.1183/09031936.00087906. PMID 17197483.
- ^ a b c Lemanske RF, Busse WW (February 2010). "Asthma: clinical expression and molecular mechanisms". Alerji ve Klinik İmmünoloji Dergisi. 125 (2 Suppl 2): S95-102. doi:10.1016/j.jaci.2009.10.047. PMC 2853245. PMID 20176271.
- ^ a b NHLBI Guideline 2007, pp. 169–72
- ^ a b c d e NHLBI Guideline 2007, s. 214
- ^ a b GBD 2015 Disease Injury Incidence Prevalence Collaborators (October 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanmada engellilikle geçen yıllar, 1990–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016 / S0140-6736 (16) 31678-6. PMC 5055577. PMID 27733282.
- ^ a b GBD 2015 Mortality Causes of Death Collaborators (October 2016). "Küresel, bölgesel ve ulusal yaşam beklentisi, tüm nedenlere bağlı ölüm oranı ve 249 ölüm nedeni için nedene özgü ölüm oranı, 1980–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ NHLBI Guideline 2007, s. 11–12
- ^ GINA 2011, s. 20,51
- ^ a b c Yawn BP (September 2008). "Factors accounting for asthma variability: achieving optimal symptom control for individual patients" (PDF). Primary Care Respiratory Journal. 17 (3): 138–47. doi:10.3132/pcrj.2008.00004. PMC 6619889. PMID 18264646. Arşivlendi (PDF) from the original on 2009-03-26.
- ^ a b Kumar, Vinay; Abbas, Abul K .; Fausto, Nelson; Aster, Jon, eds. (2010). Robbins and Cotran pathologic basis of disease (8. baskı). Saunders. s. 688. ISBN 978-1-4160-3121-5. OCLC 643462931.
- ^ Stedman'ın Tıp Sözlüğü (28 ed.). Lippincott Williams ve Wilkins. 2005. ISBN 978-0-7817-3390-8.
- ^ GINA 2011, s. 71
- ^ GINA 2011, s. 33
- ^ a b c d Scott JP, Peters-Golden M (Eylül 2013). "Akciğer hastalığının tedavisi için antilökotrien ajanlar". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 188 (5): 538–44. doi:10.1164 / rccm.201301-0023PP. PMID 23822826.
- ^ a b c NHLBI Guideline 2007, pp. 373–75
- ^ Global Burden of Disease Study 2013 Collaborators (August 2015). "Küresel, bölgesel ve ulusal insidans, prevalans ve 188 ülkede 301 akut ve kronik hastalık ve yaralanmada engellilikle yaşanan yıllar, 1990-2013: Küresel Hastalık Yükü Çalışması 2013 için sistematik bir analiz". Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
- ^ a b Anandan C, Nurmatov U, van Schayck OC, Sheikh A (February 2010). "Is the prevalence of asthma declining? Systematic review of epidemiological studies". Alerji. 65 (2): 152–67. doi:10.1111/j.1398-9995.2009.02244.x. PMID 19912154. S2CID 19525219.
- ^ a b Manniche L. (1999). Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt. Cornell Üniversitesi Yayınları. pp.49. ISBN 978-0-8014-3720-5.
- ^ a b c d e f g h ben j k l m n Murray, John F. (2010). "Ch. 38 Asthma". In Mason, Robert J.; Murray, John F.; Broaddus, V. Courtney; Nadel, Jay A.; Martin, Thomas R.; King, Jr., Talmadge E.; Schraufnagel, Dean E. (eds.). Murray and Nadel's textbook of respiratory medicine (5. baskı). Elsevier. ISBN 978-1-4160-4710-0.
- ^ a b c d e f g h ben j GINA 2011, s. 2–5
- ^ Jindal SK, ed. (2011). Akciğer ve yoğun bakım tıbbı ders kitabı. Yeni Delhi: Jaypee Brothers Tıp Yayıncıları. s. 242. ISBN 978-93-5025-073-0. Arşivlendi from the original on 2016-04-24.
- ^ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (5. baskı). Philadelphia: Lippincott Williams ve Wilkins. s. 62. ISBN 978-0-7817-5273-2. Arşivlendi 2016-05-05 tarihinde orjinalinden.
- ^ British Guideline 2009, s. 14
- ^ GINA 2011, s. 8-9
- ^ Boulet LP (April 2009). "Influence of comorbid conditions on asthma". Avrupa Solunum Dergisi. 33 (4): 897–906. doi:10.1183/09031936.00121308. PMID 19336592.
- ^ Boulet LP, Boulay MÈ (June 2011). "Asthma-related comorbidities". Expert Review of Respiratory Medicine. 5 (3): 377–93. doi:10.1586/ers.11.34. PMID 21702660.
- ^ a b editors, Andrew Harver, Harry Kotses (2010). Asthma, health and society a public health perspective. New York: Springer. s. 315. ISBN 978-0-387-78285-0. Arşivlendi from the original on 2016-05-12.CS1 bakimi: ek metin: yazarlar listesi (bağlantı)
- ^ Thomas M, Bruton A, Moffat M, Cleland J (September 2011). "Asthma and psychological dysfunction". Primary Care Respiratory Journal. 20 (3): 250–6. doi:10.4104/pcrj.2011.00058. PMC 6549858. PMID 21674122.
- ^ Thomsen HS, Webb JA, eds. (2014). Contrast media : safety issues and ESUR guidelines (Üçüncü baskı). Dordrecht: Springer. s. 54. ISBN 978-3-642-36724-3.
- ^ Agostini, BA; Collares, KF; Costa, FDS; Correa, MB; Demarco, FF (August 2019). "The role of asthma in caries occurrence – meta-analysis and meta-regression". Astım Dergisi. 56 (8): 841–852. doi:10.1080/02770903.2018.1493602. PMID 29972654. S2CID 49694304.
- ^ a b Thomas, MS; Parolia, A; Kundabala, M; Vikram, M (June 2010). "Asthma and oral health: a review". Avustralya Diş Dergisi. 55 (2): 128–33. doi:10.1111/j.1834-7819.2010.01226.x. PMID 20604752.
- ^ Miller RL, Ho SM (March 2008). "Environmental epigenetics and asthma: current concepts and call for studies". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 177 (6): 567–73. doi:10.1164/rccm.200710-1511PP. PMC 2267336. PMID 18187692.
- ^ Choudhry S, Seibold MA, Borrell LN, Tang H, Serebrisky D, Chapela R, et al. (Temmuz 2007). "Dissecting complex diseases in complex populations: asthma in latino americans". Amerikan Toraks Derneği Bildirileri. 4 (3): 226–33. doi:10.1513/pats.200701-029AW. PMC 2647623. PMID 17607004.
- ^ Dietert RR (September 2011). "Maternal and childhood asthma: risk factors, interactions, and ramifications". Üreme Toksikolojisi. 32 (2): 198–204. doi:10.1016/j.reprotox.2011.04.007. PMID 21575714.
- ^ Tan DJ, Walters EH, Perret JL, Lodge CJ, Lowe AJ, Matheson MC, Dharmage SC (February 2015). "Age-of-asthma onset as a determinant of different asthma phenotypes in adults: a systematic review and meta-analysis of the literature". Expert Review of Respiratory Medicine. 9 (1): 109–23. doi:10.1586/17476348.2015.1000311. PMID 25584929. S2CID 23213216.
- ^ Kelly FJ, Fussell JC (August 2011). "Air pollution and airway disease". Klinik ve Deneysel Alerji. 41 (8): 1059–71. doi:10.1111/j.1365-2222.2011.03776.x. PMID 21623970. S2CID 37717160.
- ^ GINA 2011, s. 6
- ^ GINA 2011, s. 61
- ^ a b Gold DR, Wright R (2005). "Population disparities in asthma". Halk Sağlığı Yıllık Değerlendirmesi. 26: 89–113. doi:10.1146/annurev.publhealth.26.021304.144528. PMID 15760282.
- ^ American Lung Association (June 2001). "Urban air pollution and health inequities: a workshop report". Çevre Sağlığı Perspektifleri. 109 Suppl 3: 357–74. doi:10.1289/ehp.01109s3357. PMC 1240553. PMID 11427385.
- ^ Brooks, Nancy; Sethi, Rajiv (February 1997). "The Distribution of Pollution: Community Characteristics and Exposure to Air Toxics". Journal of Environmental Economics and Management. 32 (2): 233–50. doi:10.1006/jeem.1996.0967.
- ^ McGwin G, Lienert J, Kennedy JI (March 2010). "Formaldehyde exposure and asthma in children: a systematic review". Çevre Sağlığı Perspektifleri. 118 (3): 313–7. doi:10.1289 / ehp.0901143. PMC 2854756. PMID 20064771.
- ^ Jaakkola JJ, Knight TL (July 2008). "The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis". Çevre Sağlığı Perspektifleri. 116 (7): 845–53. doi:10.1289/ehp.10846. PMC 2453150. PMID 18629304.
- ^ Bornehag CG, Nanberg E (April 2010). "Phthalate exposure and asthma in children". Uluslararası Androloji Dergisi. 33 (2): 333–45. doi:10.1111/j.1365-2605.2009.01023.x. PMID 20059582.
- ^ Mamane A, Baldi I, Tessier JF, Raherison C, Bouvier G (June 2015). "Occupational exposure to pesticides and respiratory health". Avrupa Solunum İncelemesi. 24 (136): 306–19. doi:10.1183/16000617.00006014. PMID 26028642.
- ^ Mamane A, Raherison C, Tessier JF, Baldi I, Bouvier G (September 2015). "Environmental exposure to pesticides and respiratory health". Avrupa Solunum İncelemesi. 24 (137): 462–73. doi:10.1183/16000617.00006114. PMID 26324808.
- ^ Heintze K, Petersen KU (June 2013). "The case of drug causation of childhood asthma: antibiotics and paracetamol". Avrupa Klinik Farmakoloji Dergisi. 69 (6): 1197–209. doi:10.1007/s00228-012-1463-7. PMC 3651816. PMID 23292157.
- ^ Henderson AJ, Shaheen SO (March 2013). "Acetaminophen and asthma". Pediatrik Solunum İncelemeleri. 14 (1): 9–15, quiz 16. doi:10.1016/j.prrv.2012.04.004. PMID 23347656.
- ^ Cheelo M, Lodge CJ, Dharmage SC, Simpson JA, Matheson M, Heinrich J, Lowe AJ (January 2015). "Paracetamol exposure in pregnancy and early childhood and development of childhood asthma: a systematic review and meta-analysis". Çocukluk çağında hastalık Arşivler. 100 (1): 81–9. doi:10.1136/archdischild-2012-303043. PMID 25429049. S2CID 13520462.
- ^ Eyers S, Weatherall M, Jefferies S, Beasley R (April 2011). "Paracetamol in pregnancy and the risk of wheezing in offspring: a systematic review and meta-analysis". Klinik ve Deneysel Alerji. 41 (4): 482–9. doi:10.1111/j.1365-2222.2010.03691.x. PMID 21338428. S2CID 205275267.
- ^ van de Loo KF, van Gelder MM, Roukema J, Roeleveld N, Merkus PJ, Verhaak CM (January 2016). "Prenatal maternal psychological stress and childhood asthma and wheezing: a meta-analysis". Avrupa Solunum Dergisi. 47 (1): 133–46. doi:10.1183/13993003.00299-2015. PMID 26541526.
- ^ Ahluwalia SK, Matsui EC (April 2011). "The indoor environment and its effects on childhood asthma". Alerji ve Klinik İmmünolojide Güncel Görüş. 11 (2): 137–43. doi:10.1097/ACI.0b013e3283445921. PMID 21301330. S2CID 35075329.
- ^ Arshad SH (January 2010). "Does exposure to indoor allergens contribute to the development of asthma and allergy?". Güncel Alerji ve Astım Raporları. 10 (1): 49–55. doi:10.1007/s11882-009-0082-6. PMID 20425514. S2CID 30418306.
- ^ Custovic A, Simpson A (2012). "The role of inhalant allergens in allergic airways disease". Journal of Investigational Allergology & Clinical Immunology. 22 (6): 393–401, qiuz follow 401. PMID 23101182.
- ^ a b Gøtzsche PC, Johansen HK (April 2008). Gøtzsche PC (ed.). "House dust mite control measures for asthma". Sistematik İncelemelerin Cochrane Veritabanı (2): CD001187. doi:10.1002/14651858.CD001187.pub3. PMID 18425868.
- ^ Calderón MA, Linneberg A, Kleine-Tebbe J, De Blay F, Hernandez Fernandez de Rojas D, Virchow JC, Demoly P (July 2015). "Respiratory allergy caused by house dust mites: What do we really know?". Alerji ve Klinik İmmünoloji Dergisi. 136 (1): 38–48. doi:10.1016/j.jaci.2014.10.012. PMID 25457152.
- ^ Sauni, Riitta; Verbeek, Jos H .; Uitti, Jukka; Jauhiainen, Merja; Kreiss, Kathleen; Sigsgaard, Torben (2015-02-25). "Remediating buildings damaged by dampness and mould for preventing or reducing respiratory tract symptoms, infections and asthma". Sistematik İncelemelerin Cochrane Veritabanı (2): CD007897. doi:10.1002/14651858.CD007897.pub3. ISSN 1469-493X. PMC 6769180. PMID 25715323.
- ^ a b NHLBI Guideline 2007, s. 11
- ^ Ramsey CD, Celedón JC (January 2005). "The hygiene hypothesis and asthma". Pulmoner Tıpta Güncel Görüş. 11 (1): 14–20. doi:10.1097/01.mcp.0000145791.13714.ae. PMID 15591883. S2CID 44556390.
- ^ Bufford JD, Gern JE (May 2005). "The hygiene hypothesis revisited". Kuzey Amerika İmmünoloji ve Alerji Klinikleri. 25 (2): 247–62, v–vi. doi:10.1016/j.iac.2005.03.005. PMID 15878454.
- ^ a b Brooks C, Pearce N, Douwes J (February 2013). "The hygiene hypothesis in allergy and asthma: an update". Alerji ve Klinik İmmünolojide Güncel Görüş. 13 (1): 70–7. doi:10.1097/ACI.0b013e32835ad0d2. PMID 23103806. S2CID 23664343.
- ^ Rao D, Phipatanakul W (October 2011). "Impact of environmental controls on childhood asthma". Güncel Alerji ve Astım Raporları. 11 (5): 414–20. doi:10.1007/s11882-011-0206-7. PMC 3166452. PMID 21710109.
- ^ Murk W, Risnes KR, Bracken MB (June 2011). "Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review". Pediatri. 127 (6): 1125–38. doi:10.1542/peds.2010-2092. PMID 21606151. S2CID 26098640.
- ^ British Guideline 2009, s. 72
- ^ Neu J, Rushing J (June 2011). "Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis". Clinics in Perinatology. 38 (2): 321–31. doi:10.1016/j.clp.2011.03.008. PMC 3110651. PMID 21645799.
- ^ Von Hertzen LC, Haahtela T (February 2004). "Asthma and atopy – the price of affluence?". Alerji. 59 (2): 124–37. doi:10.1046/j.1398-9995.2003.00433.x. PMID 14763924. S2CID 34049674.
- ^ a b Martinez FD (July 2007). "CD14, endotoxin, and asthma risk: actions and interactions". Amerikan Toraks Derneği Bildirileri. 4 (3): 221–5. doi:10.1513/pats.200702-035AW. PMC 2647622. PMID 17607003.
- ^ a b c Elward, Graham Douglas, Kurtis S. (2010). Astım. London: Manson Pub. s. 27–29. ISBN 978-1-84076-513-7. Arşivlendi from the original on 2016-05-17.
- ^ a b c Ober C, Hoffjan S (March 2006). "Asthma genetics 2006: the long and winding road to gene discovery". Genler ve Bağışıklık. 7 (2): 95–100. doi:10.1038/sj.gene.6364284. PMID 16395390.
- ^ Halapi E, Bjornsdottir US (January 2009). "Overview on the current status of asthma genetics". The Clinical Respiratory Journal. 3 (1): 2–7. doi:10.1111/j.1752-699X.2008.00119.x. PMID 20298365. S2CID 36471997.
- ^ a b Rapini, Ronald P .; Bolognia, Jean L .; Jorizzo, Joseph L. (2007). Dermatoloji: 2 Hacimli Set. St. Louis: Mosby. ISBN 978-1-4160-2999-1.
- ^ GINA 2011, s. 4
- ^ Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. (Ocak 2013). "2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides". Artrit ve Romatizma. 65 (1): 1–11. doi:10.1002 / art.37715. PMID 23045170.
- ^ Beuther DA (January 2010). "Recent insight into obesity and asthma". Pulmoner Tıpta Güncel Görüş. 16 (1): 64–70. doi:10.1097/MCP.0b013e3283338fa7. PMID 19844182. S2CID 34157182.
- ^ Holguin F, Fitzpatrick A (March 2010). "Obesity, asthma, and oxidative stress". Uygulamalı Fizyoloji Dergisi. 108 (3): 754–9. doi:10.1152/japplphysiol.00702.2009. PMID 19926826.
- ^ Wood LG, Gibson PG (July 2009). "Dietary factors lead to innate immune activation in asthma". Farmakoloji ve Terapötikler. 123 (1): 37–53. doi:10.1016/j.pharmthera.2009.03.015. PMID 19375453.
- ^ O'Rourke ST (October 2007). "Antianginal actions of beta-adrenoceptor antagonists". American Journal of Pharmaceutical Education. 71 (5): 95. doi:10.5688/aj710595. PMC 2064893. PMID 17998992.
- ^ Salpeter S, Ormiston T, Salpeter E (2002). "Cardioselective beta-blockers for reversible airway disease". Sistematik İncelemelerin Cochrane Veritabanı (4): CD002992. doi:10.1002/14651858.CD002992. PMID 12519582.
- ^ Morales DR, Jackson C, Lipworth BJ, Donnan PT, Guthrie B (April 2014). "Adverse respiratory effect of acute β-blocker exposure in asthma: a systematic review and meta-analysis of randomized controlled trials". Göğüs. 145 (4): 779–786. doi:10.1378 / göğüs.13-1235. PMID 24202435.
- ^ Covar RA, Macomber BA, Szefler SJ (February 2005). "Medications as asthma triggers". Kuzey Amerika İmmünoloji ve Alerji Klinikleri. 25 (1): 169–90. doi:10.1016/j.iac.2004.09.009. PMID 15579370.
- ^ Lai T, Wu M, Liu J, Luo M, He L, Wang X, et al. (Şubat 2018). "Acid-Suppressive Drug Use During Pregnancy and the Risk of Childhood Asthma: A Meta-analysis". Pediatri. 141 (2): e20170889. doi:10.1542/peds.2017-0889. PMID 29326337.
- ^ a b c d Baxi SN, Phipatanakul W (April 2010). "The role of allergen exposure and avoidance in asthma". Adolescent Medicine. 21 (1): 57–71, viii–ix. PMC 2975603. PMID 20568555.
- ^ Sharpe RA, Bearman N, Thornton CR, Husk K, Osborne NJ (January 2015). "Indoor fungal diversity and asthma: a meta-analysis and systematic review of risk factors". Alerji ve Klinik İmmünoloji Dergisi. 135 (1): 110–22. doi:10.1016/j.jaci.2014.07.002. PMID 25159468.
- ^ Chen E, Miller GE (November 2007). "Stress and inflammation in exacerbations of asthma". Beyin, Davranış ve Bağışıklık. 21 (8): 993–9. doi:10.1016/j.bbi.2007.03.009. PMC 2077080. PMID 17493786.
- ^ Pike KC, Akhbari M, Kneale D, Harris KM (March 2018). Cochrane Airways Group (ed.). "Interventions for autumn exacerbations of asthma in children". Sistematik İncelemelerin Cochrane Veritabanı. 3: CD012393. doi:10.1002/14651858.CD012393.pub2. PMC 6494188. PMID 29518252.
- ^ a b NHLBI Guideline 2007, s. 42
- ^ GINA 2011, s. 20
- ^ American Academy of Allergy, Asthma, and Immunology. "Five things physicians and patients should question" (PDF). Akıllıca Seçmek. ABIM Foundation. Arşivlenen orijinal (PDF) 3 Kasım 2012 tarihinde. Alındı 14 Ağustos 2012.
- ^ Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma. National Heart, Lung, and Blood Institute (US). 2007. 07-4051 – via NCBI.
- ^ Welsh EJ, Bara A, Barley E, Cates CJ (January 2010). Welsh EJ (ed.). "Caffeine for asthma" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (1): CD001112. doi:10.1002/14651858.CD001112.pub2. PMC 7053252. PMID 20091514.
- ^ NHLBI Guideline 2007, s. 58
- ^ Pinnock H, Shah R (April 2007). "Asthma". BMJ. 334 (7598): 847–50. doi:10.1136/bmj.39140.634896.BE. PMC 1853223. PMID 17446617.
- ^ NHLBI Guideline 2007, s. 59
- ^ a b Moore WC, Pascual RM (June 2010). "Update in asthma 2009". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 181 (11): 1181–7. doi:10.1164/rccm.201003-0321UP. PMC 3269238. PMID 20516492.
- ^ a b Self, Timothy; Chrisman, Cary; Finch, Christopher (2009). "22. Asthma". In Mary Anne Koda-Kimble, Brian K. Alldredge; et al. (eds.). Applied therapeutics: the clinical use of drugs (9. baskı). Philadelphia: Lippincott Williams ve Wilkins. OCLC 230848069.
- ^ Delacourt C (June 2004). "[Bronchial changes in untreated asthma]" [Bronchial changes in untreated asthma]. Archives de Pédiatrie. 11 Suppl 2 (Suppl. 2): 71s–73s. doi:10.1016/S0929-693X(04)90003-6. PMID 15301800.
- ^ Schiffman, George (18 December 2009). "Kronik Obstrüktif Akciğer Hastalığı". MedicineNet. Arşivlendi from the original on 28 August 2010. Alındı 2 Eylül 2010.
- ^ a b c d British Guideline 2009, s. 54
- ^ Current Review of Asthma. London: Current Medicine Group. 2003. s. 42. ISBN 978-1-4613-1095-2. Arşivlendi 2017-09-08 tarihinde orjinalinden.
- ^ Barnes, P. J. (2008). "Astım". In Fauci, Anthony S.; Braunwald, E.; Kasper, D. L. (eds.). Harrison'ın İç Hastalıkları İlkeleri (17. baskı). New York: McGraw-Hill. pp.1596 –607. ISBN 978-0-07-146633-2.
- ^ McMahon, Maureen (2011). Pediatrics a competency-based companion. Philadelphia, PA: Saunders / Elsevier. ISBN 978-1-4160-5350-7.
- ^ Maitre B, Similowski T, Derenne JP (September 1995). "Physical examination of the adult patient with respiratory diseases: inspection and palpation". Avrupa Solunum Dergisi. 8 (9): 1584–93. PMID 8575588. Arşivlendi from the original on 2015-04-29.
- ^ Werner HA (June 2001). "Çocuklarda durum astımlı: bir inceleme". Göğüs. 119 (6): 1913–29. doi:10.1378 / göğüs.119.6.1913. PMID 11399724.
- ^ a b Shiber JR, Santana J (May 2006). "Dyspnea". Kuzey Amerika Tıp Klinikleri. 90 (3): 453–79. doi:10.1016/j.mcna.2005.11.006. PMID 16473100.
- ^ a b Shah R, Saltoun CA (May–Jun 2012). "Chapter 14: Acute severe asthma (status asthmaticus)". Allergy and Asthma Proceedings. 33 Suppl 1 (3): 47–50. doi:10.2500/aap.2012.33.3547. PMID 22794687.
- ^ a b Khan DA (Jan–Feb 2012). "Exercise-induced bronchoconstriction: burden and prevalence". Allergy and Asthma Proceedings. 33 (1): 1–6. doi:10.2500/aap.2012.33.3507. PMID 22370526.
- ^ Wuestenfeld JC, Wolfarth B (January 2013). "Special considerations for adolescent athletic and asthmatic patients". Açık Erişim Spor Hekimliği Dergisi. 4: 1–7. doi:10.2147/OAJSM.S23438. PMC 3871903. PMID 24379703.
- ^ GINA 2011, s. 17
- ^ Carlsen KH, Anderson SD, Bjermer L, Bonini S, Brusasco V, Canonica W, et al. (Mayıs 2008). European Respiratory, Society; European Academy of Allergy and Clinical, Immunology; GA(2)LEN. "Treatment of exercise-induced asthma, respiratory and allergic disorders in sports and the relationship to doping: Part II of the report from the Joint Task Force of European Respiratory Society (ERS) and European Academy of Allergy and Clinical Immunology (EAACI) in cooperation with GA(2)LEN". Alerji. 63 (5): 492–505. doi:10.1111/j.1398-9995.2008.01663.x. PMID 18394123.
- ^ Kindermann W (2007). "Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?". Spor ilacı. 37 (2): 95–102. doi:10.2165/00007256-200737020-00001. PMID 17241101. S2CID 20993439.
- ^ Pluim BM, de Hon O, Staal JB, Limpens J, Kuipers H, Overbeek SE, et al. (Ocak 2011). "β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials". Spor ilacı. 41 (1): 39–57. doi:10.2165/11537540-000000000-00000. PMID 21142283. S2CID 189906919.
- ^ a b c Baur X, Aasen TB, Burge PS, Heederik D, Henneberger PK, Maestrelli P, et al. (Haziran 2012). ERS Task Force on the Management of Work-related, Asthma. "The management of work-related asthma guidelines: a broader perspective". Avrupa Solunum İncelemesi. 21 (124): 125–39. doi:10.1183/09059180.00004711. PMID 22654084.
- ^ Kunnamo I, ed. (2005). Evidence-based medicine guidelines. Chichester: Wiley. s.214. ISBN 978-0-470-01184-3.
- ^ Frew AJ (2008). "Chapter 42: Occupational Asthma". In Castro M, Kraft M (eds.). Klinik Astım. Philadelphia: Mosby / Elsevier. ISBN 978-0-323-07081-2.
- ^ Chang JE, White A, Simon RA, Stevenson DD (2012). "Aspirin-exacerbated respiratory disease: burden of disease". Allergy and Asthma Proceedings. 33 (2): 117–21. doi:10.2500/aap.2012.33.3541. PMID 22525387.
- ^ "Aspirin Exacerbated Respiratory Disease (AERD)". www.aaaai.org. American Academy of Allergy Asthma & Immunology. 3 Ağustos 2018.
- ^ Kennedy JL, Stoner AN, Borish L (November 2016). "Aspirin-exacerbated respiratory disease: Prevalence, diagnosis, treatment, and considerations for the future". American Journal of Rhinology & Allergy. 30 (6): 407–413. doi:10.2500/ajra.2016.30.4370. PMC 5108840. PMID 28124651.
- ^ a b c Adams KE, Rans TS (December 2013). "Adverse reactions to alcohol and alcoholic beverages". Annals of Allergy, Asthma & Immunology. 111 (6): 439–45. doi:10.1016/j.anai.2013.09.016. PMID 24267355.
- ^ Peters SP (2014). "Asthma phenotypes: nonallergic (intrinsic) asthma". The Journal of Allergy and Clinical Immunology. In Practice. 2 (6): 650–2. doi:10.1016/j.jaip.2014.09.006. PMID 25439352.
- ^ a b NHLBI Guideline 2007, s. 46
- ^ Lichtenstein, Richard (2013). Pediatric emergencies. Philadelphia: Elsevier. s. 1022. ISBN 978-0-323-22733-9. Arşivlendi 2017-09-08 tarihinde orjinalinden.
- ^ Gibson PG, McDonald VM, Marks GB (September 2010). "Asthma in older adults". Lancet. 376 (9743): 803–13. doi:10.1016/S0140-6736(10)61087-2. PMID 20816547. S2CID 12275555.
- ^ Hargreave FE, Parameswaran K (August 2006). "Asthma, COPD and bronchitis are just components of airway disease". Avrupa Solunum Dergisi. 28 (2): 264–7. doi:10.1183/09031936.06.00056106. PMID 16880365.
- ^ Diaz, P. Knoell (2009). "23. Chronic obstructive pulmonary disease". Applied therapeutics: the clinical use of drugs (9. baskı). Philadelphia: Lippincott Williams ve Wilkins.
- ^ a b NHLBI Guideline 2007, s. 184–85
- ^ "Asthma". Dünya Sağlık Örgütü. April 2017. Archived from orijinal 29 Haziran 2011 tarihinde. Alındı 30 Mayıs 2017.
- ^ Henneberger PK (April 2007). "Work-exacerbated asthma". Alerji ve Klinik İmmünolojide Güncel Görüş. 7 (2): 146–51. doi:10.1097/ACI.0b013e328054c640. PMID 17351467. S2CID 20728967.
- ^ Lodge CJ, Allen KJ, Lowe AJ, Hill DJ, Hosking CS, Abramson MJ, Dharmage SC (2012). "Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies". Klinik ve Gelişimsel İmmünoloji. 2012: 176484. doi:10.1155/2012/176484. PMC 3251799. PMID 22235226.
- ^ Chen CM, Tischer C, Schnappinger M, Heinrich J (January 2010). "The role of cats and dogs in asthma and allergy—a systematic review". Uluslararası Hijyen ve Çevre Sağlığı Dergisi. 213 (1): 1–31. doi:10.1016/j.ijheh.2009.12.003. PMID 20053584.
- ^ a b Prescott SL, Tang ML (May 2005). Australasian Society of Clinical Immunology and, Allergy. "The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children". Avustralya Tıp Dergisi. 182 (9): 464–7. doi:10.5694/j.1326-5377.2005.tb06787.x. PMID 15865590. S2CID 8172491.
- ^ Cates CJ, Rowe BH (February 2013). "Vaccines for preventing influenza in people with asthma". Sistematik İncelemelerin Cochrane Veritabanı. 2 (2): CD000364. doi:10.1002/14651858.CD000364.pub4. PMC 6999427. PMID 23450529.
- ^ "Strategic Advisory Group of Experts on Immunization - report of the extraordinary meeting on the influenza A (H1N1) 2009 pandemic, 7 July 2009". Relevé Épidémiologique Hebdomadaire. 84 (30): 301–4. Temmuz 2009. PMID 19630186.
- ^ a b Been JV, Nurmatov UB, Cox B, Nawrot TS, van Schayck CP, Sheikh A (May 2014). "Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis". Lancet. 383 (9928): 1549–60. doi:10.1016/S0140-6736(14)60082-9. PMID 24680633. S2CID 8532979.
- ^ Ripoll, Brian C. Leutholtz, Ignacio (2011). Egzersiz ve hastalık yönetimi (2. baskı). Boca Raton: CRC Basın. s. 100. ISBN 978-1-4398-2759-8. Arşivlendi 2016-05-06 tarihinde orjinalinden.
- ^ a b c d e f NHLBI Guideline 2007, s. 213
- ^ a b "British Guideline on the Management of Asthma" (PDF). Scottish Intercollegiate Guidelines Network. 2008. Arşivlendi (PDF) 19 Ağustos 2008'deki orjinalinden. Alındı 2008-08-04.
- ^ a b c Kew KM, Nashed M, Dulay V, Yorke J (September 2016). "Astımlı yetişkinler ve ergenler için bilişsel davranışçı terapi (BDT)". Sistematik İncelemelerin Cochrane Veritabanı. 9: CD011818. doi:10.1002 / 14651858.CD011818.pub2. PMC 6457695. PMID 27649894.
- ^ Paudyal P, Hine P, Theadom A, Apfelbacher CJ, Jones CJ, Yorke J, vd. (Mayıs 2014). "Astım için yazılı duygusal açıklama". Sistematik İncelemelerin Cochrane Veritabanı (5): CD007676. doi:10.1002 / 14651858.CD007676.pub2. PMID 24842151.
- ^ Bhogal S, Zemek R, Ducharme FM (Temmuz 2006). "Çocuklarda astım için yazılı eylem planları". Sistematik İncelemelerin Cochrane Veritabanı (3): CD005306. doi:10.1002 / 14651858.CD005306.pub2. PMID 16856090.
- ^ McCallum GB, Morris PS, Brown N, Chang AB (Ağustos 2017). "Astımı olan azınlık gruplarından çocuklar ve yetişkinler için kültüre özgü programlar". Sistematik İncelemelerin Cochrane Veritabanı. 8: CD006580. doi:10.1002 / 14651858.CD006580.pub5. PMC 6483708. PMID 28828760.
- ^ Kew KM, Carr R, Donovan T, Gordon M (Nisan 2017). "Okul personeli için astım eğitimi". Sistematik İncelemelerin Cochrane Veritabanı. 4: CD012255. doi:10.1002 / 14651858.CD012255.pub2. PMC 6478185. PMID 28402017.
- ^ Welsh EJ, Hasan M, Li P (Ekim 2011). "Astımlı çocuklar için ev temelli eğitim müdahaleleri". Sistematik İncelemelerin Cochrane Veritabanı (10): CD008469. doi:10.1002 / 14651858.CD008469.pub2. PMID 21975783.
- ^ Yorke J, Shuldham C (Nisan 2005). "Çocuklarda kronik astım için aile terapisi". Sistematik İncelemelerin Cochrane Veritabanı (2): CD000089. doi:10.1002 / 14651858.CD000089.pub2. PMC 7038646. PMID 15846599.
- ^ Harris K, Kneale D, Lasserson TJ, McDonald VM, Grigg J, Thomas J (Ocak 2019). Cochrane Airways Group (ed.). "Çocuklarda ve ergenlerde astım için okul temelli özyönetim müdahaleleri: karma yöntemlerle sistematik bir inceleme". Sistematik İncelemelerin Cochrane Veritabanı. 1: CD011651. doi:10.1002 / 14651858.CD011651.pub2. PMC 6353176. PMID 30687940.
- ^ Kew KM, Malik P, Aniruddhan K, Normansell R (Ekim 2017). "Astımlı kişiler için ortak karar verme". Sistematik İncelemelerin Cochrane Veritabanı. 10: CD012330. doi:10.1002 / 14651858.CD012330.pub2. PMC 6485676. PMID 28972652.
- ^ Gatheral TL, Rushton A, Evans DJ, Mulvaney CA, Halcovitch NR, Whiteley G, ve diğerleri. (Nisan 2017). "Astımlı yetişkinler için kişiselleştirilmiş astım eylem planları". Sistematik İncelemelerin Cochrane Veritabanı. 4: CD011859. doi:10.1002 / 14651858.CD011859.pub2. PMC 6478068. PMID 28394084.
- ^ Welsh EJ, Carr R (Eylül 2015). Cochrane Airways Group (ed.). "Astımlı insanlar için kişiselleştirilmiş astım eylem planının bir parçası olarak oksijen satürasyon seviyelerini kendi kendine izlemek için nabız oksimetreleri". Sistematik İncelemelerin Cochrane Veritabanı (9): CD011584. doi:10.1002 / 14651858.CD011584.pub2. PMID 26410043.
- ^ NHLBI Rehberi 2007, s. 69
- ^ Thomson NC, Spears M (Şubat 2005). "Sigara içmenin astımlı hastalarda tedavi yanıtı üzerindeki etkisi". Alerji ve Klinik İmmünolojide Güncel Görüş. 5 (1): 57–63. doi:10.1097/00130832-200502000-00011. PMID 15643345. S2CID 25065026.
- ^ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH (2011). "Sigara ve astım". Amerikan Aile Hekimliği Kurulu Dergisi. 24 (3): 313–22. doi:10.3122 / jabfm.2011.03.100180. PMID 21551404.
- ^ Singh M, Jaiswal N (Haziran 2013). "Kronik astım için nem gidericiler". Sistematik İncelemelerin Cochrane Veritabanı (6): CD003563. doi:10.1002 / 14651858.CD003563.pub2. PMID 23760885.
- ^ Carson KV, Chandratilleke MG, Picot J, Brinn MP, Esterman AJ, Smith BJ (Eylül 2013). "Astım için fiziksel eğitim". Sistematik İncelemelerin Cochrane Veritabanı. 9 (9): CD001116. doi:10.1002 / 14651858.CD001116.pub4. PMID 24085631.
- ^ Yang ZY, Zhong HB, Mao C, Yuan JQ, Huang YF, Wu XY, ve diğerleri. (Nisan 2016). "Astım için Yoga". Sistematik İncelemelerin Cochrane Veritabanı. 4: CD010346. doi:10.1002 / 14651858.cd010346.pub2. PMC 6880926. PMID 27115477.
- ^ Adeniyi FB, Young T (Temmuz 2012). "Kronik astım için kilo verme müdahaleleri". Sistematik İncelemelerin Cochrane Veritabanı (7): CD009339. doi:10.1002 / 14651858.CD009339.pub2. PMID 22786526.
- ^ Cheng J, Pan T, Ye GH, Liu Q (Temmuz 2005). "Kronik astım için kalori kontrollü diyet". Sistematik İncelemelerin Cochrane Veritabanı (3): CD004674. doi:10.1002 / 14651858.CD004674.pub2. PMID 16034941.
- ^ "QRG 153 • Astım yönetimine ilişkin İngiliz kılavuzu" (PDF). İŞARET. Eylül 2016. Arşivlendi (PDF) 9 Ekim 2016 tarihinde orjinalinden. Alındı 6 Ekim 2016.
- ^ Normansell R, Sayer B, Waterson S, Dennett EJ, Del Forno M, Dunleavy A (Haziran 2018). "Astım alevlenmeleri için antibiyotikler". Sistematik İncelemelerin Cochrane Veritabanı. 6: CD002741. doi:10.1002 / 14651858.CD002741.pub2. PMC 6513273. PMID 29938789.
- ^ Parsons JP, Hallstrand TS, Mastronarde JG, Kaminsky DA, Rundell KW, Hull JH, ve diğerleri. (Mayıs 2013). "Resmi bir Amerikan Toraks Derneği klinik uygulama kılavuzu: egzersize bağlı bronkokonstriksiyon". Amerikan Solunum ve Yoğun Bakım Tıbbı Dergisi. 187 (9): 1016–27. doi:10.1164 / rccm.201303-0437ST. PMID 23634861.
- ^ a b Griffiths B, Ducharme FM (Ağustos 2013). "Çocuklarda akut astımın ilk tedavisi için kombine inhale antikolinerjikler ve kısa etkili beta2-agonistler". Sistematik İncelemelerin Cochrane Veritabanı (8): CD000060. doi:10.1002 / 14651858.CD000060.pub2. PMID 23966133.
- ^ a b Kirkland SW, Vandenberghe C, Voaklander B, Nikel T, Campbell S, Rowe BH (Ocak 2017). "Astımlı yetişkinlerde acil tedavi için kombine inhale beta-agonist ve antikolinerjik ajanlar". Sistematik İncelemelerin Cochrane Veritabanı. 1: CD001284. doi:10.1002 / 14651858.CD001284.pub2. PMC 6465060. PMID 28076656.
- ^ Vézina K, Chauhan BF, Ducharme FM (Temmuz 2014). "İnhale antikolinerjikler ve kısa etkili beta (2) -agonistlere karşı hastanede akut astımı olan çocuklar için tek başına kısa etkili beta2-agonistleri". Sistematik İncelemelerin Cochrane Veritabanı. 7 (7): CD010283. doi:10.1002 / 14651858.CD010283.pub2. PMID 25080126.
- ^ Teoh L, Cates CJ, Hurwitz M, Acworth JP, van Asperen P, Chang AB (Nisan 2012). "Çocuklarda akut astım için antikolinerjik tedavi" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (4): CD003797. doi:10.1002 / 14651858.CD003797.pub2. PMID 22513916.
- ^ Rodrigo GJ, Nannini LJ (Mart 2006). "Akut astım tedavisi için nebulize adrenalin ve beta2 agonistleri arasında karşılaştırma. Randomize çalışmaların bir meta-analizi". Amerikan Acil Tıp Dergisi. 24 (2): 217–22. doi:10.1016 / j.ajem.2005.10.008. PMID 16490653.
- ^ NHLBI Rehberi 2007, s. 351
- ^ Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW (Temmuz 2007). "Astımın akut alevlenmelerinin ardından nüksü önlemek için kortikosteroidler". Sistematik İncelemelerin Cochrane Veritabanı (3): CD000195. doi:10.1002 / 14651858.CD000195.pub2. PMID 17636617.
- ^ Smith M, Iqbal S, Elliott TM, Everard M, Rowe BH (2003). "Akut astımı olan hastanede yatan çocuklar için kortikosteroidler". Sistematik İncelemelerin Cochrane Veritabanı (2): CD002886. doi:10.1002 / 14651858.CD002886. PMC 6999806. PMID 12804441.
- ^ Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW (2001). "Sistemik kortikosteroidlerle akut astımın erken acil servis tedavisi". Sistematik İncelemelerin Cochrane Veritabanı (1): CD002178. doi:10.1002 / 14651858.CD002178. PMC 7025797. PMID 11279756.
- ^ Adams N, Bestall J, Jones P (2001). "Kronik astım için farklı dozlarda beklometazon (inceleme)". Sistematik İncelemelerin Cochrane Veritabanı (1): CD002879. doi:10.1002 / 14651858.CD002879. PMC 6999810. PMID 11279769.
- ^ NHLBI Rehberi 2007, s. 218
- ^ a b Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ (Mayıs 2010). Ducharme FM (ed.). "Yetişkinlerde ve çocuklarda kronik astım için aynı doz inhale kortikosteroidlere karşı inhale kortikosteroidlere uzun etkili beta2-agonistlerin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (5): CD005535. doi:10.1002 / 14651858.CD005535.pub2. PMC 4169792. PMID 20464739.
- ^ a b Ni Chroinin M, Greenstone I, Lasserson TJ, Ducharme FM (Ekim 2009). "Steroid almamış yetişkinlerde ve çocuklarda kalıcı astım için ilk basamak tedavi olarak inhale steroidlere inhale uzun etkili beta2-agonistlerin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (4): CD005307. doi:10.1002 / 14651858.CD005307.pub2. PMC 4170786. PMID 19821344.
- ^ Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ (Nisan 2010). Ducharme FM (ed.). "Yetişkinlerde ve inatçı astımı olan çocuklarda daha yüksek doz inhale steroidlere kıyasla inhale steroidlere uzun etkili beta2-agonistlerin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (4): CD005533. doi:10.1002 / 14651858.CD005533.pub2. PMC 4169793. PMID 20393943.
- ^ a b Fanta CH (Mart 2009). "Astım". New England Tıp Dergisi. 360 (10): 1002–14. doi:10.1056 / NEJMra0804579. PMID 19264689.
- ^ Cates CJ, Cates MJ (Nisan 2012). Cates CJ (ed.). "Kronik astım için düzenli formoterol tedavisi: ciddi yan etkiler". Sistematik İncelemelerin Cochrane Veritabanı. 4 (4): CD006923. doi:10.1002 / 14651858.CD006923.pub3. PMC 4017186. PMID 22513944.
- ^ Cates CJ, Cates MJ (Temmuz 2008). Cates CJ (ed.). "Kronik astım için salmeterol ile düzenli tedavi: ciddi yan etkiler". Sistematik İncelemelerin Cochrane Veritabanı (3): CD006363. doi:10.1002 / 14651858.CD006363.pub2. PMC 4015854. PMID 18646149.
- ^ a b Chauhan BF, Chartrand C, Ni Chroinin M, Milan SJ, Ducharme FM (Kasım 2015). "Çocuklarda kronik astım için inhale kortikosteroidlere uzun etkili beta2-agonistlerin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (11): CD007949. doi:10.1002 / 14651858.CD007949.pub2. PMC 4167878. PMID 26594816.
- ^ Chauhan BF, Ducharme FM (Ocak 2014). "Kronik astım için anti-lökotrienlere karşı uzun etkili beta2 agonistlerinin inhale kortikosteroidlerine ilave" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (1): CD003137. doi:10.1002 / 14651858.CD003137.pub5. PMID 24459050.
- ^ a b Chauhan BF, Jeyaraman MM, Singh Mann A, Lys J, Abou-Setta AM, Zarychanski R, Ducharme FM (Mart 2017). "İnhale kortikosteroidlere, inatçı astımı olan yetişkinler ve adolesanlar için anti-lökotrien ajanların eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı. 3: CD010347. doi:10.1002 / 14651858.CD010347.pub2. PMC 6464690. PMID 28301050.
- ^ Ducharme F, Schwartz Z, Hicks G, Kakuma R (2004). "Kronik astım için solunan kortikosteroidlere anti-lökotrien ajanlarının eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (2): CD003133. doi:10.1002 / 14651858.CD003133.pub2. PMID 15106191.
- ^ GINA 2011, s. 74
- ^ Watts K, Chavasse RJ (Mayıs 2012). Watts K (ed.). "Yetişkinlerde ve çocuklarda akut astım için olağan bakımın yanı sıra lökotrien reseptör antagonistleri". Sistematik İncelemelerin Cochrane Veritabanı. 5 (5): CD006100. doi:10.1002 / 14651858.CD006100.pub2. PMC 7387678. PMID 22592708.
- ^ Miligkos M, Bannuru RR, Alkofide H, Kher SR, Schmid CH, Balk EM (Kasım 2015). "Yetişkinlerde ve ergenlerde astım tedavisinde plaseboya karşı lökotrien reseptör antagonistleri: sistematik bir inceleme ve meta-analiz". İç Hastalıkları Yıllıkları. 163 (10): 756–67. doi:10.7326 / M15-1059. PMC 4648683. PMID 26390230.
- ^ İngiliz Rehberi 2009, s. 43
- ^ Chauhan BF, Ben Salah R, Ducharme FM (Ekim 2013). "İnatçı astımı olan çocuklarda inhale kortikosteroidlere anti-lökotrien ajanların eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı (10): CD009585. doi:10.1002 / 14651858.CD009585.pub2. PMC 4235447. PMID 24089325.
- ^ "Zyflo (Zileuton tabletleri)" (PDF). Amerika Birleşik Devletleri Gıda ve İlaç Dairesi. Cornerstone Therapeutics Inc. Haziran 2012. s. 1. Arşivlendi (PDF) 13 Aralık 2014 tarihinde orjinalinden. Alındı 12 Aralık 2014.
- ^ a b Nair P, Milan SJ, Rowe BH (Aralık 2012). "Akut astımı olan erişkinlerde inhale beta (2) -agonistlerine intravenöz aminofilinin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD002742. doi:10.1002 / 14651858.CD002742.pub2. PMC 7093892. PMID 23235591.
- ^ Kew KM, Beggs S, Ahmad S (Mayıs 2015). "LABA ve inhale kortikosteroidlerle iyi kontrol edilen astımı olan çocuklar için uzun etkili beta2 agonistlerini (LABA) durdurma". Sistematik İncelemelerin Cochrane Veritabanı (5): CD011316. doi:10.1002 / 14651858.CD011316.pub2. PMC 6486153. PMID 25997166.
- ^ a b c Ahmad S, Kew KM, Normansell R (Haziran 2015). "LABA ve inhale kortikosteroidler tarafından iyi kontrol edilen astımı olan yetişkinler için uzun etkili beta2 agonistlerini (LABA) durdurmak" (PDF). Sistematik İncelemelerin Cochrane Veritabanı (6): CD011306. doi:10.1002 / 14651858.CD011306.pub2. PMID 26089258.
- ^ McDonald NJ, Bara AI (2003). "İki yaşın üzerindeki çocuklarda kronik astım için antikolinerjik tedavi". Sistematik İncelemelerin Cochrane Veritabanı (3): CD003535. doi:10.1002 / 14651858.CD003535. PMID 12917970.
- ^ Westby M, Benson M, Gibson P (2004). "Yetişkinlerde kronik astım için antikolinerjik ajanlar". Sistematik İncelemelerin Cochrane Veritabanı (3): CD003269. doi:10.1002 / 14651858.CD003269.pub2. PMC 6483359. PMID 15266477.
- ^ Dean T, Dewey A, Bara A, Lasserson TJ, Walters EH (2003). "Astım için steroid koruyucu bir ajan olarak klorokin". Sistematik İncelemelerin Cochrane Veritabanı (4): CD003275. doi:10.1002 / 14651858.CD003275. PMID 14583965.
- ^ Davies H, Olson L, Gibson P (2000). "Yetişkinlerde astım için steroid koruyucu bir ajan olarak metotreksat". Sistematik İncelemelerin Cochrane Veritabanı (2): CD000391. doi:10.1002 / 14651858.CD000391. PMC 6483672. PMID 10796540.
- ^ NHLBI Rehberi 2007, s. 250
- ^ Cates CJ, Welsh EJ, Rowe BH (Eylül 2013). Cochrane Airways Group (ed.). "Akut astımın beta-agonist tedavisi için tutma odaları (ara parçalar) ve nebülizörler". Sistematik İncelemelerin Cochrane Veritabanı (9): CD000052. doi:10.1002 / 14651858.CD000052.pub3. PMC 7032675. PMID 24037768.
- ^ Travers AH, Milan SJ, Jones AP, Camargo CA, Rowe BH (Aralık 2012). "Akut astım için solunan beta (2) -agonistlerine intravenöz beta (2) -agonistlerinin eklenmesi". Sistematik İncelemelerin Cochrane Veritabanı. 12: CD010179. doi:10.1002 / 14651858.CD010179. PMID 23235685.
- ^ Rodriguez C, Sossa M, Lozano JM (Nisan 2008). "Çocuklarda akut tedavi için bronkodilatör tedavisi uygulamada ev yapımı aralayıcılara karşı ticari ara parçalar". Sistematik İncelemelerin Cochrane Veritabanı (2): CD005536. doi:10.1002 / 14651858.CD005536.pub2. PMC 6483735. PMID 18425921.
- ^ a b Rachelefsky G (Ocak 2009). "Çocuklarda solunan kortikosteroidler ve astım kontrolü: bozulma ve riski değerlendirme". Pediatri. 123 (1): 353–66. doi:10.1542 / peds. 2007-3273. PMID 19117903. S2CID 22386752.
- ^ Dahl R (Ağustos 2006). "Astımlı hastalarda inhale kortikosteroidlerin sistemik yan etkileri". Solunum Yolu. 100 (8): 1307–17. doi:10.1016 / j.rmed.2005.11.020. PMID 16412623.
- ^ Thomas MS, Parolia A, Kundabala M, Vikram M (Haziran 2010). "Astım ve ağız sağlığı: bir inceleme". Avustralya Diş Dergisi. 55 (2): 128–33. doi:10.1111 / j.1834-7819.2010.01226.x. PMID 20604752.
- ^ Domino, Frank J .; Baldor, Robert A .; Golding, Jeremy; Grimes, Jill A. (2014). 5 Dakikalık Klinik Danışma Premium 2015. Lippincott Williams ve Wilkins. s. 192. ISBN 978-1-4511-9215-5.
- ^ Skoner DP (Aralık 2016). "Solunan kortikosteroidler: Büyüme ve kemik sağlığı üzerindeki etkiler". Alerji, Astım ve İmmünoloji Yıllıkları. 117 (6): 595–600. doi:10.1016 / j.anai.2016.07.043. PMID 27979015.
- ^ a b Petsky HL, Kew KM, Turner C, Chang AB (Eylül 2016). "Astımlı yetişkinlerin tedavisine rehberlik etmek için ekshale edilen nitrik oksit seviyeleri". Sistematik İncelemelerin Cochrane Veritabanı. 9: CD011440. doi:10.1002 / 14651858.CD011440.pub2. PMC 6457753. PMID 27580628.
- ^ a b Petsky HL, Kew KM, Chang AB (Kasım 2016). "Astımlı çocukların tedavisine rehberlik etmek için ekshale edilen nitrik oksit seviyeleri". Sistematik İncelemelerin Cochrane Veritabanı. 11: CD011439. doi:10.1002 / 14651858.CD011439.pub2. PMC 6432844. PMID 27825189.
- ^ a b c Rodrigo GJ, Rodrigo C, Hall JB (Mart 2004). "Yetişkinlerde akut astım: bir inceleme". Göğüs. 125 (3): 1081–102. doi:10.1378 / göğüs.125.3.1081. PMID 15006973.
- ^ Keeney GE, Gray MP, Morrison AK, Levas MN, Kessler EA, Hill GD, ve diğerleri. (Mart 2014). "Çocuklarda akut astım alevlenmeleri için deksametazon: bir meta-analiz". Pediatri. 133 (3): 493–9. doi:10.1542 / peds.2013-2273. PMC 3934336. PMID 24515516.
- ^ Rowe BH, Kirkland SW, Vandermeer B, Campbell S, Newton A, Ducharme FM, Villa-Roel C (Mart 2017). "Akut Astımlı Yetişkinlerde Nüksü Azaltmak İçin Sistemik Kortikosteroid Tedavilerine Öncelik Verme: Sistematik Bir İnceleme ve Ağ Meta-analizi". Akademik Acil Tıp. 24 (3): 371–381. doi:10.1111 / acem.13107. PMID 27664401. S2CID 30182169.
- ^ Noppen M (Ağustos 2002). "Astım için magnezyum tedavisi: nerede duruyoruz?". Göğüs. 122 (2): 396–8. doi:10.1378 / göğüs.122.2.396. PMID 12171805.
- ^ Griffiths B, Kew KM (Nisan 2016). "Acil serviste akut astımlı çocukların tedavisi için intravenöz magnezyum sülfat" (PDF). Sistematik İncelemelerin Cochrane Veritabanı. 4: CD011050. doi:10.1002 / 14651858.CD011050.pub2. PMC 6599814. PMID 27126744.
- ^ Kew KM, Kirtchuk L, Michell CI (Mayıs 2014). Kew KM (ed.). "Acil serviste akut astımlı yetişkinlerin tedavisi için intravenöz magnezyum sülfat" (PDF). Sistematik İncelemelerin Cochrane Veritabanı. 5 (5): CD010909. doi:10.1002 / 14651858.CD010909.pub2. PMID 24865567.
- ^ a b Knightly R, Milan SJ, Hughes R, Knopp-Sihota JA, Rowe BH, Normansell R, Powell C (Kasım 2017). "Akut astım tedavisinde solunan magnezyum sülfat". Sistematik İncelemelerin Cochrane Veritabanı. 11: CD003898. doi:10.1002 / 14651858.CD003898.pub6. PMC 6485984. PMID 29182799.
- ^ GINA 2011, s. 37
- ^ NHLBI Rehberi 2007, s. 399
- ^ a b Castro M, Musani AI, Mayse ML, Shargill NS (Nisan 2010). "Bronşiyal termoplasti: şiddetli astım tedavisinde yeni bir teknik". Solunum Hastalıklarında Terapötik Gelişmeler. 4 (2): 101–16. doi:10.1177/1753465810367505. PMID 20435668.
- ^ Boulet LP, Laviolette M (Mayıs – Haziran 2012). "Astım tedavisinde bronşiyal termoplastinin bir rolü var mı?". Kanada Solunum Dergisi. 19 (3): 191–2. doi:10.1155/2012/853731. PMC 3418092. PMID 22679610.
- ^ GINA 2011, s. 70
- ^ "Akciğer Alerji İlaçları Danışma Kurulu Toplantısı". FDA. 25 Temmuz 2018. Alındı 9 Mayıs 2019.
- ^ Sastre J, Dávila I (Haziran 2018). "Dupilumab: Alerjik Hastalıkların Tedavisinde Yeni Bir Paradigma". Journal of Investigational Allergology & Clinical Immunology. 28 (3): 139–150. doi:10.18176 / jiaci.0254. PMID 29939132.
- ^ Israel E, Reddel HK (Eylül 2017). "Yetişkinlerde Şiddetli ve Tedavisi Zor Astım". New England Tıp Dergisi. 377 (10): 965–976. doi:10.1056 / NEJMra1608969. PMID 28877019. S2CID 44767865.
- ^ McQueen RB, Sheehan DN, Whittington MD, van Boven JF, Campbell JD (Ağustos 2018). "Biyolojik Astım Tedavilerinin Maliyet Etkinliği: Sistematik Bir İnceleme ve Gelecekteki Ekonomik Değerlendirmeler için Öneriler". Farmakoekonomi. 36 (8): 957–971. doi:10.1007 / s40273-018-0658-x. PMID 29736895. S2CID 13681118.
- ^ Farne HA, Wilson A, Powell C, Bax L, Milan SJ (Eylül 2017). Cochrane Airways Group (ed.). "Astım için anti-IL5 tedavileri". Sistematik İncelemelerin Cochrane Veritabanı. 9: CD010834. doi:10.1002 / 14651858.CD010834.pub3. PMC 6483800. PMID 28933516.
- ^ Lin SY, Erekosima N, Kim JM, Ramanathan M, Suarez-Cuervo C, Chelladurai Y, vd. (Mart 2013). "Alerjik rinokonjunktivit ve astım tedavisi için dil altı immünoterapi: sistematik bir inceleme". JAMA. 309 (12): 1278–88. doi:10.1001 / jama.2013.2049. PMID 23532243.
- ^ Korang SK, Feinberg J, Wetterslev J, Jakobsen JC (Eylül 2016). "Çocuklarda akut astım için non-invaziv pozitif basınçlı ventilasyon". Sistematik İncelemelerin Cochrane Veritabanı. 9: CD012067. doi:10.1002 / 14651858.CD012067.pub2. PMC 6457810. PMID 27687114.
- ^ Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD (Kasım 2001). "Bildirilen astım veya rinosinüzit tanısı olan yetişkinler arasında alternatif tedaviler: popülasyona dayalı bir araştırmadan elde edilen veriler". Göğüs. 120 (5): 1461–7. doi:10.1378 / göğüs.120.5.1461. PMID 11713120.
- ^ Shenfield G, Lim E, Allen H (Haziran 2002). "Astımlı çocuklarda tamamlayıcı ilaç ve tedavilerin kullanımına ilişkin araştırma". Pediatri ve Çocuk Sağlığı Dergisi. 38 (3): 252–7. doi:10.1046 / j.1440-1754.2002.00770.x. PMID 12047692. S2CID 22129160.
- ^ Milan SJ, Hart A, Wilkinson M (Ekim 2013). "Astım ve egzersize bağlı bronkokonstriksiyon için C vitamini". Sistematik İncelemelerin Cochrane Veritabanı (10): CD010391. doi:10.1002 / 14651858.CD010391.pub2. PMC 6513466. PMID 24154977.
- ^ Wilkinson M, Hart A, Milan SJ, Sugumar K (Haziran 2014). "Astım ve egzersize bağlı bronkokonstriksiyon için C ve E vitaminleri". Sistematik İncelemelerin Cochrane Veritabanı (6): CD010749. doi:10.1002 / 14651858.CD010749.pub2. PMC 6513032. PMID 24936673.
- ^ Hemilä H (Haziran 2013). "C vitamini, egzersize bağlı bronkokonstriksiyonu hafifletebilir: bir meta-analiz". BMJ Açık. 3 (6): e002416. doi:10.1136 / bmjopen-2012-002416. PMC 3686214. PMID 23794586.

- ^ Woods, R.K .; Thien, F. C .; Abramson, M. J. (2002). "Yetişkinlerde ve çocuklarda astım için diyetle alınan deniz yağ asitleri (balık yağı)". Sistematik İncelemelerin Cochrane Veritabanı (3): CD001283. doi:10.1002 / 14651858.CD001283. ISSN 1469-493X. PMC 6436486. PMID 12137622.
- ^ Pogson Z, McKeever T (Mart 2011). "Diyette sodyum manipülasyonu ve astım". Sistematik İncelemelerin Cochrane Veritabanı (3): CD000436. doi:10.1002 / 14651858.CD000436.pub3. PMC 7032646. PMID 21412865.
- ^ a b Martineau AR, Cates CJ, Urashima M, Jensen M, Griffiths AP, Nurmatov U, ve diğerleri. (Eylül 2016). "Astım yönetimi için D vitamini" (PDF). Sistematik İncelemelerin Cochrane Veritabanı. 9: CD011511. doi:10.1002 / 14651858.CD011511.pub2. PMC 6457769. PMID 27595415.
- ^ a b Zhou Y, Yang M, Dong BR (Haziran 2012). "Yetişkinlerde ve çocuklarda kronik astım için monosodyum glutamattan kaçınma". Sistematik İncelemelerin Cochrane Veritabanı (6): CD004357. doi:10.1002 / 14651858.CD004357.pub4. PMID 22696342.
- ^ a b NHLBI Rehberi 2007, s. 240
- ^ McCarney RW, Brinkhaus B, Lasserson TJ, Linde K (2004). McCarney RW (ed.). "Kronik astım için akupunktur". Sistematik İncelemelerin Cochrane Veritabanı (1): CD000008. doi:10.1002 / 14651858.CD000008.pub2. PMC 7061358. PMID 14973944.
- ^ Blackhall K, Appleton S, Cates CJ (Eylül 2012). Blackhall K (ed.). "Kronik astım için iyonlaştırıcılar". Sistematik İncelemelerin Cochrane Veritabanı. 9 (9): CD002986. doi:10.1002 / 14651858.CD002986.pub2. PMC 6483773. PMID 22972060.
- ^ Hondras MA, Linde K, Jones AP (Nisan 2005). Hondras MA (ed.). "Astım için manuel terapi". Sistematik İncelemelerin Cochrane Veritabanı (2): CD001002. doi:10.1002 / 14651858.CD001002.pub2. PMID 15846609.
- ^ Macêdo TM, Freitas DA, Chaves GS, Holloway EA, Mendonça KM (Nisan 2016). "Astımlı çocuklar için nefes egzersizleri". Sistematik İncelemelerin Cochrane Veritabanı. 4: CD011017. doi:10.1002 / 14651858.CD011017.pub2. PMC 7104663. PMID 27070225.
- ^ Sergel, Michelle J .; Cydulka, Rita K. (Eylül 2009). "Bölüm 75: Astım". Wolfson, Allan B .; Harwood-Nuss, Ann (editörler). Harwood-Nuss'un Acil Tıp Klinik Uygulaması (5. baskı). Lippincott Williams ve Wilkins. s. 432–. ISBN 978-0-7817-8943-1.
- ^ NHLBI Rehberi 2007, s. 1
- ^ a b "Küresel Astım Raporu 2014". Arşivlendi 27 Nisan 2016'daki orjinalinden. Alındı 10 Mayıs 2016.
- ^ Örgüt, Dünya Sağlık (2008). Küresel hastalık yükü: 2004 güncellemesi ([Online-Ausg.] Ed.). Cenevre: Dünya Sağlık Örgütü. s. 35. ISBN 978-92-4-156371-0.
- ^ Maddox L, Schwartz DA (2002). "Astımın patofizyolojisi". Yıllık Tıp İncelemesi. 53: 477–98. doi:10.1146 / annurev.med.53.082901.103921. PMID 11818486.
- ^ Beckett PA, Howarth PH (Şubat 2003). "Astımda farmakoterapi ve hava yolu yeniden şekillenmesi?". Toraks. 58 (2): 163–74. doi:10.1136 / göğüs. 58.2.163. PMC 1746582. PMID 12554904.
- ^ Silva N, Carona C, Crespo C, Canavarro MC (Haziran 2015). "Pediatrik astım hastalarında ve ebeveynlerinde yaşam kalitesi: 20 yıllık araştırma üzerine bir meta-analiz". Farmakoekonomi ve Sonuçlar Araştırmasının Uzman Değerlendirmesi. 15 (3): 499–519. doi:10.1586/14737167.2015.1008459. hdl:10316/45410. PMID 25651982. S2CID 8768325.
- ^ "DSÖ Hastalık ve yaralanma ülke tahminleri". Dünya Sağlık Örgütü. 2009. Arşivlendi 11 Kasım 2009'daki orjinalinden. Alındı 11 Kasım, 2009.
- ^ "Astım prevalansı". Verilerle Dünyamız. Alındı 15 Şubat 2020.
- ^ "Dünya Sağlık Örgütü Bilgi Formu No 307: Astım". 2011. Arşivlenen orijinal 2011-06-29 tarihinde. Alındı 17 Ocak, 2013.
- ^ GINA 2011, s. 3
- ^ Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, vd. (Aralık 2012). "289 hastalık ve yaralanmanın 1160 sekeli için sakatlıkla geçen yıllar (YLD'ler) 1990–2010: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz". Lancet. 380 (9859): 2163–96. doi:10.1016 / S0140-6736 (12) 61729-2. PMC 6350784. PMID 23245607.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, ve diğerleri. (Aralık 2012). "1990 ve 2010'da 20 yaş grubu için 235 ölüm nedeninden küresel ve bölgesel ölüm: Küresel Hastalık Yükü Çalışması 2010 için sistematik bir analiz". Lancet. 380 (9859): 2095–128. doi:10.1016 / S0140-6736 (12) 61728-0. hdl:10536 / DRO / DU: 30050819. PMID 23245604. S2CID 1541253.
- ^ Dünya Sağlık Örgütü. "WHO: Astım". Arşivlenen orijinal 15 Aralık 2007'de. Alındı 2007-12-29.
- ^ Bush A, Menzies-Gow A (Aralık 2009). "Pediyatrik ve yetişkin astım arasındaki fenotipik farklılıklar". Amerikan Toraks Derneği Bildirileri. 6 (8): 712–9. doi:10.1513 / pats.200906-046DP. PMID 20008882.
- ^ Weiss AJ, Wier LM, Stocks C, Blanchard J (Haziran 2014). "Amerika Birleşik Devletleri'ndeki Acil Servis Ziyaretlerine Genel Bakış, 2011". HCUP İstatistik Özeti # 174. Rockville, MD: Sağlık Hizmetleri Araştırma ve Kalite Ajansı. Arşivlendi 2014-08-03 tarihinde orjinalinden.
- ^ Grant EN, Wagner R, Weiss KB (Ağustos 1999). "Toplumumuzda ortaya çıkan astım kalıpları üzerine gözlemler". Alerji ve Klinik İmmünoloji Dergisi. 104 (2 Pt 2): S1-9. doi:10.1016 / S0091-6749 (99) 70268-X. PMID 10452783.
- ^ Bousquet J, Bousquet PJ, Godard P, Daures JP (Temmuz 2005). "Astımın halk sağlığına etkileri". Dünya Sağlık Örgütü Bülteni. 83 (7): 548–54. PMC 2626301. PMID 16175830.
- ^ Anderson HR, Gupta R, Strachan DP, Limb ES (Ocak 2007). "50 yıllık astım: 1955'ten 2004'e Birleşik Krallık trendleri". Toraks. 62 (1): 85–90. doi:10.1136 / thx.2006.066407. PMC 2111282. PMID 17189533.
- ^ Masoli, Matthew (2004). Küresel Astım Yükü (PDF). s. 9. Arşivlenen orijinal (PDF) 2013-05-02 tarihinde.
- ^ "Birleşik Krallık'ta astıma bağlı ölüm oranı Avrupa'da en yüksekler arasında, hayır kurumu analizleri". Pharmaceutical Journal. 3 Mayıs 2018. Alındı 13 Ağustos 2018.
- ^ "Çocuklar Eylül'de okula döndüğünde astım atakları üç katına çıkar". NHS UK. 3 Temmuz 2019. Alındı 23 Ağustos 2019.
- ^ a b c Barrett ML, Wier LM, Washington R (Ocak 2014). "Astım için Pediatrik ve Yetişkin Hastanelerinde Kalma Eğilimleri, 2000–2010". HCUP İstatistik Özeti # 169. Rockville, MD: Sağlık Hizmetleri Araştırma ve Kalite Ajansı. Arşivlendi 2014-03-28 tarihinde orjinalinden.
- ^ Rosner, Fred (2002). "Ünlü Bir Ortaçağ Hekimi olan Moses Maimonides'in Hayatı" (PDF). Einstein Quart J Biol Med. 19 (3): 125–28. Arşivlendi (PDF) 2009-03-05 tarihinde orjinalinden.
- ^ Thorowgood JC (Kasım 1873). "Bronşiyal Astımda". İngiliz Tıp Dergisi. 2 (673): 600. doi:10.1136 / bmj.2.673.600. PMC 2294647. PMID 20747287.
- ^ Gaskoin G (Mart 1872). "Astım Tedavisi Hakkında". İngiliz Tıp Dergisi. 1 (587): 339. doi:10.1136 / bmj.1.587.339. PMC 2297349. PMID 20746575.
- ^ Berkart JB (Haziran 1880). "Astım Tedavisi". İngiliz Tıp Dergisi. 1 (1016): 917–8. doi:10.1136 / bmj.1.1016.917. PMC 2240555. PMID 20749537.
Berkart JB (Haziran 1880). "Astım Tedavisi". İngiliz Tıp Dergisi. 1 (1017): 960–2. doi:10.1136 / bmj.1.1017.960. PMC 2240530. PMID 20749546. - ^ Bosworth FH (1886). "Saman Nezlesi, Astım ve Müttefik Duygulanımlar". İşlemler ... Amerikan Klimatoloji Derneği Yıllık Toplantısı. Amerikan Klimatoloji Derneği. Yıllık toplantı. 2: 151–70. PMC 2526599. PMID 21407325.
- ^ Doig RL (Şubat 1905). "Epinefrin; Özellikle Astımda". California Eyalet Tıp Dergisi. 3 (2): 54–5. PMC 1650334. PMID 18733372.
- ^ von Mutius E, Drazen JM (Mart 2012). "Astımlı bir hasta 1828, 1928 ve 2012'de tıbbi yardım istiyor." New England Tıp Dergisi. 366 (9): 827–34. doi:10.1056 / NEJMra1102783. PMID 22375974. S2CID 5143546.
- ^ Crompton G (Aralık 2006). "Son elli yılda solunan astım tedavisinin kısa geçmişi". Primary Care Solunum Dergisi. 15 (6): 326–31. doi:10.1016 / j.pcrj.2006.09.002. PMC 6730840. PMID 17092772.
- ^ David McCullough (1981). At Sırtında Sabahlar: Sıradışı Bir Ailenin, Kaybolan Bir Yaşam Biçiminin ve Theodore Roosevelt Olan Eşsiz Çocuğunun Hikayesi. Simon ve Schuster. s. 93–108. ISBN 978-0-7432-1830-6. Arşivlendi 2015-04-07 tarihinde orjinalinden.
- ^ a b Opolski M, Wilson I (Eylül 2005). "Astım ve depresyon: literatürün pragmatik bir incelemesi ve gelecekteki araştırmalar için öneriler". Ruh Sağlığında Klinik Uygulama ve Epidemiyoloji. 1: 18. doi:10.1186/1745-0179-1-18. PMC 1253523. PMID 16185365.
Notlar
- Ulusal Astım Eğitimi ve Önleme Programı (2007). "Uzman Paneli Raporu 3: Astım Teşhisi ve Tedavisi için Yönergeler" (PDF). Ulusal Kalp Akciğer ve Kan Enstitüsü. Arşivlenen orijinal (PDF) 2013-10-19 tarihinde. Alındı 2005-08-31.
- "Astım Tedavisine İlişkin İngiliz Rehberi" (PDF). İngiliz Toraks Derneği. 2012 [2008].
- "Astım Tedavisi ve Önleme için Küresel Strateji" (PDF). Astım için Küresel Girişim. 2011. Arşivlenen orijinal (PDF) 2012-11-20 tarihinde.
Dış bağlantılar
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |






