Feokromositoma - Pheochromocytoma
Bu makalenin birden çok sorunu var. Lütfen yardım et onu geliştir veya bu konuları konuşma sayfası. (Bu şablon mesajların nasıl ve ne zaman kaldırılacağını öğrenin) (Bu şablon mesajını nasıl ve ne zaman kaldıracağınızı öğrenin)
|
| Feokromositoma | |
|---|---|
| Diğer isimler | Feokromositoma, adrenal medüller tümör, Chromaffin Hücreli Tümörler, Paraganglioma |
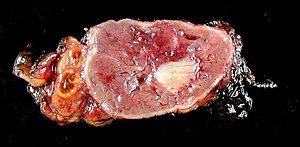 | |
| Normal kalıntı adrenal bez (solda), bir feokromositomaC (sağda) adrenal medulla ile birlikte | |
| Telaffuz |
|
| Uzmanlık | Endokrinoloji, onkoloji |
| Semptomlar | Hipertansiyon, taşikardi, terlemek, baş ağrısı, solgunluk |
| Komplikasyonlar | Hipertansif kriz |
| Teşhis yöntemi | Yüksek plazma içermez metanefrinler, plazma katekolaminler veya idrar katekolaminler |
| Tedavi | Cerrahi, kemoterapi, radyasyon ve farmakolojik ajanlar |
| Sıklık | 100.000 kişi-yılı başına 0,8 [1] |
Feokromositoma (PHEO veya PCC) nadirdir, chromaffin hücresi tümörü adrenal medulla.[2] Bir feokromasitoma ile aynı hücrelerden oluşan bir tümör, böbrek üstü bezi dışında geliştiğinde, buna bir Paraganglioma.[3] Bu nöroendokrin tümörler, büyük miktarlarda üretme ve salma yeteneğine sahiptir. katekolaminler, metanefrinler veya metoksitiramin, dahil olmak üzere en yaygın semptomlarla sonuçlanır hipertansiyon (yüksek tansiyon), taşikardi (hızlı kalp atış hızı) ve diyaforez (terlemek).[4] Ancak, bu tümörlerin tümü katekolamin salgılamayacaktır. Biyokimyasal olarak sessiz olarak anılmayanlar ve ağırlıklı olarak kafa ve boyun.[5] Biyokimyasal olarak sessiz hastalığı olan hastalar, yukarıda açıklanan tipik hastalık belirtilerinden muzdarip olmazken, tümörler büyür ve baş ve boynun etrafındaki yapıları sıkıştırır ve pulsatile neden olabilir. kulak çınlaması (kulak çınlaması), işitme kaybı, işitsel dolgunluk, nefes darlığı (nefes almada zorluk) ve ses kısıklığı.[6] Baş ve boyun tümörleri parasempatikken, sempatik muadilleri ağırlıklı olarak karın ve pelviste, özellikle de Zuckerkandl organı.[7]
Belirti ve bulgular
işaretler ve semptomlar feokromositoma ile ilgili olanlar sempatik sinir sistemi hiperaktivite.[8] Klasik üçlü şunları içerir: baş ağrısı (muhtemelen yüksek kan basıncıyla ilgili veya hipertansiyon ), taşikardi / yüksek kalp atış hızı ve diyaforez (özellikle geceleri aşırı terleme). Bununla birlikte, hastaların sürekli semptomlar yaşaması olası değildir. Nedeniyle paroksismal katekolamin sentezinin ve salımının doğası gereği, hastalar, tümörlerinin belirti ve semptomları ile aniden bunaldıkları "ataklar" veya "büyüler" yaşayabilir.[9] Ataklar kendiliğinden (uyarı olmaksızın) meydana gelebilir veya çeşitli farmasötik ajanlar, yiyecekler, intraoperatif tümör manipülasyonu ile tetiklenebilir, entübasyon veya anestezi indüksiyonu sırasında.[10]

| Yaşam tarzı | İlaçlar | Diyet |
|---|---|---|
| Fiziksel çaba | Histamin | Peynir |
| Kaygı / Stres | Metoklopramid | Fermente şarap / bira |
| Travma / Ağrı | Glukagon | Domates |
| Miktürisyon | ACTH | Kahve çekirdekleri |

Yukarıdaki semptomlar klasik olsa da, diğer yaygın klinik belirtiler rapor edilmiş ve şunları içermektedir (belirli bir sırayla değil)[4][10]
- Solukluk
- Isı tahammülsüzlüğü
- Kilo kaybı
- Göğüs ve / veya Karın Rahatsızlığı
- Mide bulantısı /Kusma
- Kabızlık
- Ortostatik hipotansiyon
- Medikal olarak, yatma veya oturma pozisyonundan ayakta durma pozisyonuna geçtikten sonra sistolik kan basıncında (üst rakam) 20 mm Hg veya diyastolik kan basıncında (alt rakam) 10 mm Hg azalma olarak tanımlanır.[12]
- Hızla pozisyon değiştirdikten sonra sersemlik veya baş dönmesi hissi
- Psikolojik Tezahürler
- Kaygı, Panik ataklar, Sinirlilik, Titreme
- Hiperglisemi (yüksek kan şekeri)
Komplikasyonlar
Feokromositoma semptomları oldukça yaygın olmakla birlikte, hastalık "büyük taklit" olarak adlandırılmıştır.[13] Literatür, hipertansiyonlu hastaların sadece% 0.1'inin bu nadir endokrin bozukluk tanısı aldığını ve semptomatik hastaların genellikle çok daha yaygın hastalıklarla karıştırıldığını bildirmektedir.[14] Semptomlar sıklıkla olduğu gibi paroksismal (epizodik / sporadik), sorun "kendiliğinden kaybolduğu" için hastalar hemen tedaviye başvurmayabilirler. Dahası, ideal klinik senaryoda (50'li yaşların ortasında yaşlı bir kadın) resmedildiği zaman, ani kızarma, terleme ve hızlı kalp atışı atakları ile karıştırılabilir. menopoz öncesi ilişkili sıcak basması. Yönetilmeyen feokromositoma tehlikelidir ve ölüm dahil ciddi komplikasyonlara yol açabilir.[15][birincil olmayan kaynak gerekli ] kardiyovasküler sistem en yaygın olanıdır.[16][17][18]
Kardiyovasküler sistem
- Hipertansif kriz: Feokromositoma ile ilişkili hipertansif acil durumlar, en çok korkulan klinik belirtilerden biridir. Ataklar rastgeledir ve bir tetikleyiciye (yukarıdaki İşaretler ve Semptomlara bakınız) ikincil olarak veya bir katekolamin dalgalanmasından sonra kendiliğinden meydana gelebilir.[17] Hakim semptom, geleneksel tedavi rejimlerine yanıt vermeyen ve tehdit oluşturan yüksek sistolik kan basıncıdır (> 200 mmHg). son organ hasarı.[16] Hastaların diğer organlara daha fazla zarar vermesini ve / veya ölümü önlemek için acil, hayat kurtarıcı tedaviye ihtiyaçları vardır.
- Miyokardiyal İskemi / Enfarktüs: Kalp krizi genellikle önemli ölçüde plak birikmesinden kaynaklanır (ateroskleroz ) içinde koroner gemiler. Feokromositoma hastaları, genel olarak plak birikimi olmamasına rağmen miyokard enfarktüsü ile başvururlar, bu da miyokard enfarktüsü için farklı bir mekanizma olduğunu gösterir. Mevcut araştırma, tümörün doğrudan etkileşime giren büyük miktarda katekolamin salgıladığını varsaymaktadır. miyokardiyal (kalp) doku ve oksijen yoksunluğu dahil olumsuz etkiler uygulayarak hızlanmaya neden olur. yara izi ve hücre ölümü.[16]
- Toksik Kalp kası iltihabı: Olmayan hastalarda bile miyokardiyal hasar, aşırı katekolaminler anormal ST üzerinde değişiklikler EKG. Norepinefrin (bir katekolamin), koroner kan akışını inhibe ederek ve hücreleri oksijenden mahrum bırakarak hasarlı kalp dokusuna yol açtığı ve dolayısıyla iskemik doku.[18] Neyse ki, tümör eksizyonu ve ardından katekolaminlerin bastırılmasının ardından, hasarın geri döndürülebilir olduğu kanıtlanmıştır.
- Kardiyomiyopati: Feokromositoma, (miyokardit, yukarıya bakınız) dahil olmak üzere çeşitli kardiyomiyopati türlerinde rol oynamıştır. Genişletilmiş kardiyomiyopati ve stres kaynaklı veya Takotsubo kardiyomiyopatisi.[19] Diğer kardiyovasküler ilişkili komplikasyonlarda olduğu gibi, aşırı katekolaminler artan miyokardiyal yükten ve önemli fizyolojik stresten sorumludur.[20][birincil olmayan kaynak gerekli ] Mevcut literatür, katekolamin kaynaklı hasarın çoğunun geri döndürülebilir olduğunu ve dolayısıyla kardiyak yeniden şekillenmeye izin vermek ve daha fazla yıkımı önlemek için erken ve doğru tanı için argümanı güçlendirdiğini göstermektedir.[19][20]
- Aritmiler: Sinüs taşikardisi feokromasitoma ile ilişkili en yaygın anormal kalp ritmidir ve hastalar tarafından "çırpınan kalp" hissi olarak deneyimlenir veya çarpıntı.[16] Diğer birçok taşiaritmiler (hızlı kalp atış hızı) da bildirilmiştir.
Gergin sistem
- Serebrovasküler Kaza (İnme): Birden çok rapor ayrıntılı geçici iskemik ataklar veya feokromositoma hastalarında felç.[21][birincil olmayan kaynak gerekli ][22][23][24][25][26][27][birincil olmayan kaynak gerekli ] Feokromositoma hastası olan 130 hastanın katıldığı bir çalışmada, 7 hastaya geçici iskemik atak teşhisi kondu (nörolojik defisit tamamen çözüldü) ve 3 hasta kalıcı semptomlarla inme geçirdi.[28]
- Baş ağrısı: Baş ağrıları, feokromositomanın temel klinik belirtilerinden biridir ve zayıflatıcı ağrıya neden olabilir. İncelenen hastaların çoğu, ağrılarının aniden başladığını ve aniden sona erdiğini bildirmiş ve ağrıyı şiddetli, iki taraflı zonklama olarak tanımlamıştır (ancak şiddet ölçeği yayınlanmamıştır). Çalışılan hastaların% 71'i baş ağrısı bildirirken, etkilenen hastaların% 20'sinden biraz fazlası ilişkili olduğunu onayladı mide bulantısı kusma fotofobi veya fonofobi, tipik olarak ilişkili olan migren.[29][birincil olmayan kaynak gerekli ]
İdrar sistemi
- Akut Böbrek Yetmezliği: Birkaç rapor detaylandırılmıştır rabdomiyoliz (hızlı iskelet kası bozulması) Akut böbrek hasarı ve geçici ihtiyaç diyaliz tanı konmamış feokromositoma hastasında birincil başvuru semptomları olarak.[30][31][32][33][birincil olmayan kaynak gerekli ] Böbrek yetmezliği, katekolamin kaynaklı kas hasarı ile ortaya çıkar. Norepinefrin, damarların daralmasına neden olarak kan akışını sınırlar ve iskemiye neden olur.[30]
Çoklu organ disfonksiyon sendromu (MODLAR)[34]: Artmış enflamatuar yanıtın neden olduğu çoklu organ disfonksiyonu, dahil olan sistemlerin sayısına bağlı olarak artan mortalite ile ciddi, hayatı tehdit eden bir acil durumdur.[35] Feokromositoma ile ilişkili MODS, çoklu organ yetmezliği ile ilişkilidir, yüksek ateş > 40 santigrat derece, nörolojik belirtiler ve hipo veya hipertansiyonla sonuçlanan kardiyovasküler instabilite.[36] Hipertansif bir krizin aksine feokromositoma ile ilişkili MODS, geleneksel alfa reseptör ajanlarına yanıt vermeyebilir ve klinik stabilite sağlanamazsa acil cerrahi eksizyon gerektirebilir.[birincil olmayan kaynak gerekli ]
Genetik
Mevcut tahminler, tüm feokromositomaların% 40'ından fazlasının kalıtsal bir hastalıkla ilişkili olduğunu tahmin etmektedir. germ hattı duyarlılık mutasyonu.[37] Tümörlerin kalan% 60'ının% 30'undan fazlası bir somatik mutasyon.[38] Amerika Birleşik Devletleri, genetik mirasla olan yüksek ilişki göz önüne alındığında Endokrin Derneği feokromasitoma teşhisi konan tüm hastaların, dikkate alınması için bir genetik danışman ile bir değerlendirmeye tabi tutulmasını önerir. genetik test.[39] En son veriler, 25 feokromositoma duyarlılık geni olduğunu göstermektedir; ancak, sadece 12 tanesi iyi bilinen bir sendromun parçası olarak kabul edilmektedir.[7] Feokromasitoma hastasının genetik durumunu belirlemek çok önemlidir - her gen farklı bir modelde kalıtılır, belirli hastalık özellikleriyle ilişkilendirilir ve belirli tedavi seçeneklerine daha olumlu yanıt verebilir. Ayrıca erken teşhis, hekimlere feokromositoma hastalarının birinci derece akrabaları için tarama önerileri konusunda yol gösterebilir.[40] Nasıl ve ne zaman olduğuna dair mevcut bir fikir birliği yoktur. asemptomatik taşıyıcılar (feokromasitoma ile ilişkili genetik bir varyantı olan ancak mevcut hastalık kanıtı olmayan birey) değerlendirilmelidir. Hastalığın ilerlemesini izlemek için biyokimyasal (kan çalışması) değerlendirme ve tüm vücut görüntüleme arasında değişen kişiselleştirilmiş bir tarama planı geliştirmek için hasta ve sağlayıcıyla bireysel düzeyde görüşmeler yapılmalıdır.[41][birincil olmayan kaynak gerekli ]
Pediyatrik hususlar
Ek uygulamalar, küçüğün duygusal ve psikolojik sağlığının korunmasına yardımcı olabilir. Tarama multidisipliner bir ekip içerir (endokrinolog, onkolog, psikolog, genetikçi, ebeveyn ve çocuk) ana odağın çocuğu desteklemek olduğu yer.[42]
- Ailenin kutladığı kutlama günlerinde yapılan testlerden elde edilen olumlu sonuç, gelecekte bu olaylarla ilişkili mutluluğu maskeleyebilir.
- Her seferinde bir pediatrik kardeşi test etmek, sonuçlar geri geldiğinde ailenin odak noktasını daraltmasına ve her bir kardeşi ayrı ayrı desteklemesine olanak tanır.
- Kardeşi olumlu ise olumsuz bir sonuç çocuğu üzebilir; soru sorma ve sonuçları işleme fırsatı faydalı olabilir.
Kalıtsal sendromlar
Aşağıdaki tablo (lar) iyi bilinen kalıtsal feokromasitoma gen varyantlarının klinik özelliklerini detaylandırmaktadır.[43][44][45][40][38][37][46]
| Gen | Miras | Penetrans | Metastatik Potansiyel | 1Ö Hastalık Özellikleri | |
|---|---|---|---|---|---|
| ERKEK2 | RET | Otozomal Dominant | 40–50% | <5% | Medüller tiroid karsinomu, hiperparatiroidizm, Marfanoid habitus, feokromositoma |
| VHL | VHL | 10-30% | 5% | Renal hücreli karsinom, pankreas NET, retina ve CNS hemanjiyoblastom, feokromositoma | |
| NF1 | NF1 | 1–5% | 12% | Nörofibromlar, cafe-au-lait macules, lisch nodülleri bilişsel bozukluk, feokromasitoma |
ERKEK2 (Çoklu Endokrin Neoplazi-2); VHL (von-Hippel Lindau); NF1 (Nörofibromatozis-1); AĞ (Nöroendokrin Tümör); CNS (Merkezi sinir sistemi)
| Gen | Miras | Penetrans | Metastatik Potansiyel | 1Ö Hastalık Özellikleri | |
|---|---|---|---|---|---|
| PGL1 | SDHD | Otozomal Dominant | 90% | <5% | Baş ve boyun paraganglioma, feokromositoma, gastrointestinal stromal tümör |
| PGL2 | SDHAF2 | 100% | Düşük | Baş ve boyun paraganglioma | |
| PGL3 | SDHC | Otozomal Dominant | Tutarsız | Tutarsız | Feokromositoma, baş ve boyun paraganglioma, gastrointestinal stromal tümör |
| PGL4 | SDHB | 30–50% | 30–70% | Baş ve boyun paraganglioma, feokromositoma, gastrointestinal stromal tümör | |
| PGL5 | SDHA | 10–15% | Düşük | Feokromositoma, baş ve boyun paraganglioma, gastrointestinal stromal tümör |
SDHx (Süksinat Dehidrojenaz Alt Birimi x)
| Miras | Penetrans | Metastatik Potansiyel | 1Ö Hastalık Özellikleri | |
|---|---|---|---|---|
| MAX | Otozomal Dominant | Tutarsız | <5% | İki taraflı feokromositoma |
| TMEM127 | Tutarsız | Düşük | Feokromositoma, baş ve boyun paraganglioma |
MAX (MYC İlişkili Faktör X); TMEM127 (Transmembran Proteini 127)
Diğer gen varyantları
Diğer, nadir feokromositoma ile ilişkili duyarlılık genlerine ilişkin yayınlanmış birkaç vaka raporu vardır:
- Pacak-Zhuang Sendromu[47][48][49][50][51]
- Hipoksi ile indüklenebilir faktör 2 alfa (HIF2A )
- Polisitemi
- Duodenal somatostatinoma
- Retina ve koroid vasküler değişiklikler
- Paraganglioma / Feokromositoma
- Feokromasitoma ve Dev Hücreli Tümör Kemik[52]
- H3 histon, aile 3A (H3F3A ), zigotik sonrası G34W
- Feokromositoma / Paraganglioma
- Carney Triad[53]
- Gastrointestinal stromal tümör
- Pulmoner kondrom
- Paraganglioma
- Carney-Stratakis Sendromu[54]
- Gastrointestinal stromal tümör
- Paraganglioma
Birkaç ek gen varyantı tanımlanmıştır, ancak sağlanan bilgiler tutarsızdır ve bu mutasyonların gerçekten feokromositoma duyarlılık genleri olup olmadığı konusunda toplulukta bir fikir birliğine varılamamıştır.
Teşhis
Diferansiyel
Bir hastada feokromasitomanın karakteristik belirti ve semptomları varsa ve ek biyokimyasal (kan çalışması) değerlendirmeye alınma kararı verilirse, ayırıcı tanı bir şey olma olasılığı daha yüksek olduğu için önemlidir diğer 100.000 kişi-yılı başına 0.8 nispi sıklıkta verilen bir feokromositoma.[1]
| Endokrin | Kardiyovasküler | Nörolojik | Psikiyatrik | Diğer |
|---|---|---|---|---|
| Hipertiroidizm | Kalp yetmezliği | Migren | Kaygı | Porfiri |
| Karsinoid Sendromu | Aritmiler | İnme | Panik atak | İlaçlar[b] |
| Hipoglisemi | İskemik kalp hastalığı | Epilepsi | Madde kullanımı[c] | |
| Menopoz Sendrom | Baroreflex Hatası | Menenjiyom | Bulgusal Bozukluk[d] | |
| Medüller Tiroid Karsinomu | – | Tencere | – |
Notlar
- ^ Lenders ve diğerleri, Phaeochromocytoma'dan alınmıştır. Neşter. 366(9486); 665–675.[2]
- ^ Monoamin Oksidaz İnhibitörleri, Klonidin Para çekme
- ^ Kokain kullanımı dahil ancak bununla sınırlı olmamak üzere
- ^ Reçetesiz satılan ilaçların kötüye kullanılması psödoefedrin Sempatomimetikler
Biyokimyasal değerlendirme
Altın standardı
Yüksek plazma içermez metanefrinler feokromasitoma için altın standart tanı olarak kabul edilir.[55] 10'dan fazla çalışma, duyarlılık ve özgüllük bu testin sırasıyla% 97 ve% 93'ü; ancak, hala endişeler var yanlış pozitif doğru klinik senaryo ile sonuçlanır.[4] Feokromasitoma için bir biyokimyasal analizi yorumlarken, sağlayıcı (1) toplama koşullarına (2) çok dikkat etmelidir. herşey hastanın aldığı ilaçlar ve (3) diyetleri.[56]
- Toplama Koşulları: Bir anda çizilebilen birçok rutin laboratuvar testinin aksine, ideal koşulları ve doğru bir örneği sağlamak için izlenmesi gereken birkaç öneri vardır. Mevcut araştırmalar, kan çalışmasının yalnızca hasta dinlendikten sonra yapılması gerektiğini göstermektedir. sırtüstü (sırt üstü düz) toplamadan 30 dakika önce.[birincil olmayan kaynak gerekli ][57][58] Bu senaryoda belirli sırtüstü referans değerleri kullanılmalıdır. Bu koşulların sağlanması zordur ve çoğu kurumda maliyetli olabilir. Bu durumlarda, yanlış pozitif sonuçları ortadan kaldırmak için oturma pozisyonunda pozitif bir sonucun ardından dinlenmiş, sırtüstü bir çekme tekrarlanabilir.[56]
- Farmasötik Müdahale: Birçok reçete, tezgahın üzerinden ve yasadışı maddeler, plazma metanefrinlerinin uygun şekilde toplanmasını engelleyebilir ve yanlış pozitif sonuçlara yol açabilir. Sağlayıcılar, bir hastanın ilaç listesini ayrıntılı olarak gözden geçirmeli ve müdahale eden ilaçlardan herhangi birinin geçici olarak kesilmesi mümkünse bir tartışma yapmalıdır. Yanlış bir şekilde yüksek metanefrinlere neden olan en çok bildirilen ilaçlar şunlardır: β-adrenoseptör blokerleri, fenoksibenzamin, trisiklik antidepresanlar, monoamin oksidaz inhibitörleri serotonin norepinefrin geri alım inhibitörleri (SNRI ), ve metildopa.[59][birincil olmayan kaynak gerekli ][56] Bu ilaçların çoğu genellikle psikiyatrik durumlar için reçete edildiğinden, hasta feokromasitoma için değerlendirme yapılırken alternatif terapötik seçenekleri kolaylaştırmak için reçeteyi yazan kişi ile görüşmek gerekebilir.[59] Olası reçeteli ilaçlar tutulduktan sonra, reçetesiz satılan ilaçların / takviyelerin yanı sıra yaygın olarak kullanılan ilaçların gözden geçirilmesi önemlidir. parasetamol: asetaminofen ve psödoefedrin metanefrin seviyelerinde yanlış yükselmelere neden olur.[56][59] Son olarak, hastanın eğlence amaçlı madde kullanımı hakkında açık, yargılayıcı olmayan tartışmalara sahip olmak önemlidir. Amfetaminler, nikotin, ve kokain belirgin plazma norepinefrin seviyelerine neden olabilir.
- Yaşam Tarzı ve Diyet: Çoğu laboratuar çalışmasında olduğu gibi, hasta, alınmadan önceki gece yarısından sonra yemekten (oruç tutmaktan) kaçınmalıdır. Bununla birlikte, laboratuar çekimlerinden en az 12 saat önce nikotin, alkol ve egzersizden kaçınmak dahil olmak üzere bir metanefrin koleksiyonuna özgü başka öneriler de vardır.[7] Hastalar ayrıca toplamadan en az 24 saat önce katekolamin içeren gıdalardan (meyveler, meyveli içecekler, çikolata, kafein, domates, fasulye, kuruyemiş ve patates) kaçınmalıdır.[birincil olmayan kaynak gerekli ][60][61]
Yukarıdaki (3) koşullar, kontrol edilmezse yanlış pozitif sonuçlara katkıda bulunurken, normalin üst referans sınırının 3 ila 4 katından daha büyük herhangi bir değer, feokromositoma için tanısal kabul edilmelidir.[39][62]
Alternatif testler
Plazma testi yoksa yirmi dört saatlik idrar metanefrinleri kabul edilebilir bir alternatiftir.[63] Diğer ek biyobelirteçler de feokromositoma teşhisine yardımcı olmak için yardımcı olabilir, en önemlisi Kromogranin A. Feokromositoma hastasında yüksek katekolaminlerin özgüllüğü ile karşılaştırıldığında, kromogranin A, çeşitli nöroendokrin tümörlerde yüksek olan, spesifik olmayan bir polipeptiddir.[64] Bununla birlikte, İtalya'dan bir 2006 raporu, incelenen feokromositoma hastalarının% 90'ından fazlasının yüksek kromogranin A seviyeleri gösterdiğini ortaya koymuştur.[65] Metanefrin değerleri şüpheli ise, kromogranin A, bir tümörün varlığını tahmin etmek için yardımcı bir işaret olarak kullanılabilir.
Sınırda yükselen metanefrinler, hekim için tanısal bir zorluk teşkil eder - ilk adım, toplama koşulları, farmasötik müdahale ve olabilecek herhangi bir potansiyel diyet ve yaşam tarzı alışkanlıkları dahil olmak üzere, yukarıda açıklanan altın standart tanıyı takip etmek için ekstra önlemler alarak laboratuvarları tekrarlamaktır sonuçları değiştirin. Sorun teşkil eden ilaçlar kesilemezse veya tekrarlanan laboratuvarlar aynı kalırsa, bir klonidin bastırma testi.[birincil olmayan kaynak gerekli ][66] 1970'lerde ilaç klonidin hidroklorür, yeni bir ajan olarak piyasayı kasıp kavurdu. hipertansiyon; ancak bildirilen yan etkiler (mide bulantısı, kusma, uyuşukluk göz ve ağız kuruluğu kabızlık ve genelleştirilmiş zayıflık) uyumu sınırlar ve büyük ölçüde azaltılmış reçetelere sahiptir.[67] Klonidinin olumsuz yan etkileri sakıncalı olsa da, klonidinin en tehlikeli yönü geri çekilme geri tepmesi hipertansiyonudur - yani, ilaç aniden kesildiğinde, kan basıncı hızlı bir şekilde geri dönebilir veya orijinal değeri aşabilir.[68][69][70] Bununla birlikte, hastalık durumunun belirlenmesine yardımcı olmak için sınırlı ortamlarda tek seferlik, ağırlığa dayalı bir doz kullanılabilir.[56] Sonra oruç gece boyunca hastalar, bir başlangıç metanefrin kan alımı ve klonidin uygulaması için test sahalarına sunacaklardır. Kalacaklar sırtüstü (3) saat boyunca tekrar kan alınacaktır. Klonidin verildikten sonra plazma metanefrin seviyeleri yüksek kalırsa, pozitif bir sonuç (feokromositomayı gösterir) ortaya çıkacaktır. Sonuçlar aynı veya düşükse, test negatiftir ve hastada feokromositoma yoktur.[56] Bir hasta ise değil feokromositoma varsa aşırı derecede olabilirler hipotansif klonidin ardından. Hastanın bu testten sonra nakil için kendilerine güvenmemesi gerekir.
Plazma metoksitiramin, katekolaminin bir parçalanma ürünüdür, dopamin. Baş ve boyun paragangliomaları genellikle dopamin salgılarlar, ancak feokromositoma ile ilişkili karakteristik semptomlara neden olmadıkları için "biyokimyasal olarak sessiz" olarak anılırlar. Bununla birlikte, metoksitiramin, baş ve boyun tümörlerini saptamak için kullanılabilir.[birincil olmayan kaynak gerekli ][71] Daha fazla araştırma, biyobelirtecin aynı zamanda metastatik hastalık - bugüne kadar metastazların tek güncel biyokimyasal kanıtıdır.[72]
Biyokimyasal fenotipler

Tanı koyarken, laboratuvar değerleri de hekime tip, konum, boyut ve ilişkili tümör hakkında önemli bilgiler sağlayabilir. genotip.[62] Sağlık hizmeti sağlayıcıları tarafından hasta bakımını yönlendirmek için kullanılabilecek (3) önemli, iyi bilinen biyokimyasal fenotipler vardır.[73]
- Adrenerjik (Adrenalin ve metanefrin )
- Daha olası bir böbrek üstü bezi tümör[birincil olmayan kaynak gerekli ][74]
- Plazma metanefrin seviyeleri, kombine normetanefrin ve metanefrin seviyelerinin% 15'inden fazlasına yükseldiğinde, bir adrenal tümör veya daha önce eksize edilmiş bir adrenal tümörün nüksü tahmin edilebilir.
- Hastaların klasikle ortaya çıkma olasılığı daha yüksektir, paroksismal yukarıda açıklanan (epizodik) semptomlar[62]
- Noradrengeric (Norepinefrin ve normetanefrin )
 Norepinefrinin yapısı
Norepinefrinin yapısı- Ekstra adrenal bir tümörü gösterme olasılığı daha yüksektir[74]
- Hastaların sürekli, kalıcı feokromositoma ile ilişkili semptomlar gösterme olasılığı daha yüksektir (hipertansiyon ve taşikardi ) bir adrenerjik fenotip ile klasik epizot olanlarla karşılaştırıldığında[62]
- Hastalarda yaygın von-Hippel Lindau ve süksinat dehidrojenaz alt birim X genetik varyantları[62]
- Dopaminerjik (Dopamin ve 3-metoksitiramin)
 Dopaminin yapısı
Dopaminin yapısı- Baş ve boynun ekstra adrenal tümörünü gösterme olasılığı daha yüksektir[73]
- Hastaların asemptomatik olma olasılığı daha yüksektir; ancak, spesifik olmayan belirtilerle sunabilirler. mide bulantısı, kusma, karın ağrısı, ishal ve dopamin reseptörlerinin uyarılmasına ikincil olarak kilo kaybı gastrointestinal sistem[62]
- Özellikle yaygın süksinat dehidrojenaz alt birimi B genetik varyantlar [62]
Hem adrenerjik hem de noradrenerjik fenotipte, metanefrin ve normetanefrinin plazma veya idrar konsantrasyonlarının toplamı ne kadar büyükse, beklenen tümör çapı o kadar büyük olur.[74]
Tümör lokalizasyonu
Anatomik görüntüleme
Anatomik görüntüleme, bilgisayarlı tomografi (CT) [CAT taraması] veya manyetik rezonans görüntüleme (MR) taramaları. Bu görüntüleme modaliteleri, başlangıçta tümörün yerini belirlemeye ve boyut, morfoloji ve bitişik iç yapılarla yapısal ilişki hakkında ayrıntılı bilgi sağlamaya hizmet eder.[75] Geleneksel olarak bir hasta, biyokimyasal bir değerlendirmeyi gerektiren feokromositoma ile ilgili semptomları doktoruna sunar. Sonuçlar pozitifse, hasta bir CT veya MR taraması ile anatomik görüntülemeye yönlendirilir. Bununla birlikte, anatomik görüntüleme daha kolay elde edilebilir hale geldikçe, hastalar bir endokrinolog sonra tesadüfi (beklenmeyen bulgu) adrenal nodül başka bir nedenle sipariş edilen bir taramada bulundu.[76] Örneğin, "Hasta M", karın ağrısı için yerel acil servisine başvurur ve apandisiti dışlamak için bir BT istenir; Ancak radyolog 3,5 santimetrelik bir sağ adrenal kitle olduğunu not eder.
Olmasa da uzlaşma feokromasitomada tercih edilen görüntüleme yöntemi CT veya MR ise, her yöntemin ilişkili güçlü ve zayıf yönleri vardır. CT hastayı iyonlaşmaya maruz bıraktığı için radyasyon MR, çocuklarda ve hamile kadınlarda tercih edilmektedir.[77] Ayrıca, intravenöz kontrast CT'de kullanılması neden olabilir böbrek Hasar ve bu nedenle önceden hasar görmüş hastalarda kaçınılmalıdır.[78] Bununla birlikte, uzun süre kapalı alanlarda kalmakla mücadele eden hastalar (klostrofobi ) bir CT'nin açık uçlu tasarımına kıyasla makine kapalı uçlu olduğu için MR'ı genellikle tolere edemez.[79] Hastalar endişeli hale geldiğinde ve makinenin içinde hareket etmeye başladığında, bu, CT tabanlı görüntülerde daha az meydana gelen hareket artefaktına neden olur.[80]
CT ve MR ile karşılaştırıldığında, ultrason tercih edilen bir görüntüleme yöntemi değildir ve feokromositoma hastasında kaçınılmalıdır. Bununla birlikte, iyonlaştırıcı radyasyondan kaçınmanın en önemli öncelik olduğu belirli hasta popülasyonlarında (çocuklar, hamile kadınlar), MR kullanılamadığında veya hasta taramayı tamamlayamadığında ultrason ek bir yöntem olarak kullanılabilir. Ayrıca, bir feokromasitoma hastasında akut adrenal kanamadan şüpheleniliyorsa, tanıyı doğrulamak için yukarıdaki görüntüleme modaliteleri veya ameliyat kullanılmadan önce, ultrason "ilk geçiş" için hızlı, ağrısız, radyasyonsuz ve ucuz bir yöntemdir.[81]
Fonksiyonel görüntüleme
Aşağıda tartışılan görüntüleme yöntemleri, tümör karakterizasyonu, Metastatik hastalık ve tedavi planlaması - tümörün yerini ayırt etmek veya cerrahi ekibin eksizyona hazırlanmasına yardımcı olmak için kullanılmazlar.[82] Çoğu feokromasitoma hastası için, fonksiyonel görüntüleme bir CT veya MR'ı takip edecektir. Anatomik görüntüleme, vücudun başka herhangi bir yerinde hastalık kanıtı olmaksızın yalnızca bir adrenal tümörü gösterirse ve metanefrin seviyeleri açıkça yükselirse, hızlı cerrahi eksizyon lehine fonksiyonel görüntülemeden vazgeçilebilir.[77] Son on yılda, feokromasitoma hastasını değerlendirmek için kullanılan beş işlevsel teknik olmuştur (1) 18F-florodeoksiglukoz Pozitron emisyon tomografi (18F-FDG EVCİL HAYVAN ), genellikle PET taraması olarak anılır, (2) iyot-123 meta-iyodobenzilguanadin (123I-MIBG), (3) 18F-flurodihidroksifenilalanin (18F-FDOPA ), (4) 68Ga-DOTA bağlı somatostatin analogları (68Ga-DOTA ), (5) 11C-Hidroksi efedrin (HED-PET). Bu noktadan itibaren, bu görüntüleme modaliteleri, parantez içinde bulunan kısaltılmış adlarında anılacaktır.

Feokromasitoma hastalarında kullanılan ilk fonksiyonel görüntüleme tekniği, 123BEN-MIBG sintigrafi (Sağdaki Resim). Katekolamine benzer yapıdaki bileşikler göz önüne alındığında norepinefrin (feokromositomalar tarafından salgılanan), MIBG, çoğu kişi tarafından alım için çok uygundur. nöroendokrin tümörler.[83] Ayrıca, bir hastanın bir MIBG taramasında pozitif olduğu tespit edilirse, bu hasta MIBG tedavisi için uygundur ve yaygın metastatik hastalıktan muzdarip olanlar için ek yollar sunar.[84] Bununla birlikte, daha ileri araştırmalar, MIBG'nin adrenal lezyonlarda mükemmel olmasına rağmen, ekstra adrenal paragangliomalı hastalarda, özellikle spesifik olanlarda çok daha az üstün olduğunu ortaya koymuştur. genetik varyantlar sevmek süksinat dehidrojenaz alt birimi X (SDHx).[72] Olarak Pozitron emisyon tomografi taramalar geliştirildi, MIBG feokromasitoma hastası için olan beğenisini yavaş yavaş yitirdi.[72]

Yukarıda belirtilen dört yöntemden, 18F-FDG EVCİL HAYVAN çoğu hastane sisteminde en yaygın ve kolayca bulunabilen fonksiyonel görüntüleme tekniğidir, ancak en az spesifik olanı nöroendokrin tümörler (Sol Resim). 2012 yılında, 200'den fazla hasta, zamanın mevcut altın standardını (MIBG / CT / MRI) yeni FDG PET ile karşılaştıran bir çalışmaya katıldı. Fonksiyonel muadili ile karşılaştırıldığında, FDG, biyokimyasal olarak aktif tümörleri olan hastalarda yumuşak doku ve kemik metastazlarını saptamada daha yüksek bir özgüllükle MIBG'den daha iyi performans göstermiştir.[72]
FDG-PET'in geliştirilmesinin ardından nöroendokrine özgü PET taramaları ortaya çıkmaya başladı. İlk olumlu görüntüleme yöntemlerinden biri, 18F-FDOPA baş ve boyun paragangliomalarının yanı sıra baş ve boyun dışındaki metastatik olmayan hastalığı tespit etmede yüksek duyarlılık göstermiştir.[72][85] Ne yazık ki, durumlarda metastatik hastalık, özellikle süksinat dehidrojenaz alt birimi B (SDHB ) mutasyonlar, 18F-FDOPA geleneksel FDG-PET'e göre daha düşüktü.[86] Bununla birlikte, diğer feokromasitoma duyarlılık genlerinde genetik varyantlara sahip hastalar için (NF1, VHL, RET ) 18F-FDOPA tercih edilen radyofarmasötik ajan haline gelmiştir.[87]
En yeni PET yöntemi şunları içerir: somatostatin reseptörü iki reseptör görüntüleme yazın 68Ga-DOTA analoglar.[80] Son on yılda, daha fazla araştırma, bu fonksiyonel görüntüleme modalitesinin çok çeşitli klinik senaryolarda üstünlüğünü göstermeye devam ediyor, hatta anatomik görüntülemeyi aşıyor (CT /BAY ) ile pediyatrik hastalarda süksinat dehidrojenaz (SDHx) mutasyonlar.[birincil olmayan kaynak gerekli ][88] FDOPA tutarsız olarak metastatik hastalığı tespit ederken, 68Ga-DOTA analoglar, metastatik feokromositomanın üstün lokalizasyonunu göstermiştir.[birincil olmayan kaynak gerekli ][89] 2019'da birebir bir çalışmada doğrudan karşılaştırıldığında, 68Ga-DOTA analoglar, özellikle metastatik kemik lezyonlarının saptanmasında FDOPA'dan daha iyi performans gösterdi.[90] DOTA analoglarının ilave bir yararı, aşağıdaki tedavi bölümünde tartışılacak olan peptid reseptörü radyonüklid terapisi ile tedavi etme yeteneğidir.[91]
Ayrıca, HED-PET'in karmaşık klinik senaryolarda feokromositoma teşhisi ve dışlanması ve şüpheli adrenal tümörlerin karakterize edilmesi için doğru bir araç olduğu gösterilmiştir.[92]
Yönetim
Ameliyat
2019 itibariyle feokromasitoma için tek küratif seçenek cerrahi rezeksiyondur.[93] Başarılı bir eksizyon, multidisipliner içeren çaba endokrinolog ve hasta ameliyat öncesi (aşağıda tartışılmıştır) ve cerrahi ekip ve anestezi uzmanı intraoperatif. Yukarıda belirtilen tüm ekipler arasında sık ve yeterli iletişim olmadan, olumlu bir sonuç çok daha zordur.[93] Amerika Birleşik Devletleri Endokrin Derneği Feokromasitoma için 2014 Klinik Uygulama Kılavuzu, laparoskopik adrenalektomi (minimal invaziv teknik), invaziv olmadıkları veya 6,0 santimetreden büyük olmadıkları sürece çoğu adrenal tümör için.[94] Daha büyük tümörlerin minimal invaziv bir yaklaşımla denenebileceğine dikkat etmek önemlidir, ancak ekip gerekirse açık bir prosedüre geçmeye hazırlıklı olmalıdır.[birincil olmayan kaynak gerekli ][95] Bir açık prosedür (geleneksel cerrahi teknik), tümör küçük, invaziv olmadığı ve manevra yapması kolay bir konumda olmadığı sürece, şu anda ekstra adrenal hastalık için tercih edilmektedir. Önceki veriler, minimal invaziv bir yaklaşıma ihtiyaç olduğunu gösterirken, kötü huylu ve / veya metastatik Mevcut araştırmalar başarılı bir operasyonun uygulanabilir olduğunu ve hastanede kalış süresinin kısaldığını gösteriyor.[birincil olmayan kaynak gerekli ][96] Son on yıldaki literatür, robotik tekniğin başarıyla kullanılabileceğini de göstermiştir. adrenal tümörler.[97]
Tipik olarak, tam veya tam bir adrenalektomi gerçekleştirilir; ancak, "kortikal koruyucu" olarak adlandırılan bir teknik, ömür boyu kaçınmak umuduyla böbrek üstü bezinin bir kalıntısını (parçasını) bırakabilir. steroid replasmanı sol ve sağ adrenal bezlerin çıkarılması gerekiyorsa.[98] Sorun, özellikle ERKEK ve VHL -bilateral feokromositomaların daha yüksek şansı olan ilgili hastalık.[birincil olmayan kaynak gerekli ][99] Adrenal dokudan çıkma riski tekrarlayan bir hastalıktır (tümör geri gelir). Bir 2019 kohort çalışması, feokromositoma için kortikal koruyucu adrenalektomi uygulanan hastalarda% 13 tekrarlayan oran olmasına rağmen, toplam adrenalektomi meslektaşlarına kıyasla sağkalımda azalma olmadığını bildirdi.[98]
Ameliyat öncesi yönetim
Muhtemelen, feokromasitoma cerrahi planının en önemli kısmı, yeterli bir preoperatif blokajdır. AŞIRI katekolaminler Her an patlamaya hazır, vücuda felaket getiren bir yanardağ olarak tanımlanmıştır.[100] Bir patlama herhangi bir zamanda meydana gelebilirken, en yaygın tetikleyicilerden ikisi anestezi ve doğrudan tümör manipülasyonu, eğer uygun şekilde hazırlanmadıysa feokromasitoma hastası için ameliyatı en tehlikeli zamanlardan biri haline getirir.[birincil olmayan kaynak gerekli ][101] Katekolamin krizinin üstesinden gelmeye yardımcı olmak için, Amerika Birleşik Devletleri Endokrin Derneği fonksiyonel (hormonal olarak aktif) tümörleri olan tüm hastalara ameliyat öncesi başlanmasını önerir. alfa-adrenoseptör Ameliyattan en az yedi gün önce abluka uygulayın.[94] Klinik senaryoya bağlı olarak, her biri kendi güçlü ve zayıf yönlerine sahip birkaç ilaç seçeneği vardır.
Alfa abluka
Hastanın kan basıncı orta derecede yükselmişse, seçici, kısa etkili bir alfa-1 adrenoseptör antagonisti (doksazosin, prazosin, terazosin ) tercih edilen ajandır.[100] Bununla birlikte, hasta "ilaç" olarak bilinen potansiyel yan etki konusunda uyarılmalıdır. ilk doz fenomeni. "Hastalar başlangıçta yukarıdaki ajanlardan birine maruz kaldıklarında, sersemlemiş, baş döndürücü, ve mide bulandırıcı, özellikle hızlı bir şekilde oturma pozisyonundan ayakta durma pozisyonuna geçerken kan basıncında azalma.[102] Bu etkiler zamanla azalacaktır, ancak sağlayıcılar düşük dozda başlayarak ve istenen miktara ulaşana kadar yavaşça artırarak bunlardan kaçınmaya çalışabilirler. Kontrolsüz olan hastada hipertansiyon seçici olmayan alfa-1 ve 2 adrenoseptör antagonisti (fenoksibenzamin ) kullanılmalıdır.[100] Ne yazık ki, yukarıda listelenen seçici maddelerle karşılaştırıldığında, fenoksibenzamin çok daha pahalıdır ve bazı hastalar için hemen bulunmayabilir. Yaygın yan etkiler Dahil etmek kuru ağız, burun tıkanıklığı, ve bozulmuş erkek boşalması hepsi zamanla bitmez ve hastayı sınırlayabilir uyma.[103] Nadir olmakla birlikte, hastalarda hormonal olarak aktif feokromositoma ve normal kan basıncı olabilir. 2014 yılında yapılan bir karşılaştırma, küçük bir doz kalsiyum kanal bloker (gibi amlodipin ) bazı kişilerde ameliyat öncesi kullanılabilir.[104] Bu, hastaların kan basıncını büyük ölçüde düşürmeyecek ve hipotansif ancak varsa cerrahi ve anestezi ekiplerine yardımcı olacaktır. hemodinamik kararsızlık operasyon sırasında.
Beta abluka
Yüksek kalp atış hızı (taşikardi ) ve yarışan bir kalp hissi (çarpıntı ) başlattıktan sonra takip edebilir alfa-adrenoseptör antagonisti. Eğer durum buysa, bir beta-adrenoseptör antagonisti daha sonra kalp atış hızını kontrol etmek için reçete edilir.[100] Alfa antagonistlerinde olduğu gibi, seçici (beta-1) ve seçici olmayan (beta-1 ve beta-2) adrenoseptör antagonistleri vardır. Seçici ajanlar (atenolol, metoprolol ) seçici olmayan maddelere (propranolol ).[100] Bir kaç tane var (Labetalol, karvedilol ) kombine alfa-beta-adrenoseptör antagonistleri. Alfa'dan yedi kat daha fazla beta-adrenoseptör antagonizması olduğu için bu ajanlardan mümkün olduğunca kaçınılmalıdır, bu da hipertansiyonu kötüleştirebilir ve bir katekolamin krizine yol açabilir.[güncellenmesi gerekiyor ][105]
Komplikasyonlar
beta-adrenoseptör antagonistleri Feokromositoma hastasında tek başına verilmemelidir - bu ciddi sonuçlara yol açabilir.[birincil olmayan kaynak gerekli ][106] In 1995, a team of physicians from London described the death of a person who had been recently diagnosed pheochromocytoma after initiation of propranolol seçici olmayan beta bloker. She quickly developed a hipertansif kriz giden şok, miyokardiyal enfarktüs, kalp yetmezliği, and dense right hemipleji. Despite attempts at resuscitation, the person died several days later.[107] This complication is related to the impact that alpha and beta-adrenoceptor antagonists have on kan damarları combined with the actions of katekolaminler. The normal blood vessel is open, allowing for adequate blood flow. When catecholamines activate the alpha receptor, the vessel constricts (gets smaller), which results in hipertansiyon.[108] However, when catecholamines active the beta receptor, the blood vessel dilates (gets larger) and allows for increased blood flow, reducing the blood pressure.[109] If a pheochromocytoma patient is sadece started on a beta-adrenoceptor antagonist, this reverses the protective vazodilasyon and worsens the patients hypertension.
Tartışma
While the pre-operative alpha and beta blockade discussed above is overwhelmingly recognized as the standard of care, particularly in the United States, there has been discussion at the international level if a blockade is necessary. In 2017, a team of researchers from Germany published an observational case series that called into question the current recommendations for a blockade.[110] The study examined the intraoperative maximal systolic arterial pressure in people with and without alpha-adrenoceptor blockade and found no difference in complications between the two groups.[110] The following year, a group from France published a similar article with a warning against waiting an entire week to begin alpha-blockade. The French researchers called for immediate surgical intervention and consideration of steps to mitigate any intraoperative catecholamine crisis.[111] These articles resulted in rebuttals[101][112] from research teams in the United States, but an international consensus has not yet been reached.
Perioperative fluid status
Excess catecholamines cause a decrease in the total kan basıncı, making a patient vulnerable to hipotansiyon operasyon sırasında.[113] Therefore, a high-sodium diet with adequate fluid intake should be encouraged prior to surgery.[114] Some institutions in the United States will even admit patients the night prior to surgery for intravenöz sıvı değişimi starting at midnight until the time of the operation.[100] However, a small trial from 2009 reported no difference in ölüm in patients treated with preoperative intravenous fluids compared to those who did not.[115]
In a 2010 survey of 40 endocrinologists by researchers at the Cedars-Sinai Tıp Merkezi in Los Angeles, California, nearly all indicated the importance of preoperative volume resuscitation (having the patient take in plenty of fluids prior to surgery). However, after reviewing their patient data, over 60% of the same physicians failed to discuss salt-loading and adequate hydration.[güncellenmesi gerekiyor ][birincil olmayan kaynak gerekli ][116] When the patients were stratified by age, those that were younger received the advice to hidrat, but older patients did not. Öyleydi varsayılmış that the providers chose to forego volume repletion in the older patient population for fear of their potential komorbiditeler (kalp yetmezliği ) where excess fluid is dangerous.[116] While there is still no recognized consensus or gold standard, providers should individualize the decision based on the patient's perceived nutritional standing, volume status, komorbiditeler, and ability to self-hydrate.
Ameliyat sonrası yönetim
The most common post-operative complications, likely causes, and treatment options are:[117][118]
- Hipertansiyon: In the pheochromocytoma patient, postoperative hypertension could indicate incomplete tumor resection or another tumor of unknown location. However, the traditional, non-specific causes of postoperative hypertension including pain, aşırı sıvı yüklenmesi, ve esansiyel hipertansiyon must also be considered. A perioperative hipertansif kriz is first treated with a 5.0 milligram (mg) intravenöz bolus nın-nin fentolamin, with additional 5.0 mg dose every ten minutes until the blood pressure falls within an acceptable range.[birincil olmayan kaynak gerekli ][119] If the blood pressure is only minimally elevated, the patient can resume their alpha and beta-adrenoceptor antagonist from prior to surgery.[117]
- Hipotansiyon: There are several reasons a patient may have low blood pressure in the post-operative period. First and foremost, the tumor (and its abundance of catecholamines causing high blood pressure) has been removed. Furthermore, the patient may still experience the effects of their alpha-adrenoceptor antagonist, which causes lower blood pressure.[118] First-line treatment for postoperative hypotension is aggressive sıvı resüsitasyonu, which is why ensuring the patient is well-hydrated (see above) prior to surgery is so imperative.[117] Vazopressörler may be needed if the blood pressure does not respond to fluids.
- Hiperglisemi: Catecholamines prevent the secretion of insülin – a hormone responsible for lowering the body's kan şekeri (şeker). Blood glucose levels should be checked frequently in the perioperative period and insulin should be given as needed if levels are elevated. Following resection, tumor-related hyperglycemia is likely to resolve.
- Hipoglisemi: After the tumor is removed, insulin is no longer inhibited, which can bring the blood glucose dangerously low. Belirtiler şunları içerir: titreme, kaygı, çarpıntı, terlemek, bozulmuş zihinsel durum (confusion), baş dönmesi, ve bulanık görme.[120] A retrospective analysis of beta bloker found that some beta blocker use may cause people to more prone to hypoglycemia and not experience these symptoms, which could delay the diagnosis.[121]
- Adrenal Insufficiency: Following a bilateral adrenalectomy (left and right), the patient is no longer capable of secreting the necessary hormonlar to keep their body functioning. Life-long steroid (hidrokortizon ve fludrokortizon ) oral supplementation may be required to ensure they do not develop adrenal insufficiency.[birincil olmayan kaynak gerekli ][122] When the body is stressed (during surgery), the adrenal glands naturally produce more steroids; however, if the glands have been removed, they are unable to do so. Therefore, "stress-dosing" steroids are required and should be started intraopertively to mimic the natural physiology of the adrenal glands.[123] The typical regimen when post-operative adrenal insufficiency is thought to be likely:[117][118]
- 50 milligram (mg) intravenöz hidrokortizon in the operating room prior to anesthesia
- Repeat administration of 25–50 mg intravenous hydrocortisone every eight hours for a maximum of 72 hours (3 days) after the operation. Convert to oral replacement therapy as soon as the patient is able to take medication by mouth
- Patients should be transitioned to a normal maintenance (regular, daily) dose of steroids prior to discharge and referred to endocrinology for proper titration and management. Depending on the patient's toplam vücut yüzey alanı, the total typical daily dose of hydrocortisone is between 15 and 25 mg daily (divided into morning and afternoon pills).[124]
- Those who have lost both their adrenal glands will also require another steroid (mineralkortikoid değiştirme). The typical daily dose is between 50 and 200 micrograms of fludrokortizon[124]
There have been many other reported complications (böbrek yetmezliği, kalp yetmezliği, intestinal pseudo-obstuction ) following tumor resection. However, the above are more likely to be encountered, which is why their management has been specifically outlined here in this article.
Metastatic disease
Diagnosis and location
Metastatik pheochromocytoma is defined as the presence of tumor cells (chromaffin tissue ) where they are not normally found.[125] Patients with a paraganglioma are more likely to develop metastases than those with a pheochromocytoma.[126] The most common extra-adrenal sites of metastases are the Lenf düğümleri, akciğer, karaciğer, ve kemik.[127] There have been several studied risk factors associated with the development of metastatic disease - while the patients genetic background plays an important role, the initial age of presentation and size of the tumor lead to negative outcomes.[125] Of all the genetic variants, succinate dehydrogenase subunit B (SDHB) mutations have the highest rates of developing metastatic disease.[126] Another study has reported increased ölüm associated with male sex and synchronous metastases.[126] Metastases are divided into synchronous and metachronous; those that are synchronous have developed within several months of the primary tumor, while metachronous metastases do not appear for a significant period of time.[128]
Despite all of the below potential treatment options, recent literature highlights that (for most patients) metastatic pheochromocytoma is slow-growing. In patients with minimal disease burden, a "watch and wait " approach with frequent imaging to monitor disease is favorable, withholding treatment until evidence of progression is visualized.[129]
Tedavi
Metastatic pheochromocytoma is best managed with a multidisciplinary team of onkologlar, cerrahlar, radyologlar, nuclear medicine physicians, ve endokrinologlar. There are several treatment options available to patients depending on the amount and location of disease:
Surgery - Normally, the goal of surgery is complete tumor resection; leave no remnant of disease.[130] However, with widespread metastatic disease, this is not always feasible. Therefore, a surgical küçültme procedure is performed (removing as much of the cancerous tissue as possible) in order to reduce patient symptoms by removing the source of catecholamines, improve response to kemoterapi or radionuclide therapy, or simply decrease the size of the tumor.[131] Unfortunately, the intended relief from the procedure is often short-lived, especially if the patient has disease outside the abdomen.[131] A 2013 study from the Ulusal Sağlık Enstitüleri reported that a majority of patients suffered from recurrent biochemical evidence of disease within one year of the operation and less than 30% continued to be biochemically free of disease after five years.[131]
In contrast to an operation for non-metastatic disease, an open procedure may be preferred over a minimally invasive technique in order to circumvent potential tumor spread.[132] This also aids surgical visualization and offers the best opportunity to identify and remove metastatic lymph nodes.[133] Reports have also indicated the utility of administering a radionuclide agent like iodine-123 meta-iodobenzylguanadine (123I-MIBG) prior to surgery and then scanning the patient intraoperatively with a probe to detect disease that may be missed with the naked eye.[134]

Radiation Therapy - With regard to pheochromocytoma, radiation techniques are primarily used for pain control, specifically with regards to kemik metastazı, local control of the disease, and to limit omurilik sıkışması.[135] A multidisciplinary team from the Mayo Kliniği retrospectively reviewed all of their patients who underwent dış ışın radyasyon tedavisi from 1973-2015 and reported that 94% of patients acknowledged symptomatic improvement and over 80% of patients showed no evidence of recurrent disease 5-years post-therapy.[136] nother report from the same institution looked at almost two decades of patients who underwent Radyofrekans ablasyonu, kriyoablasyon veya perkütan etanol enjeksiyonu for metastatic pheochromocytoma and reported that local control was achieved in over 85% of targeted lesions and that 92% of procedures were associated with reduced pain and/or symptoms of katekolamin AŞIRI.[137]
Chemotherapy - En genel kemoterapi regimen for metastatic pheochromocytoma is siklofosfamid, vincristine, ve dakarbazin, collectively known as CVD.[138][139] Response to therapy is measured by a reduction in total tumor volume as well as symptomatic relief, reported by the patient. Bir sistematik inceleme ve meta-analiz of unstratified pheochromocytoma patients who underwent CVD therapy showed that 37% of patients had a significant reduction in tumor volume, while 40% of patients experienced lower catecholamine burden.[138] While there was no difference in genel hayatta kalma between patients whose tumors shrunk versus those without a response (no reduction in tumor burden via imaging), even in non-responders, patients reported feeling better, blood pressure was lower, and some patients were even able to undergo surgery following disease stabilization with CVD.[140] When patients are studied by various categories, research has suggested that females are less likely to have extended survival with CVD chemotherapy compared to their male counterparts.[141] Genetic status has been shown to greatly impact response to CVD. Araştırmacılardan oluşan bir ekip Ulusal Sağlık Enstitüleri reported that patient's with succinate dehydrogenase subunit B (SDHB) mutations are not only more likely to initially respond to CVD, but that they also experienced over 30 months of progression free survival (time until tumor returned) with continued administration.[142]
However, CVD is not the only proven chemotherapeutic regimen in the pheochromocytoma patient. A 2018 report demonstrated the remarkable response of two SDHB patients who failed CVD chemotherapy (disease progressed despite medication), but were then treated with temozolomid (TMZ) and had progression free survival of 13 and 27 months, indicating that TMZ can be considered as an alternative treatment regimen in those who have progressed on CVD.[143] Several studies have since reported successful responses with TMZ, particularly in the SDHB sub-population.[144][145]
Radionuclide Therapy
- İyot-131 meta-iodobenzylguanadine (MIBG)
- As was mentioned in the functional imaging section above, MIBG is not only useful in locating the presence of metastatic disease, but also as an available treatment modality. In 2019, a multi-center phase 2 trial looked at the safety and efficacy of MIBG therapy in metastatic or unresectable (not conducive to surgery) pheochromocytoma patients and the results were promising.[146] Median overall survival was 36.7 months and 92% of patients had at least a partial positive response (tumor shrinkage) or stable disease without progression within the first year of the study. Furthermore, over a fourth of the patients were able to decrease their anti-hypertensive medications and reported symptomatic improvement.[146] There are several patients who are not eligible for MIBG treatment, including pregnant women (exposure to radiation is harmful to the cenin ), women who are actively Emzirme, patients in böbrek yetmezliği, and those are who not expected to live longer than 3-months.[147] As MIBG therapy can destroy the tiroid, protective medications (potasyum iyodür ) are started prior to treatment and need to be continued for at least 3 weeks after therapy concludes.[147] İlişkili yan etkiler (Kas Güçsüzlüğü, mide bulantısı, kusma ve hematologic (blood) toxicities, are common, but often minimal, and can be mitigated with slow, steady dosing.[148]

- Peptide Receptor Radionuclide Therapy (PRRT)
- The newest of the treatment options, PRRT utilizes the 68-Ga DOTA analogues mentioned above in the functional imaging section.[149] İle tedavi 177Lu-DOTATATE first demonstrated success in patients with undifferentiated neuroendocrine tumors and then trials began with metastatic pheochromocytoma patients.[150][151] In 2019, Vyakaranam et al published favourable results for their 22 patients who underwent PRRT, with partial response in 2 patients and stable disease (no progression) in the remaining 20 patients.[152] Overall toxicity was low, with no high-grade haematological (blood) or kidney damage reported.[152] At the end of that same year, a systemic review looked at all published articles (12) where metastatic pheochromocytoma patients underwent PRRT and found that treatment-related olumsuz olaylar are minimal, with only 5 out of 102 patients choosing to voluntarily initiate treatment discontinuation.[153] Newer reports have detailed the utility of combining 90Y- DOTATATE with the traditionally studied 177Lu analog and the various possibilities and novel treatment options these combinations will bring to the field.[154] While the overall reported side-effects have been promising, it is important While the overall reported side-effects have been promising, it is important to note that a collaborative effort between the Ulusal Sağlık Enstitüleri ve Radboud University Medical Centre reported two unfortunate cases of rapid disease progression following a remarkable, almost complete response to PRRT. While the etiology of their recurrence is unknown, the team speculated that an elevated tumor marker (Ki-67 ) could be an indication of a poor response to PRRT and called for pre-PRRT assessments to include Ki-67 values to help individualize patient treatment plans.[155]
Prognoz
Göre Ulusal Kanser Enstitüsü, prognoz is defined as the likely outcome of a disease OR, the chance of recovery or a recurrence.[156] This is an extremely difficult question when it comes to pheochromcytoma, and the answer depends on the patients genetic status, presence of metastatic disease, and the location of their primary tumor.[157] An article about prognosis published in 2000 reported a 91% 5-year survival rate in their patient population; however, it is important to note that over 86% of their patients had sporadic tumors (no known genetic mutation), which commonly have low malignant potential.[158] In 2019, a consortium of almost twenty European medical centers looked at the prognosis of malignant pheochromocytoma and the data starkly varies from the report of sporadic, single tumors, with a median survival of 6.7 years.[159] Overall survival improved if the patient had (1) disease of the head and neck compared to abdomen, (2) less than 40 years of age, (3) and if their biochemistry was less than five times the upper reference limit of normal.[159]
Recent literature has detailed several factors that predict accelerated progression of disease and higher mortality rates, including patients who choose to forego surgical resection of their primary tumor, larger tumors at initial presentation, older age at initial diagnosis, and a shortened time from primary tumor to presence of metastases.[160] The actual location of the metastases can also indicate prognosis, with osseous lesions (bone) fairing better than their soft-tissue (akciğer, karaciğer ) counterparts.[161]
Epidemiyoloji
According to the North American Neuroendocrine Tumor Society, the yaygınlık of pheochromocytoma is between 1:2500 and 1:6500, meaning that for every 2,500 – 6,500 people, there is (on average) one person with pheochromocytoma.[162] In the United States, this equates to an annual olay (new cases per year) of 500 to 1600 cases.[162] However, approximations in the early 2000's reported that upwards of 50% of pheochromocytoma diagnoses are at otopsi; therefore, the above estimations may be lower than expected.[10] In a 50-year autopsy case series, the Mayo Kliniği reviewed 54 pheochromocytoma cases between 1928–1977 and discovered that just 24% of the patients were correctly diagnosed prior to their death.[güncellenmesi gerekiyor ][birincil olmayan kaynak gerekli ] [163] Outside of the United States, several countries have documented their own epidemiological studies and compared them to what is known in Kuzey Amerika. In the first national, epidemiological population-based study in Asya kullanmak Koreli National Health Insurance Service data, the prevalence of a pheochromocytoma was reported at 2.13 per 100,000 persons with an incidence of 0.18 per 100,000 person-years.[164] This is lower than the occurrence reported from Rochester, Minnesota (0.8 per 100,000 person-years) in a study conducted from 1950-1979.[165] Ancak Hollanda also conducted a study using a nationwide registry and reported incidence results of 0.57 per 100,000 person-years from 2011–2015, which was a significant increase from their 0.37 cases per 100,000 person-years reported from 1995–1999.[166] Güncel hipotezler for why the incidence of pheochromocytoma is growing in the Flemenkçe population point to the advent of modern imaging evaluation and the ability to detect these tumors prior to death.[167] While each of the above studies reported varying incidence and prevalence values, all have indicated that the average age at initial diagnosis is between the third to fifth decade of life.[168] When younger patients are diagnosed with a pheochromocytoma, there should be a high suspicion for hereditary disease, as genetik beklenti (earlier disease onset with each generation) is associated with some mutations.[169]
Classically, the pheochromocytoma "rules of 10" have been taught, particularly to medical students:[170]
- 10% of patients have malignant disease
- 10% of patients have bilateral (both left and right adrenal glands) disease
- 10% of patients have extra-adrenal (paraganglioma) disease
- 10% of patients have inherited (familial disease)
Despite the prominence in many respected textbooks, these guidelines have since been established as inaccurate and are not used in current epidemiological discussions.[168]
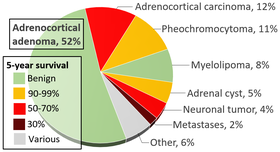
As suggested above, incidental imaging has become a major player in the diagnosis of patients with pheochromocytoma, with current estimates between 10–49% of all cases diagnosed after imaging was obtained for another reason. When an adrenal nodule (potential tumor) is discovered on bilgisayarlı tomografi veya manyetik rezonans imaging, there is between a 5 and 10% chance the lesion is a pheochromocytoma.[168] The incidence of adrenal tumors is found in the infographic above, with pheochromocytoma noted in yellow in the top right corner.
Tarih

In 1800, an İrlandalı physician (Charles Sugrue) penned a case report to the London Medical and Physical Journal describing the peculiar case of an 8-year old male patient who had suffered from seemingly random fits of pain concentrated in the abdomen accompanied by "a hectic kızarma distinctly marked on each cheek" with a "constant profuse and universal terleme."[171] Following his death, a group of physicians performed an otopsi karar vermek ölüm nedeni and discovered a six-inch oblong tumor composed of an unknown "yellow-ish coloured substance" coming from the capsula renalis (what is now known as the adrenal gland).[171] This would become the first known clinical description of a pheochromocytoma, but as no features of the tumor itself were described, complete credit is given to the Almanca Felix Fraenkel, who provided a clinical and morphologic picture of this tumor.[172][173] While various physicians were recognizing symptoms and treating patients, Çek biyolog Alfred Kohn reported his discovery of the Paraganglia system, which would later become crucial to the diagnosis of these tumors. Furthermore, he also introduced the term "chromaffin," allowing pathologists to recognize tumors that arose from the böbreküstü bezi.[174]
1908'de iki patologlar, Henri Alezais and Felix Peyron, introduced the scientific community to "Paraganglioma " after they discovered extra-adrenal tissue that reacted to chromium salts, which mimicked the reaction of the adrenal medulla.[175] Just four years later, German pathologist Ludwig Pick coined the term "pheochromocytoma" after he observed the consistent color change in tumors associated with the adrenal medulla.[176] Many surgeons attempted to remove these tumors over the next decade, but their patients died intraoperatively from shock. 1926'da, Charles Mayo (bir kurucusu Mayo Kliniği ) became the first physician to successfully excise a pheochromocytoma.[176] However, Mayo was likely unaware of the diagnosis prior to the operation. Not until 1929 was a pheochromocytoma recognized preoperatively.[177] Throughout the early 1900s, the operative ölüm oranı for a pheochromocytoma ranged from 30-45%. Retrospective series have postulated that these alarmingly high death rates were due to the lack of a pre-operative blockade with alpha and beta-adrenoceptor antagonist and the need for modern anesthesia practices.[178] From this point forward, physician-scientists have been recognizing patterns in patients with pheochromocytoma and identifying genetic associations and various syndromes.[177]
Toplum ve kültür
While a rare disease, there have been several references to pheochromocytoma in popular culture and the media, specifically medical televizyon dizileri. Additionally, there is a strong online patient advocacy community that works to connect patients with rare diseases and allows them to meet other individuals who are experiencing similar diagnoses and treatment strategies.
Zebra culture

In the medical community, students are often taught "when you hear hoofbeats in Texas, think horses, not zebras."[179] In other words, common diagnoses are common, so healthcare professionals should first rule out what is most expected (the horses) before diving into the rare etiologies that are far less likely to be correct (the zebras). However, the symbol of the zebra has become increasingly powerful to the rare disease community and resulted in several organizations, societies, and special events (Nadir Hastalıklar Günü ) to draw attention to the least common option sometimes being the correct diagnosis.[180]
Ulusal Nadir Bozukluklar Örgütü is a United States-based advocacy parent organization with the goal of promoting awareness and research opportunities to cure rare diseases.[181] Groups such as these encourage patients to become their own advocates and change agents in their healthcare decision making processes.
Medya
In July 2012, an actual pheochromocytoma patient, Tannis Brown, former Vice-President of the PheoPara Troopers, was featured on the Discovery Fit ve Sağlık Network program Diagnosis: Dead or Alive.[182] The show highlighted her personal struggle with misdiagnosed disease as many physicians felt her episodic headaches and hipertansiyon (high blood pressure) were related to stress.[183]
In the seventh and eighth seasons of Grey'in Anatomisi, düzenli seri Dr. Teddy Altman var Von Hippel-Lindau (VHL) mutation that has resulted in a pheochromocytoma. hikaye arkı was met with mixed opinions from the rare disease community.[184] Then executive Director of the VHL Alliance was happy with the portrayal of a VHL patient in mainstream media, but pointed out that of the four scripts she knew of with a VHL patient, three involved a pheochromocytoma, which actually occurs in less than a fifth of all VHL patients.[185][186]
Referanslar
- ^ a b Beard CM, Sheps SG, Kurland LT, Carney JA, Lie JT (December 1983). "Occurrence of pheochromocytoma in Rochester, Minnesota, 1950 through 1979". Mayo Clinic Proceedings. 58 (12): 802–4. PMID 6645626.
- ^ a b Lenders JW, Eisenhofer G, Mannelli M, Pacak K (20–26 August 2005). "Phaeochromocytoma". Lancet. 366 (9486): 665–75. doi:10.1016/S0140-6736(05)67139-5. PMID 16112304. S2CID 208788653.
- ^ Oyasu R, Yang XJ, Yoshida O, eds. (2008). "What is the difference between pheochromocytoma and paraganglioma? What are the familial syndromes that have pheochromocytoma as a component? What are the pathologic features of pheochromocytoma indicating malignancy?". Questions in Daily Urologic Practice. Questions in Daily Urologic Practice: Updates for Urologists and Diagnostic Pathologists. Tokyo: Springer Japan. pp. 280–284. doi:10.1007/978-4-431-72819-1_49. ISBN 978-4-431-72819-1.
- ^ a b c Lenders JW, Pacak K, Walther MM, Linehan WM, Mannelli M, Friberg P, et al. (Mart 2002). "Feokromositomanın biyokimyasal teşhisi: en iyi test hangisidir?". JAMA. 287 (11): 1427–34. doi:10.1001 / jama.287.11.1427. PMID 11903030.
- ^ Moore MG, Netterville JL, Mendenhall WM, Isaacson B, Nussenbaum B (April 2016). "Head and Neck Paragangliomas: An Update on Evaluation and Management". Kulak Burun Boğaz - Baş Boyun Cerrahisi. 154 (4): 597–605. doi:10.1177/0194599815627667. PMID 26861230. S2CID 23547346.
- ^ Williams MD (September 2017). "Paragangliomas of the Head and Neck: An Overview from Diagnosis to Genetics". Head and Neck Pathology. 11 (3): 278–287. doi:10.1007/s12105-017-0803-4. PMC 5550402. PMID 28321772.
- ^ a b c Kellerman RD, Rakel D (2020). Conn's Current Terapisi. Elsevier–Health Science. ISBN 978-0-323-79006-2. OCLC 1145315791.
- ^ Tevosian SG, Ghayee HK (December 2019). "Pheochromocytomas and Paragangliomas". Kuzey Amerika Endokrinoloji ve Metabolizma Klinikleri. 48 (4): 727–750. doi:10.1016/j.ecl.2019.08.006. PMID 31655773.
- ^ Zuber SM, Kantorovich V, Pacak K (June 2011). "Hypertension in pheochromocytoma: characteristics and treatment". Kuzey Amerika Endokrinoloji ve Metabolizma Klinikleri. 40 (2): 295–311, vii. doi:10.1016/j.ecl.2011.02.002. PMC 3094542. PMID 21565668.
- ^ a b c d Manger WM (August 2006). "An overview of pheochromocytoma: history, current concepts, vagaries, and diagnostic challenges". New York Bilimler Akademisi Yıllıkları. 1073 (1): 1–20. Bibcode:2006NYASA1073....1M. doi:10.1196/annals.1353.001. PMID 17102067. S2CID 21423113.
- ^ Hosseinnezhad A, Black RM, Aeddula NR, Adhikari D, Trivedi N (2011). "Glucagon-induced pheochromocytoma crisis". Endokrin Uygulaması. 17 (3): e51-4. doi:10.4158/EP10388.CR. PMID 21324811.
- ^ Lanier JB, Mote MB, Clay EC (September 2011). "Evaluation and management of orthostatic hypotension". Amerikan Aile Hekimi. 84 (5): 527–36. PMID 21888303.
- ^ [birincil olmayan kaynak gerekli ] Mitchell L, Bellis F (September 2007). "Phaeochromocytoma--"the great mimic": an unusual presentation". Acil Tıp Dergisi. 24 (9): 672–3. doi:10.1136/emj.2007.049569. PMC 2464664. PMID 17711956.
- ^ Harrison'ın iç hastalıkları ilkeleri. Braunwald, Eugene, 1929– (15th ed.). New York: McGraw-Hill. 2001. ISBN 0-07-913686-9. OCLC 44860874.CS1 Maint: diğerleri (bağlantı)
- ^ Riester A, Weismann D, Quinkler M, Lichtenauer UD, Sommerey S, Halbritter R, et al. (Aralık 2015). "Life-threatening events in patients with pheochromocytoma". Avrupa Endokrinoloji Dergisi. 173 (6): 757–64. doi:10.1530/EJE-15-0483. PMID 26346138.
- ^ a b c d Prejbisz A, Lenders JW, Eisenhofer G, Januszewicz A (November 2011). "Cardiovascular manifestations of phaeochromocytoma". Hipertansiyon Dergisi. 29 (11): 2049–60. doi:10.1097/HJH.0b013e32834a4ce9. PMID 21826022. S2CID 23444609.
- ^ a b Young WF (December 2007). "Adrenal causes of hypertension: pheochromocytoma and primary aldosteronism". Endokrin ve Metabolik Bozukluklarda İncelemeler. 8 (4): 309–20. doi:10.1007/s11154-007-9055-z. PMID 17914676. S2CID 6009557.
- ^ a b Liao WB, Liu CF, Chiang CW, Kung CT, Lee CW (September 2000). "Cardiovascular manifestations of pheochromocytoma". Amerikan Acil Tıp Dergisi. 18 (5): 622–5. doi:10.1053/ajem.2000.7341. PMID 10999582.
- ^ a b Zhang R, Gupta D, Albert SG (December 2017). "Pheochromocytoma as a reversible cause of cardiomyopathy: Analysis and review of the literature". Uluslararası Kardiyoloji Dergisi. 249: 319–323. doi:10.1016/j.ijcard.2017.07.014. PMID 29121733.
- ^ a b Agrawal S, Shirani J, Garg L, Singh A, Longo S, Longo A, et al. (Mart 2017). "Pheochromocytoma and stress cardiomyopathy: Insight into pathogenesis". Dünya Kardiyoloji Dergisi. 9 (3): 255–260. doi:10.4330/wjc.v9.i3.255. PMC 5368675. PMID 28400922.
- ^ Van YH, Wang HS, Lai CH, Lin JN, Lo FS (November 2002). "Pheochromocytoma presenting as stroke in two Taiwanese children". Pediatrik Endokrinoloji ve Metabolizma Dergisi. 15 (9): 1563–7. doi:10.1515/jpem.2002.15.9.1563. PMID 12503867. S2CID 37955071.
- ^ Abourazzak S, Atmani S, Arqam LE, Chaouki S, Labib S, Harrandou M, et al. (Mayıs 2010). "Cerebral ischaemic stroke and bilateral pheochromocytoma". BMJ Vaka Raporları. 2010: bcr1220092535. doi:10.1136/bcr.12.2009.2535. PMC 3047554. PMID 22736758.
- ^ Dagartzikas MI, Sprague K, Carter G, Tobias JD (February 2002). "Cerebrovascular event, dilated cardiomyopathy, and pheochromocytoma". Pediatrik Acil Bakım. 18 (1): 33–5. doi:10.1097/00006565-200202000-00011. PMID 11862137. S2CID 44533238.
- ^ Cohen JK, Cisco RM, Scholten A, Mitmaker E, Duh QY (April 2014). "Pheochromocytoma crisis resulting in acute heart failure and cardioembolic stroke in a 37-year-old man". Ameliyat. 155 (4): 726–7. doi:10.1016/j.surg.2012.11.013. PMID 23305592.
- ^ Lin PC, Hsu JT, Chung CM, Chang ST (2007). "Pheochromocytoma Underlying Hypertension, Stroke, and Dilated Cardiomyopathy". Texas Heart Institute Dergisi. 34 (2): 244–6. OCLC 679006463. PMC 1894695. PMID 17622380.
- ^ Buchbinder NA, Yu R, Rosenbloom BE, Sherman CT, Silberman AW (December 2009). "Left ventricular thrombus and embolic stroke caused by a functional paraganglioma". Klinik Hipertansiyon Dergisi. 11 (12): 734–7. doi:10.1111/j.1751-7176.2009.00182.x. PMID 20021531. S2CID 30275458.
- ^ Luiz HV, da Silva TN, Pereira BD, Santos JG, Gonçalves D, Manita I, Portugal J (December 2013). "Malignant paraganglioma presenting with hemorrhagic stroke in a child". Pediatri. 132 (6): e1709-14. doi:10.1542/peds.2013-0492. PMID 24276837. S2CID 7618637.
- ^ Potapova G, Chazova I, Kuznetsov N, Sitina V, Popov E, Gavrilov I (June 2011). "Pheochromocytoma and Stroke". Hipertansiyon Dergisi. 29: e505. doi:10.1097/00004872-201106001-01534.
- ^ Anderson NE, Chung K, Willoughby E, Croxson MS (April 2013). "Neurological manifestations of phaeochromocytomas and secretory paragangliomas: a reappraisal". Nöroloji, Nöroşirürji ve Psikiyatri Dergisi. 84 (4): 452–7. doi:10.1136/jnnp-2012-303028. PMID 23204473. S2CID 207005321.
- ^ a b Shemin D, Cohn PS, Zipin SB (November 1990). "Pheochromocytoma presenting as rhabdomyolysis and acute myoglobinuric renal failure". İç Hastalıkları Arşivleri. 150 (11): 2384–5. doi:10.1001/archinte.1990.00390220118024. PMID 2241450.
- ^ Hamada N, Akamatsu A, Joh T (January 1993). "A case of pheochromocytoma complicated with acute renal failure and cardiomyopathy". Japon Dolaşım Dergisi. 57 (1): 84–90. doi:10.1253/jcj.57.84. PMID 8437346.
- ^ Celik H, Celik O, Guldiken S, Inal V, Puyan FO, Tugrul A (Şubat 2014). "Rabdomiyoliz ve akut böbrek yetmezliği ile ortaya çıkan feokromositoma: bir olgu sunumu". Böbrek yetmezliği. 36 (1): 104–7. doi:10.3109 / 0886022X.2013.832856. PMID 24059440. S2CID 2062065.
- ^ Takabatake T, Kawabata M, Ohta H, Yamamoto Y, Ishida Y, Hara H, Hattori N (Temmuz 1985). "Akut böbrek yetmezliği ve feokromositoma vakasında geçici, büyük proteinüri". Klinik Nefroloji. 24 (1): 47–9. PMID 4017298.
- ^ Lorz W, Cottier C, Imhof E, Gyr N (1993). "Çoklu endokrin neoplazili (MEN) tip II A bir hastada feokromositomanın ilk sunumu olarak çoklu organ yetmezliği ve koma". Yoğun Bakım Tıbbı. 19 (4): 235–8. doi:10.1007 / BF01694777. PMC 7095150. PMID 8103532.
- ^ Marshall JC (2001). "Çoklu organ disfonksiyon sendromu". Holzheimer RG, Mannick JA (editörler). Cerrahi Tedavi: Kanıta Dayalı ve Problem Odaklı. Münih: Zuckschwerdt. ISBN 978-3-88603-714-8.
- ^ Newell KA, Prinz RA, Pickleman J, Braithwaite S, Brooks M, Karson TH, Glisson S (Ağustos 1988). "Feokromositoma multisistem krizi. Cerrahi acil durum". Cerrahi Arşivleri. 123 (8): 956–9. doi:10.1001 / archsurg.1988.01400320042007. PMID 2899426.
- ^ a b Fishbein L (Şubat 2016). "Feokromositoma ve Paraganglioma: Genetik, Tanı ve Tedavi". Kuzey Amerika Hematoloji / Onkoloji Klinikleri. 30 (1): 135–50. doi:10.1016 / j.hoc.2015.09.006. PMID 26614373.
- ^ a b Mercado-Asis LB, Wolf KI, Jochmanova I, Taïeb D (Ocak 2018). "Feokromositoma: Genetik ve Tanısal Bir Güncelleme" (PDF). Endokrin Uygulaması. 24 (1): 78–90. doi:10.4158 / EP-2017-0057. PMID 29144820.
- ^ a b Kredi Kuruluşları JW, Duh QY, Eisenhofer G, Gimenez-Roqueplo AP, Grebe SK, Murad MH, ve diğerleri. (Haziran 2014). "Feokromasitoma ve paraganglioma: bir endokrin topluluğu klinik uygulama kılavuzu". Klinik Endokrinoloji ve Metabolizma Dergisi. 99 (6): 1915–42. doi:10.1210 / jc.2014-1498. PMID 24893135.
- ^ a b Kavinga Gunawardane PT, Grossman A (Ekim 2017). "Feokromositoma ve paragangliomun klinik genetiği". Endokrinoloji ve Metabolizma Arşivleri. 61 (5): 490–500. doi:10.1590/2359-3997000000299. PMID 29166454.
- ^ Jochmanova I, Wolf KI, King KS, Nambuba J, Wesley R, Martucci V, ve diğerleri. (Ağustos 2017). "SDHB ile ilişkili feokromositoma ve paraganglioma penetransı ve genotip-fenotip korelasyonları". Kanser Araştırma ve Klinik Onkoloji Dergisi. 143 (8): 1421–1435. doi:10.1007 / s00432-017-2397-3. PMC 5505780. PMID 28374168.
- ^ [birincil olmayan kaynak gerekli ]Lahlou-Laforêt K, Consoli SM, Jeunemaitre X, Gimenez-Roqueplo AP (Mayıs 2012). "Paraganglioma ve feokromositoma riski taşıyan küçüklerde presemptomatik genetik test: onkogenetik multidisipliner konsültasyon deneyimimiz". Hormon ve Metabolik Araştırma. 44 (5): 354–8. doi:10.1055 / s-0032-1311568. PMID 22517555.
- ^ Neumann HP, Young WF, Krauss T, Bayley JP, Schiavi F, Opocher G, ve diğerleri. (Ağustos 2018). "ÇİFT HELİKSİN 65 YILI: Genetik, feokromasitomanın teşhisi ve yönetiminde hassas uygulamaları bilgilendiriyor". Endokrinle İlgili Kanser. 25 (8): T201 – T219. doi:10.1530 / ERC-18-0085. PMID 29794110.
- ^ Favier J, Amar L, Gimenez-Roqueplo AP (Şubat 2015). "Paraganglioma ve feokromositoma: genetikten kişiselleştirilmiş ilaca". Doğa Yorumları. Endokrinoloji. 11 (2): 101–11. doi:10.1038 / nrendo.2014.188. PMID 25385035. S2CID 26205361.
- ^ Dahia PL (Şubat 2014). "Feokromositoma ve paraganglioma patogenezi: genetik heterojenlikten öğrenme". Doğa Yorumları. Kanser. 14 (2): 108–19. doi:10.1038 / nrc3648. PMID 24442145. S2CID 31457232.
- ^ Jochmanova I, Pacak K (Ocak 2018). "Feokromositoma ve Paraganglioma'nın Genomik Manzarası". Kanserde Eğilimler. 4 (1): 6–9. doi:10.1016 / j.trecan.2017.11.001. PMC 5819363. PMID 29413423.
- ^ [birincil olmayan kaynak gerekli ]Taïeb D, Yang C, Delenne B, Zhuang Z, Barlier A, Sebag F, Pacak K (Mayıs 2013). "HIF2A ile ilişkili polisitemi-paraganglioma sendromunun klinik spektrumunda ilk iki taraflı feokromositoma raporu". Klinik Endokrinoloji ve Metabolizma Dergisi. 98 (5): E908-13. doi:10.1210 / jc.2013-1217. PMC 3644612. PMID 23539726.
- ^ [birincil olmayan kaynak gerekli ]Yang C, Sun MG, Matro J, Huynh TT, Rahimpour S, Prchal JT, ve diğerleri. (Mart 2013). "Yeni HIF2A mutasyonları oksijen algılamasını bozarak polisitemiye, paragangliomalara ve somatostatinomalara yol açar". Kan. 121 (13): 2563–6. doi:10.1182 / kan-2012-10-460972. PMC 3612863. PMID 23361906.
- ^ [birincil olmayan kaynak gerekli ]Pacak K, Jochmanova I, Prodanov T, Yang C, Merino MJ, Fojo T, vd. (Mayıs 2013). "Polisitemiye bağlı yeni paraganglioma ve somatostatinoma sendromu". Klinik Onkoloji Dergisi. 31 (13): 1690–8. doi:10.1200 / JCO.2012.47.1912. PMC 3807138. PMID 23509317.
- ^ [birincil olmayan kaynak gerekli ]Zhuang Z, Yang C, Lorenzo F, Merino M, Fojo T, Kebebew E, vd. (Eylül 2012). "Polisitemili paragangliomada somatik HIF2A işlev kazancı mutasyonları". New England Tıp Dergisi. 367 (10): 922–30. doi:10.1056 / NEJMoa1205119. PMC 3432945. PMID 22931260.
- ^ [birincil olmayan kaynak gerekli ]Dmitriev PM, Wang H, Rosenblum JS, Prodanov T, Cui J, Pappo AS, ve diğerleri. (Aralık 2019). "EPAS1 Fonksiyon Kazanımı Mutasyon Sendromlu Hastaların Retina ve Koroidindeki Vasküler Değişiklikler". JAMA Oftalmoloji. 138 (2): 148–155. doi:10.1001 / jamaophthalmol.2019.5244. PMC 7042897. PMID 31876943.
- ^ [birincil olmayan kaynak gerekli ]Toledo RA, Qin Y, Cheng ZM, Gao Q, Iwata S, Silva GM, ve diğerleri. (Mayıs 2016). "Feokromositomalarda ve Paragangliomalarda Kromatini Yeniden Şekillendiren Genlerin ve Kinaz Reseptörlerinin Tekrarlayan Mutasyonları". Klinik Kanser Araştırmaları. 22 (9): 2301–10. doi:10.1158 / 1078-0432.CCR-15-1841. PMC 4854762. PMID 26700204.
- ^ Carney JA (2013). "Carney üçlüsü". Hormon Araştırmalarının Sınırları. 41: 92–110. doi:10.1159/000345672. ISBN 978-3-318-02330-5. PMID 23652673.
- ^ Stratakis CA, Carney JA (Temmuz 2009). "Paragangliomalar, gastrik stromal tümörler ve pulmoner kondromlar (Carney triad) üçlüsü ve paragangliomalar ve mide stromal sarkomları (Carney-Stratakis sendromu) ikilisi: moleküler genetik ve klinik çıkarımlar". İç Hastalıkları Dergisi. 266 (1): 43–52. doi:10.1111 / j.1365-2796.2009.02110.x. PMC 3129547. PMID 19522824.
- ^ Neumann HP, Young WF, Eng C (Ağustos 2019). "Feokromositoma ve Paraganglioma". New England Tıp Dergisi. 381 (6): 552–565. doi:10.1056 / NEJMra1806651. PMID 31390501.
- ^ a b c d e f Eisenhofer G, Goldstein DS, Walther MM, Friberg P, Lenders JW, Keizer HR, Pacak K (Haziran 2003). "Feokromositomanın biyokimyasal teşhisi: doğru ile yanlış pozitif test sonuçlarını nasıl ayırt edebilirim?". Klinik Endokrinoloji ve Metabolizma Dergisi. 88 (6): 2656–66. doi:10.1210 / jc.2002-030005. PMID 12788870.
- ^ Griffin TP, Casey R, Wall D, Bell M, O'Shea PM (Ağustos 2016). "Parçalı plazmasız metanefrin analizi için kan alımından önce optimum dinlenme süresinin değerlendirilmesi". Pratik Laboratuvar Tıbbı. 5: 39–46. doi:10.1016 / j.plabm.2016.05.001. PMC 5574516. PMID 28856203.
- ^ Kredi Kuruluşları JW, Willemsen JJ, Eisenhofer G, Ross HA, Pacak K, Timmers HJ, Sweep CG (Şubat 2007). "Plazma metanefrinleri için kan numunesi almadan önce sırtüstü dinlenme gerekli mi?. Klinik Kimya. 53 (2): 352–4. doi:10.1373 / Clinchem.2006.076489. PMID 17200132.
- ^ a b c Neary NM, King KS, Pacak K (Haziran 2011). "İlaçlar ve feokromositoma — her yüksek metanefrin tarafından kandırılmayın". New England Tıp Dergisi. 364 (23): 2268–70. doi:10.1056 / NEJMc1101502 # SA1 (etkin olmayan 2020-11-11). PMC 4724800. PMID 21651412.CS1 Maint: DOI Kasım 2020 itibarıyla etkin değil (bağlantı)
- ^ de Jong WH, Post WJ, Kerstens MN, de Vries EG, Kema IP (Haziran 2010). "Katekolamin açısından zengin bir diyetin tüketilmesinden sonra yüksek idrar içermeyen ve dekonjuge katekolaminler". Klinik Endokrinoloji ve Metabolizma Dergisi. 95 (6): 2851–5. doi:10.1210 / jc.2009-2589. PMID 20382681.
- ^ de Jong WH, Eisenhofer G, Post WJ, Muskiet FA, de Vries EG, Kema IP (Ağustos 2009). "Plazma ve idrar metanefrinleri üzerindeki diyet etkileri: katekolamin üreten tümörlerin teşhisi için çıkarımlar". Klinik Endokrinoloji ve Metabolizma Dergisi. 94 (8): 2841–9. doi:10.1210 / jc.2009-0303. PMID 19567530.
- ^ a b c d e f g Alrezk R, Suarez A, Tena I, Pacak K (2018-11-27). "Feokromositoma Sendromlarının Güncellenmesi: Genetik, Biyokimyasal Değerlendirme ve Görüntüleme". Endokrinolojide Sınırlar. 9: 515. doi:10.3389 / fendo.2018.00515. PMC 6277481. PMID 30538672.
- ^ Martucci VL, Pacak K (Ocak 2014). "Feokromositoma ve paraganglioma: tanı, genetik, yönetim ve tedavi". Kanserde Güncel Sorunlar. 38 (1): 7–41. doi:10.1016 / j.currproblcancer.2014.01.001. PMC 3992879. PMID 24636754.
- ^ d'Herbomez M, Do Cao C, Vezzosi D, Borzon-Chasot F, Baudin E (Eylül 2010). "Klinik uygulamada Kromogranin A testi". Annales d'Endocrinologie. 71 (4): 274–80. doi:10.1016 / j.ando.2010.04.004. PMID 20538257.
- ^ Grossrubatscher E, Dalino P, Vignati F, Gambacorta M, Pugliese R, Boniardi M, ve diğerleri. (Eylül 2006). "Feokromositoma hastalarının yönetiminde kromogranin A'nın rolü". Klinik Endokrinoloji. 65 (3): 287–93. doi:10.1111 / j.1365-2265.2006.02591.x. PMID 16918946. S2CID 19506144.
- ^ Därr R, Lenders JW, Stange K, Kindel B, Hofbauer LC, Bornstein SR, Eisenhofer G (Ocak 2013). "[Feokromositoma ve paraganglioma teşhisi: sınırda plazma serbest normetanefrin yükselmeleri olan hastalarda klonidin baskılama testi]". Deutsche Medizinische Wochenschrift. 138 (3): 76–81. doi:10.1055 / s-0032-1327395. PMID 23299341.
- ^ Kosman ME (Temmuz 1975). "Klonidin hidroklorürün değerlendirilmesi (Katapres). Yeni bir antihipertansif ajan". JAMA. 233 (2): 174–6. doi:10.1001 / jama.1975.03260020060030. PMID 1173448.
- ^ İngiltere JF (Mayıs 1977). "Klonidin geri tepme hipertansiyonu". Avustralya Tıp Dergisi. 1 (20): 756–7. doi:10.5694 / j.1326-5377.1977.tb131095.x. PMID 875850. S2CID 67982391.
- ^ Geyskes GG, Boer P, Dorhout Mees EJ (Ocak 1979). "Klonidin yoksunluğu. Rebound hipertansiyonun mekanizması ve sıklığı". İngiliz Klinik Farmakoloji Dergisi. 7 (1): 55–62. doi:10.1111 / j.1365-2125.1979.tb00897.x. PMC 1429594. PMID 760743.
- ^ Malaty J, Malaty IA (Ekim 2014). "Hipertansif aciliyet: rebound hipertansiyonun önemli bir etiyolojisi". BMJ Vaka Raporları. 2014: bcr2014206022. doi:10.1136 / bcr-2014-206022. PMC 4208112. PMID 25336552.
- ^ Rao D, Peitzsch M, Prejbisz A, Hanus K, Fassnacht M, Beuschlein F, ve diğerleri. (Ağustos 2017). "Plazma metoksitiramin: feokromasitoma ve paraganglioma teşhisi için metanefrinlerle klinik kullanım". Avrupa Endokrinoloji Dergisi. 177 (2): 103–113. doi:10.1530 / EJE-17-0077. PMC 5488393. PMID 28476870.
- ^ a b c d e Kredi Kuruluşları JW, Eisenhofer G (Haziran 2017). "Feokromositoma ve Paraganglioma'nın Modern Yönetimi Üzerine Güncelleme". Endokrinoloji ve Metabolizma. 32 (2): 152–161. doi:10.3803 / EnM.2017.32.2.152. PMC 5503859. PMID 28685506.
- ^ a b Gupta G, Pacak K (Haziran 2017). "Hassas Tıp: Feokromositoma / Paraganglioma Hastalarında Genotip / Biyokimyasal Fenotip İlişkileri Üzerine Bir Güncelleme". Endokrin Uygulaması. 23 (6): 690–704. doi:10.4158 / EP161718.RA. PMC 7470624. PMID 28332883.
- ^ a b c Eisenhofer G, Lenders JW, Goldstein DS, Mannelli M, Csako G, Walther MM, ve diğerleri. (Nisan 2005). "Feokromositoma katekolamin fenotipleri ve plazma içermeyen metanefrinlerin kullanımıyla tümör boyutu ve yerinin tahmini". Klinik Kimya. 51 (4): 735–44. doi:10.1373 / Clinchem.2004.045484. PMID 15718487.
- ^ Histed SN, Lindenberg ML, Mena E, Turkbey B, Choyke PL, Kurdziel KA (Nisan 2012). "Onkolojide fonksiyonel / anatomik görüntülemenin gözden geçirilmesi". Nükleer Tıp İletişimi. 33 (4): 349–61. doi:10.1097 / MNM.0b013e32834ec8a5. PMC 3295905. PMID 22314804.
- ^ Neumann HP, Young WF, Eng C (Ağustos 2019). Longo DL (ed.). "Feokromositoma ve Paraganglioma". New England Tıp Dergisi. 381 (6): 552–565. doi:10.1056 / NEJMra1806651. PMID 31390501.
- ^ a b Timmers HJ, Taieb D, Pacak K (Mayıs 2012). "Feokromasitoma ve paraganglioma için mevcut ve gelecekteki anatomik ve fonksiyonel görüntüleme yaklaşımları". Hormon ve Metabolik Araştırma. 44 (5): 367–72. doi:10.1055 / s-0031-1299712. PMC 4714588. PMID 22399235.
- ^ McCullough PA, Choi JP, Feghali GA, Schussler JM, Stoler RM, Vallabahn RC, Mehta A (Eylül 2016). "Kontrast Kaynaklı Akut Böbrek Hasarı". Amerikan Kardiyoloji Koleji Dergisi. 68 (13): 1465–1473. doi:10.1016 / j.jacc.2016.05.099. PMID 27659469.
- ^ Caraiani C, Dong Y, Rudd AG, Dietrich CF (Aralık 2018). "Yetersiz veya eksik görüntüleme tekniklerinin nedenleri". Tıbbi Ultrasonografi. 20 (4): 498–507. doi:10.11152 / mu-1736. PMID 30534659.
- ^ a b Castinetti F, Kroiss A, Kumar R, Pacak K, Taieb D (Ağustos 2015). "15 YILLIK PARAGANGLIOMA: Feokromositoma ve paraganglioma'nın görüntüleme ve görüntüleme temelli tedavisi". Endokrinle İlgili Kanser. 22 (4): T135-45. doi:10.1530 / ERC-15-0175. PMID 26045470.
- ^ Leung K, Stamm M, Raja A, Low G (Şubat 2013). "Feokromositoma: ultrason, BT, MRI ve fonksiyonel görüntülemede görünüm aralığı". AJR. Amerikan Röntgenoloji Dergisi. 200 (2): 370–8. doi:10.2214 / AJR.12.9126. PMID 23345359.
- ^ Chaudhary V, Bano S (Eylül 2012). "Endokrin hipertansiyonda anatomik ve fonksiyonel görüntüleme". Hint Endokrinoloji ve Metabolizma Dergisi. 16 (5): 713–21. doi:10.4103/2230-8210.100659. PMC 3475894. PMID 23087854.
- ^ Rufini V, Treglia G, Perotti G, Giordano A (Ocak 2013). "Feokromositomalarda ve paragangliomalarda MIBG sintigrafisinin kullanımındaki evrim". Hormonlar. 12 (1): 58–68. doi:10.1007 / bf03401287. PMID 23624132. S2CID 4716903.
- ^ van Hulsteijn LT, Niemeijer ND, Dekkers OM, Corssmit EP (Nisan 2014). "(131) Kötü huylu paraganglioma ve feokromositoma için I-MIBG tedavisi: sistematik inceleme ve meta-analiz". Klinik Endokrinoloji. 80 (4): 487–501. doi:10.1111 / cen.12341. PMID 24118038. S2CID 38456445.
- ^ Santhanam P, Taïeb D (Aralık 2014). "Endokrinolojide (18) F-FDOPA PET / CT görüntülemenin rolü". Klinik Endokrinoloji. 81 (6): 789–98. doi:10.1111 / cen.12566. PMID 25056984. S2CID 204992362.
- ^ Taïeb D, Tessonnier L, Sebag F, Niccoli-Sire P, Morange I, Colavolpe C, ve diğerleri. Malign ve multifokal feokromositomaların yönetiminde 18F-FDOPA ve 18F-FDG-PET'in rolü. OCLC 798350389.
- ^ Taïeb D, Hicks RJ, Hindié E, Guillet BA, Avram A, Ghedini P, ve diğerleri. (Eylül 2019). "Avrupa Nükleer Tıp Uygulama Kılavuzu / Nükleer Tıp Derneği ve Moleküler Görüntüleme Prosedürü Standardı 2019, feokromositoma ve paragangliomun radyonüklid görüntülemesi için". Avrupa Nükleer Tıp ve Moleküler Görüntüleme Dergisi. 46 (10): 2112–2137. doi:10.1007 / s00259-019-04398-1. PMC 7446938. PMID 31254038. S2CID 195738862.
- ^ Jha A, Ling A, Millo C, Gupta G, Viana B, Lin FI, ve diğerleri. (Mayıs 2018). "Pediatrik popülasyonda süksinat dehidrogenaz mutasyonu (SDHx) ile ilişkili feokromasitoma ve paraganglioma tespitinde 18F-FDG ve anatomik görüntüleme". Avrupa Nükleer Tıp ve Moleküler Görüntüleme Dergisi. 45 (5): 787–797. doi:10.1007 / s00259-017-3896-9. PMC 6707509. PMID 29204718.
- ^ Janssen I, Chen CC, Millo CM, Ling A, Taieb D, Lin FI, ve diğerleri. (Eylül 2016). "PET / CT karşılaştırması (68) Ga-DOTATATE ve diğer radyofarmasötikler ve sporadik metastatik feokromositoma ve paraganglioma lokalizasyonu için CT / MRI ile karşılaştırıldığında". Avrupa Nükleer Tıp ve Moleküler Görüntüleme Dergisi. 43 (10): 1784–91. doi:10.1007 / s00259-016-3357-x. PMID 26996779. S2CID 23005709.
- ^ Kroiss AS, Uprimny C, Shulkin BL, Gruber L, Frech A, Jazbec T, ve diğerleri. (Mart 2019). "18F-DOPA PET / CT". Revista Espanola de Medicina Nuclear e Imagen Molecular. 38 (2): 94–99. doi:10.1016 / j.remn.2018.09.004. PMID 30630744.
- ^ Mak IY, Hayes AR, Khoo B, Grossman A (2019). "Metastatik ve İnvazif Feokromasitoma ve Paraganglioma için Yeni Bir Tedavi Olarak Peptit Reseptör Radyonüklid Tedavisi". Nöroendokrinoloji. 109 (4): 287–298. doi:10.1159/000499497. PMID 30856620. S2CID 75140335.
- ^ Vyakaranam, Achyut Ram; Crona, Joakim; Norlén, Olov; Hellman, Per; Sundin, Anders (Haziran 2019). "Feokromositoma ve Paraganglioma Tanısında 11C-hidroksi-efedrin-PET / CT". Kanserler. 11 (6): 847. doi:10.3390 / kanserler11060847. PMC 6627429. PMID 31248124.
- ^ a b Wiseman D, Lakis ME, Nilubol N (Temmuz 2019). "Feokromositomalar ve Paragangliomalar için Hassas Cerrahi". Hormon ve Metabolik Araştırma. 51 (7): 470–482. doi:10.1055 / a-0926-3618. PMID 31307109.
- ^ a b Kredi Kuruluşları JW, Duh QY, Eisenhofer G, Gimenez-Roqueplo AP, Grebe SK, Murad MH, ve diğerleri. (Haziran 2014). "Feokromasitoma ve paraganglioma: bir endokrin topluluğu klinik uygulama kılavuzu". Klinik Endokrinoloji ve Metabolizma Dergisi. 99 (6): 1915–42. doi:10.1210 / jc.2014-1498. PMID 24893135.
- ^ Aggeli C, Nixon AM, Parianos C, Vletsis G, Papanastasiou L, Markou A, ve diğerleri. (Ekim 2017). "Feokromositoma ameliyatı: Tek bir kurumda 20 yıllık deneyim". Hormonlar. 16 (4): 388–395. doi:10.14310 / horm.2002.1759. PMID 29518759. S2CID 4730354.
- ^ Goffredo P, Adam MA, Thomas SM, Scheri RP, Sosa JA, Roman SA (Ağustos 2015). "Malign Feokromasitoma için Minimal İnvazif Cerrahinin Kullanım Modelleri ve Kısa Vadeli Sonuçları: Popülasyon Düzeyinde Bir Çalışma". Dünya Cerrahi Dergisi. 39 (8): 1966–73. doi:10.1007 / s00268-015-3040-6. PMID 25821949. S2CID 9017845.
- ^ Berber E, Mitchell J, Milas M, Siperstein A (Ağustos 2010). "Robotik posterior retroperitoneal adrenalektomi: ameliyat tekniği". Cerrahi Arşivleri. 145 (8): 781–4. doi:10.1001 / archsurg.2010.148. PMID 20713932.
- ^ a b Neumann HP, Tsoy U, Bancos I, Amodru V, Walz MK, Tirosh A, ve diğerleri. (Ağustos 2019). "Total Adrenalektomi İle Kortikal Koruyucu Adrenalektomi Yapılan Bilateral Feokromositomalı Yetişkinlerde Feokromositoma Spesifik Morbidite ve Mortalitenin Karşılaştırılması". JAMA Ağı Açık. 2 (8): e198898. doi:10.1001 / jamanetworkopen.2019.8898. PMC 6692838. PMID 31397861.
- ^ Lee JE, Curley SA, Gagel RF, Evans DB, Hickey RC (Aralık 1996). "Bilateral feokromositoma hastaları için kortikal koruyucu adrenalektomi". Ameliyat. 120 (6): 1064–70, tartışma 1070–1. doi:10.1016 / S0039-6060 (96) 80056-0. PMID 8957496.
- ^ a b c d e f Pacak K (Kasım 2007). "Feokromasitoma hastasının ameliyat öncesi yönetimi". Klinik Endokrinoloji ve Metabolizma Dergisi. 92 (11): 4069–79. doi:10.1210 / jc.2007-1720. PMID 17989126.
- ^ a b Wolf KI, Santos JR, Pacak K (Ocak 2019). "Neden Risk Alalım? Sadece Bir Kez Yaşıyoruz: Feokromositoma Hastalarında Preoperatif Alfa Adrenoseptör Blokajının İhmal Edilmesiyle İlişkili Tehlikeler". Endokrin Uygulaması. 25 (1): 106–108. doi:10.4158 / EP-2018-0455. PMC 6478021. PMID 30289301.
- ^ Graham RM, Thornell IR, Gain JM, Bagnoli C, Oates HF, Stokes GS (Kasım 1976). "Prazosin: ilk doz fenomeni". İngiliz Tıp Dergisi. 2 (6047): 1293–4. doi:10.1136 / bmj.2.6047.1293. PMC 1689975. PMID 793676.
- ^ Kleeman FJ (Haziran 1977). "Fenoksibenzamin". Üroloji Dergisi. 117 (6): 814. doi:10.1016 / s0022-5347 (17) 58643-7. PMID 875171.
- ^ Brunaud L, Boutami M, Nguyen-Thi PL, Finnerty B, Germain A, Weryha G, vd. (Aralık 2014). "Hem preoperatif alfa hem de kalsiyum kanal blokajı, feokromasitoma yönetiminde benzer şekilde intraoperatif hemodinamik stabiliteyi etkiler". Ameliyat. 156 (6): 1410–7, tartışma1417-8. doi:10.1016 / j.surg.2014.08.022. PMID 25456922.
- ^ Clark BK (Mayıs 1992). "Beta-adrenerjik bloke edici ajanlar: mevcut durumları". Kritik Bakım Hemşireliğinde AACN Klinik Sorunlar. 3 (2): 447–60. doi:10.4037/15597768-1992-2016. PMID 1349490.
- ^ Luiz HV, Tanchee MJ, Pavlatou MG, Yu R, Nambuba J, Wolf K, vd. (Temmuz 2016). "Hormonal olarak işlevsel feokromositoma ve paragangliomalı hastalar başlangıçta uygun bir adrenoseptör blokajı alıyor mu? Geriye dönük bir kohort çalışması". Klinik Endokrinoloji. 85 (1): 62–9. doi:10.1111 / cen.13066. PMC 4899243. PMID 26998836.
- ^ Sheaves R, Chew SL, Grossman AB (Ocak 1995). "Feokromasitomada karşı konulamayan beta-adrenerjik blokajın tehlikeleri". Lisansüstü Tıp Dergisi. 71 (831): 58–9. doi:10.1136 / pgmj.71.831.58-a. PMC 2397901. PMID 7708599.
- ^ van Brummelen P, Jie K, van Zwieten PA (1986). "İnsan kan damarlarındaki alfa adrenerjik reseptörler". İngiliz Klinik Farmakoloji Dergisi. 21 Ek 1 (Ek 1): 33S – 39S. doi:10.1111 / j.1365-2125.1986.tb02851.x. PMC 1400759. PMID 2871855.
- ^ Chruscinski A, Brede ME, Meinel L, Lohse MJ, Kobilka BK, Hein L (Kasım 2001). "Beta (1) - veya beta (2) -adrenerjik reseptörleri olmayan nakavt farelerin kan damarlarında beta-adrenerjik reseptör alt tiplerinin farklı dağılımı". Moleküler Farmakoloji. 60 (5): 955–62. doi:10.1124 / mol.60.5.955. PMID 11641423.
- ^ a b Groeben H, Nottebaum BJ, Alesina PF, Traut A, Neumann HP, Walz MK (Şubat 2017). "Feokromasitoma cerrahisinde perioperatif α-reseptör blokajı: gözlemsel bir vaka serisi". İngiliz Anestezi Dergisi. 118 (2): 182–189. doi:10.1093 / bja / aew392. PMID 28100521. S2CID 5979863.
- ^ Lentschener C, Baillard C, Dousset B, Gaujoux S (Şubat 2019). "Dogma Bozulmak Üzere Yapıldı. Neden Feokromositoma Kaldırılan Hastaların Çoğunda Etkisiz Alfa Adrenoreseptör Blokajını Yönetmek İçin Küratif Cerrahiyi Erteliyoruz?". Endokrin Uygulaması. 25 (2): 199. doi:10.4158/1934-2403-25.2.199. PMID 30817194.
- ^ Santos JR, Wolf KI, Pacak K (Şubat 2019). "Bir Gereklilik, İkinci Bir Düşünce Değil: Feokromasitoma Hastalarında Ameliyat Öncesi Alfa-Adrenoseptör Blokajı". Endokrin Uygulaması. 25 (2): 200–201. doi:10.4158/1934-2403-25.2.200. PMC 7451406. PMID 30817195.
- ^ Challis BG, Casey RT, Simpson HL, Gurnell M (Şubat 2017). "Feokromositoma / paraganglioma için optimal bir ameliyat öncesi yönetim stratejisi var mı?". Klinik Endokrinoloji. 86 (2): 163–167. doi:10.1111 / cen.13252. PMID 27696513. S2CID 1473367.
- ^ Jiang M, Ding H, Liang Y, Tang J, Lin Y, Xiang K, ve diğerleri. (Mart 2018). "Çinli hastalarda feokromositoma cerrahisi sırasında hemodinamik istikrarsızlık için ameliyat öncesi risk faktörleri". Klinik Endokrinoloji. 88 (3): 498–505. doi:10.1111 / cen.13544. PMID 29292527. S2CID 46820948.
- ^ Lentschener C, Gaujoux S, Thillois JM, Duboc D, Bertherat J, Ozier Y, Dousset B (Nisan 2009). "Arteriyel basınç artışı, feokromasitoma için adrenalektomi geçiren hastalarda hemodinamik istikrarsızlığın habercisi değildir". Acta Anaesthesiologica Scandinavica. 53 (4): 522–7. doi:10.1111 / j.1399-6576.2008.01894.x. PMID 19239408. S2CID 25480499.
- ^ a b [birincil olmayan kaynak gerekli ] Wong C, Yu R (Temmuz 2010). "Feokromasitoma rezeksiyonu için ameliyat öncesi hazırlık: doktor anketi ve klinik uygulama". Deneysel ve Klinik Endokrinoloji ve Diyabet. 118 (7): 400–4. doi:10.1055 / s-0029-1225339. PMID 19609840.
- ^ a b c d Mamilla D, Araque KA, Brofferio A, Gonzales MK, Sullivan JN, Nilubol N, Pacak K (Temmuz 2019). "Feokromasitoma ve Paragangliomalı Hastalarda Ameliyat Sonrası Tedavi". Kanserler. 11 (7): 936. doi:10.3390 / kanserler11070936. PMC 6678461. PMID 31277296.
- ^ a b c Naranjo J, Dodd S, Martin YN (Ağustos 2017). "Feokromositomanın Perioperatif Yönetimi". Kardiyotorasik ve Vasküler Anestezi Dergisi. 31 (4): 1427–1439. doi:10.1053 / j.jvca.2017.02.023. PMID 28392094.
- ^ Aronow WS (Mayıs 2017). "Hipertansif acil durumların tedavisi". Translasyonel Tıp Yıllıkları. 5 (Ek 1): S5. doi:10.21037 / atm.2017.03.34. PMC 5440310. PMID 28567387.
- ^ Iqbal A, Heller S (Haziran 2016). "Hipoglisemiyi yönetmek" (PDF). En İyi Uygulama ve Araştırma. Klinik Endokrinoloji ve Metabolizma. 30 (3): 413–30. doi:10.1016 / j.beem.2016.06.004. PMID 27432075.
- ^ Dungan K, Merrill J, Long C, Binkley P (Kasım 2019). "Hastanede yatan insülin gerektiren hastalarda beta bloker kullanımının ve türünün hipoglisemi riski üzerindeki etkisi". Kardiyovasküler Diyabetoloji. 18 (1): 163. doi:10.1186 / s12933-019-0967-1. PMC 6882013. PMID 31775749.
- ^ Shen WT, Lee J, Kebebew E, Clark OH, Duh QY (Ağustos 2006). "Adrenalektomi sonrası steroid replasmanının seçici kullanımı: ardışık 331 vakadan dersler". Cerrahi Arşivleri. 141 (8): 771–4, tartışma 774–6. doi:10.1001 / archsurg.141.8.771. PMID 16924084.
- ^ MacKenzie CR, Goodman SM (Temmuz 2016). "Stres Doz Steroidleri: Mitler ve Perioperatif Tıp". Güncel Romatoloji Raporları. 18 (7): 47. doi:10.1007 / s11926-016-0595-7. PMID 27351679. S2CID 22000392.
- ^ a b Pazderska A, Pearce SH (Haziran 2017). "Adrenal yetmezlik - tanıma ve tedavi". Klinik ilaç. 17 (3): 258–262. doi:10.7861 / Clinmedicine.17-3-258. PMC 6297573. PMID 28572228.
- ^ a b Zelinka T, Musil Z, Dušková J, Burton D, Merino MJ, Milosevic D, vd. (Ekim 2011). "Metastatik feokromositoma: boyut ve yaş önemli mi?". Avrupa Klinik Araştırma Dergisi. 41 (10): 1121–8. doi:10.1111 / j.1365-2362.2011.02518.x. PMC 3170415. PMID 21692797.
- ^ a b c Hamidi O, Young WF, Gruber L, Smestad J, Yan Q, Ponce OJ, vd. (Kasım 2017). "Metastatik feokromasitoma ve paragangliomalı hastaların sonuçları: Sistematik bir inceleme ve meta-analiz". Klinik Endokrinoloji. 87 (5): 440–450. doi:10.1111 / cen.13434. PMC 5854189. PMID 28746746.
- ^ "Metastatik katekolamin salgılayan paraganglioma (ekstra adrenal feokromositoma)". Amerikan Tıp Dergisi. 61 (4): 523–532. Ekim 1976. doi:10.1016/0002-9343(76)90332-6. ISSN 0002-9343. PMID 973646.
- ^ Engstrand J, Strömberg C, Nilsson H, Freedman J, Jonas E (Aralık 2019). "Kolorektal kanserli hastalarda senkron ve metakron karaciğer metastazları - klinik olarak ilgili bir tanıma doğru". Dünya Cerrahi Onkoloji Dergisi. 17 (1): 228. doi:10.1186 / s12957-019-1771-9. PMC 6933908. PMID 31878952.
- ^ Corssmit EP, Snel M, Kapiteijn E (Ocak 2020). "Kötü huylu feokromositoma ve paraganglioma: yönetim seçenekleri". Onkolojide Güncel Görüş. 32 (1): 20–26. doi:10.1097 / cco.0000000000000589. PMID 31599769.
- ^ Roman-Gonzalez A, Zhou S, Ayala-Ramirez M, Shen C, Waguespack SG, Habra MA, vd. (Temmuz 2018). "Metastatik Feokromositoma veya Sempatik Paragangliomalı Hastalarda Primer Tümörün Cerrahi Rezeksiyonunun Genel Sağkalım Üzerindeki Etkisi". Annals of Surgery. 268 (1): 172–178. doi:10.1097 / sla.0000000000002195. PMID 28257320. S2CID 22915608.
- ^ a b c Ellis RJ, Patel D, Prodanov T, Sadowski S, Nilubol N, Adams K, vd. (Eylül 2013). "Metastatik feokromasitoma ve paragangliomun cerrahi rezeksiyonundan sonra yanıt: postoperatif biyokimyasal remisyon tahmin edilebilir mi?". Amerikan Cerrahlar Koleji Dergisi. 217 (3): 489–96. doi:10.1016 / j.jamcollsurg.2013.04.027. PMC 3770940. PMID 23891076.
- ^ Jimenez C, Rohren E, Habra MA, Rich T, Jimenez P, Ayala-Ramirez M, Baudin E (Ağustos 2013). "Kötü huylu feokromositoma ve sempatik paraganglioma için mevcut ve gelecekteki tedaviler". Güncel Onkoloji Raporları. 15 (4): 356–71. doi:10.1007 / s11912-013-0320-x. PMID 23674235. S2CID 1167562.
- ^ Pappachan JM, Raskauskiene D, Sriraman R, Edavalath M, Hanna FW (Temmuz 2014). "Feokromositoma teşhisi ve yönetimi: klinisyenler için pratik bir kılavuz". Güncel Hipertansiyon Raporları. 16 (7): 442. doi:10.1007 / s11906-014-0442-z. PMID 24792093. S2CID 38357313.
- ^ Buhl T, Mortensen J, Kjaer A (Mart 2002). "I-123 MIBG görüntüleme ve metastatik feokromositomanın intraoperatif lokalizasyonu: bir olgu sunumu". Klinik Nükleer Tıp. 27 (3): 183–5. doi:10.1097/00003072-200203000-00007. PMID 11852305. S2CID 11485950.
- ^ De Filpo G, Maggi M, Mannelli M, Canu L (Haziran 2020). "Metastatik feokromositomaların / paragangliomaların yönetimi ve sonucu: genel bir bakış". Endokrinolojik Araştırma Dergisi. doi:10.1007 / s40618-020-01344-z. PMID 32602077. S2CID 220150512.
- ^ Breen W, Bancos I, Young WF, Bible KC, Laack NN, Foote RL, Hallemeier CL (2017-11-22). "Gelişmiş / rezeke edilemeyen kötü huylu paraganglioma ve feokromasitoma için harici ışın radyasyon tedavisi". Radyasyon Onkolojisindeki Gelişmeler. 3 (1): 25–29. doi:10.1016 / j.adro.2017.11.002. PMC 5856976. PMID 29556576.
- ^ Kohlenberg J, Welch B, Hamidi O, Callstrom M, Morris J, Sprung J, vd. (Şubat 2019). "Metastatik Feokromositoma ve Paragangliomalı Hastaların Tedavisinde Ablatif Tedavinin Etkinliği ve Güvenliği". Kanserler. 11 (2): 195. doi:10.3390 / kanserler11020195. PMC 6407137. PMID 30736463.
- ^ a b Niemeijer ND, Alblas G, van Hulsteijn LT, Dekkers OM, Corssmit EP (Kasım 2014). "Kötü huylu paraganglioma ve feokromositoma için siklofosfamid, vinkristin ve dakarbazin ile kemoterapi: sistematik inceleme ve meta-analiz". Klinik Endokrinoloji. 81 (5): 642–51. doi:10.1111 / cen.12542. PMID 25041164. S2CID 5407678.
- ^ Averbuch SD, Steakley CS, Young RC, Gelmann EP, Goldstein DS, Stull R, Keizer HR (Ağustos 1988). "Kötü huylu feokromositoma: siklofosfamid, vinkristin ve dakarbazin kombinasyonuyla etkili tedavi". İç Hastalıkları Yıllıkları. 109 (4): 267–73. doi:10.7326/0003-4819-109-4-267. PMID 3395037.
- ^ Huang H, Abraham J, Hung E, Averbuch S, Merino M, Steinberg SM, ve diğerleri. (Ekim 2008). "Kötü huylu feokromositoma / paragangliomun siklofosfamid, vinkristin ve dakarbazin ile tedavisi: 18 hastanın 22 yıllık takibinden tavsiye". Kanser. 113 (8): 2020–8. doi:10.1002 / cncr.23812. PMID 18780317. S2CID 205653109.
- ^ Nomura K, Kimura H, Shimizu S, Kodama H, Okamoto T, Obara T, Takano K (Ağustos 2009). "Metastatik malign feokromositoma hastalarının hayatta kalması ve kombine siklofosfamid, vinkristin ve dakarbazin kemoterapisinin etkinliği". Klinik Endokrinoloji ve Metabolizma Dergisi. 94 (8): 2850–6. doi:10.1210 / jc.2008-2697. PMID 19470630.
- ^ Jawed I, Velarde M, Därr R, Wolf KI, Adams K, Venkatesan AM, vd. (Temmuz 2018). "Döngüsel Kemoterapi ile Süksinat Dehidrojenaz Alt Birim B Mutasyonlarını Barındıran Metastatik Feokromositoma / Paragangliomun Sürekli Tümör Azaltılması". Hücresel ve Moleküler Nörobiyoloji. 38 (5): 1099–1106. doi:10.1007 / s10571-018-0579-4. PMC 5976545. PMID 29623478.
- ^ Tena I, Gupta G, Tajahuerce M, Benavent M, Cifrián M, Falcon A, ve diğerleri. (2018). "Metastatik Paragangliomada Başarılı İkinci Hat Metronomik Temozolomid: Olgu Sunumları ve Literatürün Gözden Geçirilmesi". Clinical Medicine Insights. Onkoloji. 12: 1179554918763367. doi:10.1177/1179554918763367. PMC 5922490. PMID 29720885.
- ^ Tong A, Li M, Cui Y, Ma X, Wang H, Li Y (2020). "Temozolomid, Metastatik Feokromositoma / Paraganglioma Olan Hastalar için Potansiyel Bir Terapötik Araçtır-Olgu Sunumu ve Literatürün Gözden Geçirilmesi". Endokrinolojide Sınırlar. 11: 61. doi:10.3389 / fendo.2020.00061. PMC 7040234. PMID 32132978.
- ^ Hadoux J, Favier J, Scoazec JY, Leboulleux S, Al Ghuzlan A, Caramella C, ve diğerleri. (Aralık 2014). "SDHB mutasyonları, metastatik feokromositoma veya paragangliomalı hastalarda temozolomide yanıt ile ilişkilidir". Uluslararası Kanser Dergisi. 135 (11): 2711–20. doi:10.1002 / ijc.28913. PMID 24752622. S2CID 23557293.
- ^ a b Pryma DA, Chin BB, Noto RB, Dillon JS, Perkins S, Solnes L, vd. (Mayıs 2019). "İleri Feokromositoma veya Paragangliomalı Hastalarda 131I-MIBG Tedavisi". Nükleer Tıp Dergisi. 60 (5): 623–630. doi:10.2967 / jnumed.118.217463. PMC 6495236. PMID 30291194.
- ^ a b Agrawal A, Rangarajan V, Shah S, Puranik A, Purandare N (Kasım 2018). "Pediatrik ve yetişkin malignitelerde MIBG (metaiodobenzylguanidine) theranostikler". İngiliz Radyoloji Dergisi. 91 (1091): 20180103. doi:10.1259 / bjr.20180103. PMC 6475939. PMID 30048149.
- ^ Carrasquillo JA, Pandit-Taskar N, Chen CC (Mayıs 2016). "Feokromasitoma ve Paraganglioma'nın I-131 Metaiodobenzylguanidine Terapisi". Nükleer Tıp Seminerleri. 46 (3): 203–14. doi:10.1053 / j.semnuclmed.2016.01.011. PMID 27067501.
- ^ Kong G, Grozinsky-Glasberg S, Hofman MS, Callahan J, Meirovitz A, Maimon O, ve diğerleri. (Eylül 2017). "Fonksiyonel Metastatik Paraganglioma ve Feokromositoma için Peptid Reseptör Radyonüklid Tedavisinin Etkinliği". Klinik Endokrinoloji ve Metabolizma Dergisi. 102 (9): 3278–3287. doi:10.1210 / jc.2017-00816. PMID 28605448. S2CID 3759391.
- ^ Strosberg J, Wolin E, Chasen B, Kulke M, Bushnell D, Caplin M, ve diğerleri. (Eylül 2018). "Faz III NETTER-1 Denemesinde 177Lu-Dotatate". Klinik Onkoloji Dergisi. 36 (25): 2578–2584. doi:10.1200 / JCO.2018.78.5865. PMC 6366953. PMID 29878866.
- ^ Strosberg J, El-Haddad G, Wolin E, Hendifar A, Yao J, Chasen B, ve diğerleri. (Ocak 2017). "Midgut Nöroendokrin Tümörler için 177Lu-Dotatate". New England Tıp Dergisi. 376 (2): 125–135. doi:10.1056 / NEJMoa1607427. PMC 5895095. PMID 28076709.
- ^ a b Vyakaranam AR, Crona J, Norlén O, Granberg D, Garske-Román U, Sandström M, ve diğerleri. (Haziran 2019). "177Lu-DOTATATE". Kanserler. 11 (7). doi:10.3390 / kanserler11070909. PMC 6678507. PMID 31261748.
- ^ Satapathy S, Mittal BR, Bhansali A (Aralık 2019). "Gelişmiş feokromasitoma ve paraganglioma yönetiminde peptid reseptör radyonüklid tedavisi: Sistematik bir inceleme ve meta-analiz". Klinik Endokrinoloji. 91 (6): 718–727. doi:10.1111 / cen.14106. PMID 31569282. S2CID 203622655.
- ^ Mak IY, Hayes AR, Khoo B, Grossman A (2019). "Metastatik ve İnvazif Feokromasitoma ve Paraganglioma için Yeni Bir Tedavi Olarak Peptit Reseptör Radyonüklid Tedavisi". Nöroendokrinoloji. 109 (4): 287–298. doi:10.1159/000499497. PMID 30856620. S2CID 75140335.
- ^ Wolf KI, Jha A, van Berkel A, Wild D, Janssen I, Millo CM, ve diğerleri. (Haziran 2019). "177Lu-DOTATATE". Nükleer Tıp ve Moleküler Görüntüleme. 53 (3): 223–230. doi:10.1007 / s13139-019-00579-w. PMC 6554376. PMID 31231443.
- ^ "NCI Kanser Terimleri Sözlüğü - Ulusal Kanser Enstitüsü". www.cancer.gov. 2011-02-02. Alındı 2020-08-18.
- ^ "Feokromositoma - Ulusal Kanser Enstitüsü". www.cancer.gov. 2020-02-12. Alındı 2020-08-18.
- ^ Noshiro T, Shimizu K, Watanabe T, Akama H, Shibukawa S, Miura W, ve diğerleri. (Ocak 2000). "Feokromositomalı hastalarda klinik özellikler ve uzun vadeli prognozdaki değişiklikler". Amerikan Hipertansiyon Dergisi. 13 (1 Pt 1): 35–43. doi:10.1016 / S0895-7061 (99) 00139-9. PMID 10678269.
- ^ a b Hescot S, Curras-Freixes M, Deutschbein T, van Berkel A, Vezzosi D, Amar L, ve diğerleri. (Haziran 2019). "Malign Feokromasitoma ve Paraganglioma Prognozu (MAPP-Prono Çalışması): Adrenal Tümörlerin Retrospektif Çalışması için Avrupa Ağı". Klinik Endokrinoloji ve Metabolizma Dergisi. 104 (6): 2367–2374. doi:10.1210 / jc.2018-01968. PMID 30715419.
- ^ Hamidi O (Haziran 2019). "Metastatik feokromositoma ve paraganglioma: prognoz ve yönetimde son gelişmeler". Endokrinoloji, Diyabet ve Obezitede Güncel Görüş. 26 (3): 146–154. doi:10.1097 / med.0000000000000476. PMID 30893083. S2CID 84844032.
- ^ Pacak K, Eisenhofer G, Ahlman H, Bornstein SR, Gimenez-Roqueplo AP, Grossman AB, vd. (Şubat 2007). "Feokromositoma: Birinci Uluslararası Sempozyumdan klinik uygulama için öneriler. Ekim 2005". Doğa Klinik Uygulaması. Endokrinoloji ve Metabolizma. 3 (2): 92–102. doi:10.1038 / ncpendmet0396. PMID 17237836. S2CID 23952363.
- ^ a b Chen H, Sippel RS, O'Dorisio MS, Vinik AI, Lloyd RV, Pacak K (Ağustos 2010). "Nöroendokrin tümörlerin tanı ve tedavisi için Kuzey Amerika Nöroendokrin Tümör Derneği konsensüs kılavuzu: feokromositoma, paraganglioma ve medüller tiroid kanseri". Pankreas. 39 (6): 775–83. doi:10.1097 / MPA.0b013e3181ebb4f0. PMC 3419007. PMID 20664475.
- ^ Sutton MG, Sheps SG, Lie JT (Haziran 1981). "Klinik olarak şüphelenilmeyen feokromositoma prevalansı. 50 yıllık bir otopsi serisinin gözden geçirilmesi". Mayo Clinic Proceedings. 56 (6): 354–60. PMID 6453259.
- ^ Kim JH, Moon H, Noh J, Lee J, Kim SG (Mart 2020). "Kore'de Feokromasitoma / Paraganglioma Epidemiyolojisi ve Prognozu: Ulusal Sağlık Sigortası Hizmetine Dayalı Ülke Çapında Bir Çalışma". Endokrinoloji ve Metabolizma. 35 (1): 157–164. doi:10.3803 / EnM.2020.35.1.157. PMC 7090309. PMID 32207276.
- ^ Beard CM, Sheps SG, Kurland LT, Carney JA, Lie JT (Aralık 1983). "Rochester, Minnesota'da feokromositoma oluşumu, 1950'den 1979'a". Mayo Clinic Proceedings. 58 (12): 802–4. PMID 6645626.
- ^ Berends AM, Buitenwerf E, de Krijger RR, Veeger NJ, van der Horst-Schrivers AN, Links TP, Kerstens MN (Mayıs 2018). "Hollanda'da feokromositoma ve sempatik paraganglioma insidansı: Ülke çapında bir çalışma ve sistematik bir inceleme". Avrupa İç Hastalıkları Dergisi. 51: 68–73. doi:10.1016 / j.ejim.2018.01.015. PMID 29361475.
- ^ Ebbehoj AL, Sondergaard E, Trolle C, Stochholm K, Poulsen PL (2017-05-03). "Feokromositomanın epidemiyolojisi: artan insidans ve değişen klinik görünüm. Popülasyon bazlı retrospektif bir çalışma 1977–2015". Endokrin Özetleri. doi:10.1530 / endoabs.49.oc1.4. ISSN 1479-6848.
- ^ a b c Aygün N, Uludağ M (2020-06-03). "Feokromositoma ve Paraganglioma: Epidemiyolojiden Klinik Bulgulara". Şişli Etfal Hastanesi Tip Bulteni. 54 (2): 159–168. doi:10.14744 / SEMB.2020.18794. PMC 7326683. PMID 32617052.
- ^ Antonio K, Valdez MM, Mercado-Asis L, Taïeb D, Pacak K (Şubat 2020). "Feokromasitoma / paraganglioma: genetik, biyokimya, immünohistokimya, metabolomik, görüntüleme ve tedavi seçeneklerinde son güncellemeler". Bez Cerrahisi. 9 (1): 105–123. doi:10.21037 / gs.2019.10.25. PMC 7082276. PMID 32206603.
- ^ Conzo G, Pasquali D, Colantuoni V, Circelli L, Tartaglia E, Gambardella C, vd. (2014-05-01). "Feokromositomanın güncel kavramları". International Journal of Surgery. 12 (5): 469–74. doi:10.1016 / j.ijsu.2014.04.001. PMID 24727002.
- ^ a b Sugrue C (1800). "Bir Gastrodinya Vakası". Med Phys J. 4: 228–331.
- ^ Bausch B, Tischler AS, Schmid KW, Leijon H, Eng C, Neumann HP (Temmuz 2017). "Max Schottelius: Feokromositomada Öncü". Endokrin Derneği Dergisi. 1 (7): 957–964. doi:10.1210 / js.2017-00208. PMC 5689150. PMID 29264546.
- ^ Fränkel, Felix (Şubat 1886). "Ein Fall von doppelseitigem, völlig latent verlaufenen Nebennierentumor und gleichzeitiger Nephritis mit Veränderungen am Circulationsapparat und Retinitis". Archiv für Pathologische Anatomie und Physiologie und für Klinische Medicin. 103 (2): 244–263. doi:10.1007 / bf01938677. ISSN 0945-6317. S2CID 31941439.
- ^ Kantorovich V, Pacak K (2010). "Feokromositoma ve paraganglioma". Beyin Araştırmalarında İlerleme. Elsevier. 182: 343–73. doi:10.1016 / s0079-6123 (10) 82015-1. ISBN 978-0-444-53616-7. PMC 4714594. PMID 20541673.
- ^ Kiernan CM, Solórzano CC (Ocak 2016). "Feokromositoma ve Paraganglioma: Tanı, Genetik ve Tedavi". Kuzey Amerika Cerrahi Onkoloji Klinikleri. 25 (1): 119–38. doi:10.1016 / j.soc.2015.08.006. PMID 26610778.
- ^ a b Welbourn RB (Temmuz 1987). "Feokromositomanın erken cerrahi geçmişi". British Journal of Surgery. 74 (7): 594–6. doi:10.1002 / bjs.1800740717. PMID 3304519. S2CID 40507310.
- ^ a b Manger WM (Ağustos 2006). "Feokromasitoma genel bir bakış: tarih, güncel kavramlar, belirsizlikler ve tanısal zorluklar". New York Bilimler Akademisi Yıllıkları. 1073 (1): 1–20. Bibcode:2006NYASA1073 .... 1 milyon. doi:10.1196 / yıllık.1353.001. PMID 17102067. S2CID 21423113.
- ^ Jacob M, Macwana S, Vivekanand D (Mart 2015). "Preoperatif embolizasyon için adrenal ve ekstra adrenal feokromositoma vakasının anestezi yönetimi". Hint Anestezi Dergisi. 59 (3): 196–7. doi:10.4103/0019-5049.153046. PMC 4378085. PMID 25838596.
- ^ Boening, Andreas; Burger, Heiko (Ocak 2018). "Tırnak Vuruşlarını Duyuyorsanız, Atları Düşünün, Zebraları Değil". Göğüs Kalp Damar Cerrahisi Raporları. 7 (1): e35. doi:10.1055 / s-0038-1660808. ISSN 2194-7635. PMC 6033608. PMID 29984129.
- ^ "Nadir Hastalıklar Günü 2021 - 28 Şubat". Nadir Hastalıklar Günü - 28 Şubat 2021. Alındı 2020-08-26.
- ^ "Ev". NORD (Ulusal Nadir Bozukluklar Örgütü). Alındı 2020-08-26.
- ^ Sanders, Lisa; M.D (2019-10-30). "Genç Anne Neden Kavurucu Baş Ağrısı ve Yarışan Kalbi Gördü?". New York Times. ISSN 0362-4331. Alındı 2020-08-26.
- ^ 8 Temmuz; 2012 (2012-07-08). "Neuroendocrine Cancer Survivor Discovery Fit & Health TV Şovunda Öne Çıktı". Karsinoid Kanser Vakfı. Alındı 2020-08-26.CS1 bakimi: sayısal isimler: yazarlar listesi (bağlantı)
- ^ Alliance, VHL Ailesi. "VHL Family Alliance, von Hippel-Lindau Hastalığına Sahip Olduğu İçin Grey'in Anatomisini Takdir Ediyor". www.prnewswire.com. Alındı 2020-08-26.
- ^ 12 Ocak Kevin | Koşullar |; 2011 (2011-01-12). "Popüler medyanın tıbbi durumlarla ilgili yanlış tanımlamaları". KevinMD.com. Alındı 2020-08-26.CS1 bakimi: sayısal isimler: yazarlar listesi (bağlantı)
- ^ Haber, A. B. C. "'Grey's Anatomy 'Üç Bölümlük Dizide Nadir Hastalık Özellikleri ". ABC Haberleri. Alındı 2020-08-26.
Dış bağlantılar
- "Feokromositoma ve Paraganglioma Hakkında Genel Bilgiler "dan Ulusal Kanser Enstitüsü
- Feokromositoma ve Paraganglioma -den Amerikan Klinik Onkoloji Derneği
- Feokromositoma; Nadir Hastalık Veritabanı Ulusal Nadir Bozukluklar Örgütü
- Feokromositoma ve Paraganglioma -den Nöroendokrin Tümör Araştırma Vakfı
- Feokromositoma Hakkında Bilmeniz Gerekenler itibaren Tıbbi Haberler Bugün
- MedlinePlus'a Genel Bakış feokromositoma
- GeneReviews giriş "Kalıtsal Paraganglioma-Feokromositoma Sendromları "
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |


