Otizm spektrumu - Autism spectrum
| Otizm spektrumu | |
|---|---|
| Diğer isimler | Otizm spektrum bozukluğu, otistik spektrum bozukluğu |
 | |
| Nesneleri tekrar tekrar istiflemek veya sıralamak otizm spektrumu ile ilişkilidir. | |
| Uzmanlık | Klinik Psikoloji, psikiyatri, pediatri, tıbbi iş |
| Semptomlar | İle ilgili sorunlar iletişim, sosyal etkileşim, sınırlı ilgi alanları, tekrarlayan davranış[1] |
| Komplikasyonlar | Sosyal izolasyon istihdam sorunları, aile stresi, zorbalık, kendi kendine zarar vermek,[kaynak belirtilmeli ] intihar[2] |
| Olağan başlangıç | 3 yaşına kadar[3] |
| Süresi | Yaşam boyu veya uzun vadeli[4] |
| Nedenleri | Belirsiz[4] |
| Risk faktörleri | İleri ebeveyn yaşı, maruz kalma valproat hamilelik sırasında düşük doğum ağırlığı[1] |
| Teşhis yöntemi | Semptomlara göre[4] |
| Ayırıcı tanı | Zihinsel engelli, Rett sendromu, DEHB, seçici dilsizlik, çocukluk çağında başlayan şizofreni[1] |
| Tedavi | Davranışsal terapi,[5] psikotrop ilaç[6] |
| Sıklık | İnsanların% 1'i[1] (62,2 milyon 2015)[7] |
Otizm spektrumu bir dizi kapsar nörogelişimsel dahil koşullar otizm ve Asperger Sendromu, genellikle olarak bilinir Otizm spektrum bozuklukları (ASD). Otistik spektrumdaki bireyler sosyal iletişim ve etkileşimde zorluk yaşarlar ve ayrıca kısıtlı, tekrarlayan davranış kalıpları, ilgi alanları veya etkinlikler sergilerler. Belirtiler tipik olarak bir ila iki yaş arasında fark edilir.[1] Ancak, pek çok çocuğa yaşı ilerleyene kadar teşhis konulmamaktadır. Nihai teşhis hala bir ergen veya hatta bir yetişkin olarak verilebilir.[8] "Spektrum" terimi, semptomların tipi ve ciddiyetindeki varyasyonu ifade eder.[9] Hafif aralıkta olanlar bağımsız olarak işlev görebilirken, orta ila şiddetli semptomları olanlar günlük yaşamlarında daha önemli destek gerektirebilir.[1][10] Uzun vadeli sorunlar, günlük görevleri yerine getirme, ilişkiler kurma ve sürdürme ve bir işi sürdürmede zorlukları içerebilir.[11]
Otizm spektrum koşullarının nedeni belirsizdir.[4] Risk faktörleri arasında daha yaşlı bir ebeveyne sahip olmak, ailede otizm öyküsü ve belirli genetik koşullar bulunur.[4] Riskin% 64 ila% 91'inin aile geçmişinden kaynaklandığı tahmin edilmektedir.[12] Teşhis semptomlara dayanır.[4] 2013 yılında Ruhsal Bozuklukların Tanısal ve İstatistiksel El Kitabı sürüm 5 (DSM-5 ) önceki otistik bozukluk alt gruplarının yerini aldı, Asperger Sendromu, başka türlü tanımlanmamış yaygın gelişimsel bozukluk (PDD-NOS) ve çocuklukta parçalanma bozukluğu tek terim "otizm spektrum bozukluğu" ile.[13][9]
Tedavi çabaları genellikle bireyseldir ve davranışçı terapi ile başa çıkma becerilerinin öğretilmesini içerebilir.[4] Semptomları iyileştirmeye yardımcı olmak için ilaçlar kullanılabilir.[4] Bununla birlikte, ilaç kullanımını destekleyen kanıtlar çok güçlü değildir.[6]
Nüfusun tahmini% 1'i (dünya genelinde 62,2 milyon) 2015 itibariyle otizm spektrumundadır.[Güncelleme].[1][7] Amerika Birleşik Devletleri'nde 2016 itibariyle çocukların% 2'sinden fazlasını (yaklaşık 1,5 milyon) etkilediği tahmin edilmektedir.[14] Erkekler, kadınlardan dört kat daha sık teşhis edilir.[11][15] otizm hakları hareketi kavramını teşvik ediyor nörolojik çeşitlilik Otizmi, tedavi edilecek bir bozukluktan ziyade beynin doğal bir varyasyonu olarak gören.[16]
Sınıflandırma

DSM IV (2000)
Otizm, otizm spektrum bozukluklarının temelini oluşturur. Asperger sendromu, işaretler ve olası nedenler bakımından otizme en yakın olanıdır;[17] otizmin aksine, Asperger sendromlu kişilerde önemli bir gecikme dil gelişimi veya bilişsel gelişim yaşlıya göre DSM-IV kriterler.[18] PDD-NOS, daha spesifik bir bozukluk için kriterler karşılanmadığında teşhis edilir. Bazı kaynaklar ayrıca şunları içerir: Rett sendromu ve çocuklukta parçalanma bozukluğu otizmle birkaç belirtiyi paylaşan ancak ilgisiz nedenleri olabilen; diğer kaynaklar onları ASD'den ayırır, ancak yukarıdaki koşulların tümünü şu şekilde gruplandırın: yaygın gelişimsel bozukluklar.[17][19]
Otizm, Asperger sendromu ve PDD-NOS bazen otistik bozukluklar ASD yerine[20] oysa otizmin kendisine genellikle Otizm, çocukluk otizmiveya infantil otizm.[21] Eski terim olmasına rağmen yaygın gelişimsel bozukluk ve daha yeni terim Otizm spektrum bozukluğu büyük ölçüde veya tamamen örtüşen,[19] önceleri, belirli bir teşhis etiketleri setini tanımlamayı amaçlarken, ikincisi varsayılan bir spektrum bozukluğu çeşitli koşulları birbirine bağlayan.[22] ASD, daha geniş otizmin bir alt kümesidir fenotip (BAP), OSB'si olmayan ancak otistik benzeri özelliklere sahip olan bireyleri tanımlamaktadır. göz temasından kaçınmak.[21]
DSM V (2013)
Otizm spektrum bozukluğuna (ASD) yönelik bir revizyon, Ruhsal Bozuklukların Tanısal ve İstatistiksel El Kitabı sürüm 5 (DSM-5 ), Mayıs 2013'te yayınlandı.[23] Yeni tanı, otistik bozukluğun önceki tanılarını kapsıyor, Asperger Sendromu, çocuklukta parçalanma bozukluğu ve PDD-NOS. Diğer ülkelerde biraz farklı teşhis tanımları kullanılmaktadır. DSM-5, bu teşhisleri kategorize etmek yerine otizm spektrum şemsiyesinin altına düşen bozuklukları teşhis etmek için boyutlu bir yaklaşım benimsemiştir. Bazıları otizm spektrumundaki bireylerin tek bir teşhis kategorisi olarak daha iyi temsil edilebileceğini öne sürdü. Bu kategori içinde DSM-5, her bir bireyi ciddiyet boyutlarına ve ilişkili özelliklere (yani bilinen genetik bozukluklar ve zihinsel engellilik) göre farklılaştıran bir çerçeve önermiştir.
DSM'deki bir başka değişiklik, sosyal ve iletişim açıklarının tek bir alana çökmesini içeriyor.[24] Bu nedenle, OSB teşhisi konan bir birey, sosyal iletişim semptomlarının şiddeti, sabitlenmiş veya kısıtlanmış davranış veya ilgi alanlarının şiddeti, hiper veya aşırı duyarlılık duyusal uyaranlar ve ilişkili özellikler.
Başlangıç yaşının kısıtlanması da 3 yaşından "erken gelişim dönemine" kadar gevşetildi ve sosyal talepler yetenekleri aştığında semptomların daha sonra ortaya çıkabileceği notu ile birlikte.[25]
Belirti ve bulgular
Otizm spektrum bozukluğu (OSB), sosyal iletişim ve sosyal etkileşimle ilgili kalıcı zorluklar ve kısıtlı, tekrarlayan davranış kalıplarının, ilgi alanlarının veya faaliyetlerin varlığı ile karakterizedir.[26] Bu semptomlar erken çocukluk döneminde başlar ve işlevi etkileyebilir.[27] Ayrıca adı verilen benzersiz bir bozukluk var Savant sendromu otizmle birlikte ortaya çıkabilir.[28] Otizmli ve savant sendromlu her 10 çocuktan biri müzik, sanat ve matematikte olağanüstü becerilere sahip olabilir.[28] Kendine zarar verme davranışı (SIB) daha yaygındır ve zihinsel engellilik ile ilişkili olduğu bulunmuştur.[29][30] ASD'si olanların yaklaşık% 50'si bir tür SIB'de (kafa vurma, kendini ısırma) yer alır.[31]
ASD'nin diğer özellikleri arasında kısıtlı ve tekrarlayan davranışlar (RRB'ler) bulunur. Bunlar, Ruhsal Bozukluklar için Teşhis ve İstatistik El Kitabında tanımlanan bir dizi jest ve davranışı içerir.[32]
Asperger Sendromu erken dil gelişiminde gecikme veya sapma olmaması ile DSM-IV'te otizmden ayrılmıştır.[33] Ek olarak, Asperger sendromu teşhisi konan bireylerde önemli bilişsel gecikmeler yoktu.[34] PDD-NOS "eşik altı otizm" ve "atipik otizm" olarak kabul edildi çünkü genellikle yalnızca bir alanda (sosyal zorluklar gibi) daha hafif otizm semptomları veya semptomlarla karakterize edildi.[35] DSM-5 dört ayrı teşhisi ortadan kaldırdı - Asperger sendromu; başka türlü tanımlanmamış yaygın gelişimsel bozukluk (PDD-NOS); çocuklukta parçalanma bozukluğu; ve otistik bozukluk - ve bunları otizm spektrum bozukluğu tanısı altında birleştirdi.[27]
Gelişim kursu
Ebeveynlerin çoğu, otizm semptomlarının yaşamın ilk yılı içinde ortaya çıktığını bildirmiştir.[36][37] Otizm spektrum bozukluğunun iki olası gelişimsel kursu vardır. Bir gelişim seyri, doğası gereği daha kademelidir; burada ebeveynler, yaşamın ilk iki yılı boyunca gelişimle ilgili endişeleri bildirir ve tanı, 3-4 yaş civarında konur. Bu kurstaki ASD'lerin erken belirtilerinden bazıları, yüzlere bakmanın azalması, ad verildiğinde dönmeme, göstererek veya işaret ederek ilgi gösterememe ve gecikmiş yaratıcı oyunu içerir.[38]
İkinci bir gelişim süreci, gerileme veya beceri kaybının başlamasından önceki ilk 15 ay ila 3 yıl içinde normal veya normale yakın gelişme ile karakterize edilir. Gerileme, iletişim, sosyal, bilişsel ve kendi kendine yardım becerileri dahil olmak üzere çeşitli alanlarda meydana gelebilir; ancak, en yaygın gerileme dil kaybıdır.[39][40] Artık DSM-V'de ASD kapsamında yer alan bir DSM-IV tanısı olan çocuklukta parçalanma bozukluğu, yaşamın ilk 3 ila 4 yılında normal gelişimden sonra gerileme ile karakterizedir.[41]
Bu iki gelişimsel kursa dayanan farklı sonuçlar üzerine bir tartışma devam etmektedir. Bazı araştırmalar regresyonun daha kötü sonuçlarla ilişkili olduğunu öne sürerken, diğerleri erken aşamalı başlangıcı olanlar ile bir regresyon dönemi yaşayanlar arasında hiçbir fark olmadığını bildirmiştir.[42] OSB'de dil sonuçlarını çevreleyen çelişkili kanıtlar olsa da, bazı araştırmalar, bilişsel ve dil becerilerinin yaşta2 1⁄2 5 yaşından sonra dil yeterliliğini ve üretimini tahmin etmeye yardımcı olabilir.[43] Genel olarak, literatür, olumlu uzunlamasına sonuçlara ulaşmada erken müdahalenin önemini vurgulamaktadır.[44]
Sosyal beceriler
Sosyal becerilerdeki bozukluklar, OSB'li bireyler için birçok zorluk teşkil etmektedir. Sosyal becerilerdeki eksiklikler arkadaşlıklar, romantik ilişkiler, günlük yaşam ve mesleki başarı ile ilgili sorunlara yol açabilir.[45] OSB'li yetişkinlerin sonuçlarını inceleyen bir çalışma, genel popülasyonla karşılaştırıldığında, OSB'li kişilerin evli olma olasılıklarının daha düşük olduğunu bulmuştur, ancak bu sonucun sosyal becerilerdeki eksikliklerden mi yoksa zihinsel bozukluklardan mı kaynaklandığı belirsizdir.[46]
2013'ten önce, sosyal işlev ve iletişimdeki eksiklikler otizmin iki ayrı belirtisi olarak kabul ediliyordu.[47] Otizm teşhisi için mevcut kriterler, bireylerin üç sosyal beceride eksikliğe sahip olmasını gerektirir: sosyal-duygusal karşılıklılık, sözsüz iletişim ve ilişkileri geliştirme ve sürdürme.[1]
Sosyal karşılıklılık ile ilgili bazı belirtiler şunlardır:
- Karşılıklı ilgi paylaşımı eksikliği: Otizmli birçok çocuk başkalarıyla oynamayı veya etkileşime girmemeyi tercih eder.
- Başkalarının düşüncelerine veya duygularına ilişkin farkındalık veya anlayış eksikliği: Bir çocuk, onları rahatsız ettiğini fark etmeden akranlarına çok yaklaşabilir.
- Dikkat çekmek için atipik davranışlar: Bir çocuk, bir sohbete başlamadan önce dikkatini çekmek için bir akranını zorlayabilir.[48]
Otizm spektrumuna sahip kişiler genellikle tipik olmayan sözel olmayan davranışlar sergiler:
- Zayıf göz teması: Otizmli bir çocuk ismiyle çağrıldığında göz teması kuramayabilir veya bir gözlemciyle göz teması kurmaktan kaçınabilir. Bakıştan kaçınma anksiyete bozukluklarında da görülebilir, ancak otistik çocuklarda zayıf göz teması utangaçlık veya kaygıdan kaynaklanmamaktadır; daha ziyade miktar olarak genel olarak azalmıştır.
- Yüz ifadeleri: Çoğu zaman başkalarının yüz ifadelerindeki duyguları nasıl tanıyacaklarını bilmezler veya uygun yüz ifadeleriyle yanıt vermeyebilirler.
- Olağandışı konuşma: Otizmi olan çocukların en az yarısı düz, monoton bir sesle konuşur veya farklı sosyal ortamlarda seslerinin seviyesini kontrol etme ihtiyacını fark edemeyebilirler. Örneğin, kütüphanelerde veya sinema salonlarında yüksek sesle konuşabilirler.[49]
İletişim yetenekleri
İletişim eksiklikleri, sosyal-duygusal becerilerle ilgili sorunlardan kaynaklanmaktadır. ortak ilgi ve sosyal karşılıklılık. Zayıf göz teması gibi sözel olmayan iletişim becerilerinde zorluklar ve uygun yüz ifadeleri ve jestlerin kullanımının bozulması yaygındır.[50][51] Otizmli bireylerdeki dilsel davranışlardan bazıları, tekrarlayan veya katı dil ve konuşmadaki sınırlı ilgiyi içerir. Örneğin, bir çocuk kelimeleri tekrar edebilir veya her zaman aynı konu hakkında konuşmakta ısrar edebilir.[48] OSB, pragmatik iletişim becerilerinde bir sohbeti başlatmada zorluk veya bir sohbeti sürdürmek için dinleyicinin çıkarlarını dikkate almama gibi bozukluklarla kendini gösterebilir.[48] Otizmli çocuklarda da dil bozukluğu yaygındır, ancak teşhis için gerekli değildir.[48] OSB'li birçok çocuk, diğerlerini asla tam olarak geliştirmezken, iletişimin bazı yönlerini kolayca edindikleri düzensiz bir hızda dil becerilerini geliştirir.[51] Bazı durumlarda, bireyler kalır tamamen sözsüz yaşamları boyunca, buna eşlik eden okuryazarlık ve sözlü olmayan iletişim becerileri farklı olsa da.
Kişinin o anda işleyebileceğinden daha fazla bilgi verirlerse, beden dili veya göz teması ve yüz ifadeleri gibi sosyal ipuçlarını algılayamayabilirler. Benzer şekilde, duyguların ince ifadelerini tanımakta ve sohbet için çeşitli duyguların ne anlama geldiğini belirlemekte güçlük çekerler. Konuşma veya basılı durumların bağlamını ve alt metnini anlamakta zorlanırlar ve içerikle ilgili sonuçlara varmakta güçlük çekerler. Bu aynı zamanda sosyal farkındalık eksikliği ve atipik bir dil ifadesi ile sonuçlanır.[52] Duygusal işlemenin ve yüz ifadelerinin otizm spektrumundakiler ve diğerleri arasında nasıl farklılaştığı net değildir, ancak duygular farklı partnerler arasında farklı şekilde işlenir.[53]
OSB'li bireylerin, konuştukları kişiyle karşılıklı iletişim kurmak yerine, tutkuları hakkında ders benzeri monologlarda konuşarak, belirli bir konuya güçlü bir ilgi göstermeleri de yaygındır.[51] Başkalarına karşı ilgisizlik veya ilgisizlik gibi görünen şey, diğer insanların kendi kişiliklerine, bakış açılarına ve ilgi alanlarına sahip olduğunu kabul etme veya hatırlama mücadelesinden kaynaklanır.[52] İletişimde tek bir konuya odaklanabilme yeteneği, monotropizm ve OSB'li bireylerin zihnindeki "tünel görme" ile karşılaştırılabilir.[54] Otizm spektrumundakiler tarafından dil ifadesi genellikle tekrarlayan ve katı dil ile karakterize edilir. Çoğunlukla, OSB'li çocuklar bir etkileşim sırasında belirli kelimeleri, sayıları veya cümleleri tekrarlar, konuşma konusuyla ilgisi olmayan kelimeler. Ayrıca adı verilen bir durumu da sergileyebilirler ekolali bir soruya cevap vermek yerine soruyu tekrarlayarak cevap verirler.[51]
Davranışsal özellikler
Otizm spektrum bozuklukları çok çeşitli özellikler içerir. Bunlardan bazıları, sosyal ve öğrenme becerilerinin yavaş gelişiminden diğer insanlarla bağlantı kurmada zorluklara kadar geniş bir yelpazede değişen davranış özelliklerini içerir. Otizmi olan kişilerin daha çok deneyimlediği anksiyete veya depresyon nedeniyle bağlantı kurmanın bu zorluklarını geliştirebilirler ve sonuç olarak kendilerini izole edebilirler.[55] Diğer davranışsal özellikler, görüntüler, sesler, dokunma ve koku gibi hislere anormal tepkiler ve tutarlı bir konuşma ritmini sürdürme problemlerini içerir. İkinci sorun, bir bireyin sosyal becerilerini etkiler ve iletişim ortakları tarafından nasıl anlaşıldıklarında olası sorunlara yol açar. Otizm spektrum bozukluğu olanların sergilediği davranışsal özellikler tipik olarak gelişimi, dili ve sosyal yeterliliği etkiler. Otizm spektrum bozukluğu olanların davranışsal özellikleri algısal bozukluklar, gelişim hızındaki bozukluklar, ilişki kurma, konuşma ve dil ve hareketlilik olarak gözlemlenebilir.[56]
Otizm spektrumunun ikinci temel semptomu, kısıtlı ve tekrarlayan davranışlar, etkinlikler ve ilgi alanlarının bir modelidir. OSB teşhisi konulabilmesi için, bir çocuğun aşağıdaki davranışlardan en az ikisine sahip olması gerekir:[1][26]
- Basmakalıp davranışlar - Otizmi olan çoğu çocuk sallanma, el çırpma, parmak sallama, kafaya vurma veya tekrar eden ifadeler veya sesler gibi tekrarlayan davranışlar sergiler.[48] Bu davranışlar sürekli olarak veya sadece çocuk stresli, endişeli veya üzüldüğünde ortaya çıkabilir.
- Değişime direnç - Otizm spektrumuna sahip çocuklar, belirli yiyecekleri belirli bir sırayla yemek veya her gün aynı okula gitmek gibi takip etmeleri gereken rutinlere ve ritüellere sahip olma eğilimindedir.[48] Rutininde herhangi bir değişiklik veya aksama olursa çocuk erime yaşayabilir.
- Kısıtlanmış ilgi alanları - Çocuklar belirli bir şeye veya konuya aşırı ilgi duyabilir ve tüm dikkatlerini buna verebilir. Örneğin, küçük çocuklar tamamen dönen şeylere odaklanabilir ve diğer her şeyi görmezden gelebilir. Daha büyük çocuklar, hava durumu veya spor gibi tek bir konu hakkında her şeyi öğrenmeye çalışabilir ve bunun hakkında sürekli konuşabilir.[48]
- Duyusal İşleme Bozukluğu - Otizmi olan birçok kişi, karmaşık duygusal ve duyusal uyaran kombinasyonlarını işlemekte zorluk çeker. Bu bilgileri zamanında işleyememeleri, bir stres reaksiyonunu tetikleyecek bir bilgi yığını oluşturur. Bu bilginin birikmesine neden olacak şekilde çevreden kaçabilmelidirler ya da stres tepkileri şiddetli bir anksiyete tepkisine veya panik atağa yükselebilir. Bu, nihayetinde otistik bir erimeye neden olacaktır.
- Aşırı duyarlılık - Otizmi olan birçok insan yüksek seslere, parlak ışıklara, güçlü kokulara veya dokunulmaya aşırı duyarlıdır.
Kendine zarar verme
Kendine zarar verici davranışlar (SIB), ASD'de yaygındır ve kafa vurma, kendi kendine kesme, kendi kendini ısırma ve saç çekmeyi içerir.[31] Bu davranışlar ciddi yaralanmalara veya ölüme neden olabilir.[31] Otistik bireylerde kendine zarar verme davranışının nedeni ile ilgili teoriler aşağıdadır:[30]
- Kendine zarar verici davranışların sıklığı ve / veya devamı çevresel faktörlerden etkilenebilir, örn. kendine zarar verici davranışı durdurma karşılığında ödül. Ancak bu teori, otizmi olan daha küçük çocuklar için geçerli değildir. Kendine zarar verme davranışının sıklığının, bu davranışı güçlendiren çevresel faktörleri ortadan kaldırarak veya değiştirerek azaltılabileceğine dair bazı kanıtlar vardır.
- Otizmli sosyal olarak izole edilmiş bireylerde daha yüksek kendine zarar verme oranları da kaydedilmiştir.
- Kendine zarar verme, kronik ağrı veya ağrıya neden olan diğer sağlık sorunları mevcut olduğunda ağrı algısını düzenlemeye yönelik bir yanıt olabilir.
- Anormal bir bazal gangliyon bağlantısı kendine zarar verme davranışına zemin hazırlayabilir
Nedenleri
Otizm spektrum bozukluklarının spesifik nedenleri henüz bulunamamış olsa da, araştırma literatüründe tanımlanan birçok risk faktörü gelişimlerine katkıda bulunabilir. Bu risk faktörleri arasında genetik, doğum öncesi ve perinatal faktörler, nöroanatomik anormallikler ve çevresel faktörler yer alır. Genel risk faktörlerini belirlemek mümkündür, ancak belirli faktörleri belirlemek çok daha zordur. Mevcut bilgi durumu göz önüne alındığında, tahmin yalnızca küresel nitelikte olabilir ve bu nedenle genel belirteçlerin kullanılmasını gerektirir.[57]
Genetik
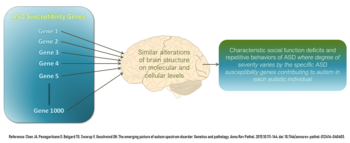
2018 itibariyle, OSB riskinin% 74 ila% 93'ünün kalıtsal olduğu ortaya çıktı.[26] Daha büyük bir çocuğa OSB teşhisi konulduktan sonra, sonraki çocukların% 7-20'sinde de olma olasılığı yüksektir.[26] Ebeveynlerin OSB'li bir çocuğu varsa, OSB'li ikinci bir çocuğa sahip olma şansı% 2 ila% 8 arasındadır. OSB'li çocuk tek yumurta ikizi ise diğeri yüzde 36 ila 95 oranında etkilenecektir. Çift yumurta ikizleri iseler, diğeri yalnızca yüzde 31'e kadar etkilenecektir.[58]
2018 itibariyle, genetik risk faktörlerinin anlaşılması, birkaç alele odaklanmadan, OSB'deki genetik tutulumun, bazıları yaygın olan ve küçük bir etkiye sahip olan çok sayıda varyanta bağlı olarak muhtemelen yaygın olduğunu anlamaya doğru kaymıştır. bazıları nadirdir ve büyük bir etkiye sahiptir. Büyük etkiye sahip bozulan en yaygın gen, nadir varyantlar olarak göründü. CHD8, ancak OSB'li kişilerin% 0,5'inden azında böyle bir mutasyon vardır. Bazı ASD, açıkça genetik koşullarla ilişkilidir. kırılgan X sendromu; ancak ASD'li kişilerin sadece yaklaşık% 2'sinde kırılgan X vardır.[26]
Güncel araştırmalar, ASD'ye duyarlılığı artıran genlerin, hücre ihtiyaçlarına, nöronal hücrelerin aktivitesine ve adezyonuna, sinaps oluşumuna ve yeniden şekillenmesine yanıt olarak nöronal hücrelerde protein sentezini kontrol eden ve inhibitör nörotransmiter dengesini uyaran genler olduğunu göstermektedir. Bu nedenle, artan OSB riskine katkıda bulunduğu düşünülen 1000'e kadar farklı gen olmasına rağmen, hepsi sonunda normal sinir gelişimini ve beynin farklı fonksiyonel alanları arasındaki bağlantıyı, bir OSB beyninin karakteristiği olan benzer bir şekilde etkiler. Bu genlerden bazılarının, sinir sistemindeki ana inhibe edici nörotransmiter olan GABA nörotransmiterinin üretimini modüle ettiği bilinmektedir. Bu GABA ile ilişkili genler, bir ASD beyninde yetersiz ifade edilir. Öte yandan beyindeki glial ve bağışıklık hücrelerinin ifadesini kontrol eden genler, örn. Sırasıyla astrositler ve mikroglia aşırı eksprese edilir, bu da postmortem ASD beyinlerinde bulunan glial ve immün hücrelerin sayısındaki artış ile ilişkilidir. OSB patofizyolojisinde araştırılan bazı genler, mTOR hücre büyümesini ve hayatta kalmasını destekleyen sinyal yolu.[59]
Tüm bu genetik varyantlar otistik spektrumun gelişimine katkıda bulunur, ancak gelişim için belirleyici oldukları garanti edilemez.[60]
Erken dönem
Otizm için olası risk faktörleri olarak birkaç doğum öncesi ve perinatal komplikasyon bildirilmiştir. Bu risk faktörleri arasında maternal gestasyonel diyabet, 30'un üzerinde anne ve baba yaşı, ilk üç aylık dönemden sonra kanama, reçeteli ilaç kullanımı (örn. valproat ) hamilelik sırasında ve mekonyum içinde amniyotik sıvı. Bu faktörlerin otizmle ilişkisi konusunda araştırma kesin olmamakla birlikte, bu faktörlerin her biri otizmi olmayan kardeşlerine ve diğer tipik olarak gelişmekte olan gençlere kıyasla otizmli çocuklarda daha sık tespit edilmiştir.[61] Doğum öncesi dönemdeki herhangi bir tek faktörün otizm riskini etkileyip etkilemediği belirsiz olsa da,[62] hamilelik sırasındaki komplikasyonlar riskli olabilir.[62]
Düşük D vitamini Erken gelişimdeki düzeyler otizm için bir risk faktörü olarak varsayılmıştır.[63]
Kanıtlanmamış aşı hipotezi
1998 yılında Andrew Wakefield açtı hileli çalışma bu önerdi Mmr aşısı otizme neden olabilir.[64][65][66][67][68] Bu varsayım, otizmin ya MMR aşısının kendisinin neden olduğu beyin hasarından ya da timerosal bir aşı koruyucu.[69] Hiçbir ikna edici bilimsel kanıt bu iddiaları desteklemiyor ve otizm oranının rutin çocukluk aşılarından çıkarılmasına rağmen otizm oranının artmaya devam ettiği gözlemi de dahil olmak üzere daha fazla kanıt onları çürütmeye devam ediyor.[70] 2014 meta-analizi, dünya çapında 1.25 milyon çocuğu kapsayan otizm ve aşılarla ilgili on büyük çalışmayı inceledi; hiçbir zaman timerosal içermeyen MMR aşısının,[71] ne de aşı bileşenleri timerosal veya cıva, ASD'lerin gelişmesine yol açar.[72]
Patofizyoloji
Genel olarak, nöroanatomik çalışmalar, otizmin bazı bölgelerde beyin genişlemesi ve diğerlerinde azalmanın bir kombinasyonunu içerebileceği kavramını desteklemektedir.[73] Bu çalışmalar, otizmin doğum öncesi ve doğum sonrası beyin gelişiminin erken evrelerinde anormal nöronal büyüme ve budamadan kaynaklanabileceğini ve beynin bazı bölgelerinde çok fazla nöron ve diğer alanların çok az nöronlu kalmasına neden olabileceğini düşündürmektedir.[74] Bazı araştırmalar otizmde genel bir beyin büyümesi rapor ederken, diğerleri beynin frontal lob, ayna nöron sistemi, limbik sistem, temporal lob ve beyin korpus kallozum.[75][76]
İçinde fonksiyonel nörogörüntüleme çalışmalar, gerçekleştirirken akıl teorisi ve yüz duygu tepkisi görevleri, medyan otizm spektrumundaki kişi, birincil ve ikincil somatosensörde daha az aktivasyon sergiler korteksler beynin, uygun şekilde örneklenmiş medyan üyesine göre kontrol popülasyonu. Bu bulgu, anormal kortikal kalınlık paternlerini gösteren raporlarla çakışmaktadır ve akıl otistik kişilerin beyinlerinin bu bölgelerindeki hacim.[77]
Beyin bağlantısı
Otistik bireylerin beyinlerinin anormal bağlantıya sahip olduğu gözlemlenmiştir ve bu anormalliklerin derecesi, otizmin ciddiyeti ile doğrudan ilişkilidir. Otistik bireylerde gözlemlenen bazı anormal bağlantı kalıpları şunlardır:[78][59]
- Azalan bağlantı arasında beynin farklı özel bölgeleri (örneğin, daha düşük nöron yoğunluğu korpus kallozum ) ve göreceli aşırı bağlantı içinde yetişkinliğe göre beynin özel bölgeleri. Beynin farklı bölgeleri arasındaki bağlantı ('uzun menzilli' bağlantı), bilginin entegrasyonu ve küresel olarak işlenmesi ve gelen duyusal bilginin beyindeki dünyanın mevcut modeli ile karşılaştırılması için önemlidir. Her özel bölgedeki bağlantılar ('kısa menzilli' bağlantılar), gelen duyusal bilgileri daha yakından yansıtmak için bireysel ayrıntıları işlemek ve beyindeki dünyanın mevcut modelini değiştirmek için önemlidir. Bebeklik döneminde, daha sonra otizm teşhisi konan otizm için yüksek risk altındaki çocukların, anormal derecede yüksek uzun menzilli bağlantıya sahip oldukları ve daha sonra çocukluktan sonunda uzun menzile düştüğü gözlemlendi. altındayetişkinliğe göre bağlantı.[78]
- Nörotipik bireylerde bilginin beynin sol yarıküresi tarafından anormal tercihli işlenmesi ve sağ yarıküre tarafından tercihli bilgi işlenmesi. Sol yarıküre, ayrıntılarla ilgili bilgilerin işlenmesiyle ilişkilendirilirken, sağ yarıküre, örüntü tanıma için gerekli olan daha genel ve entegre bir anlamda bilgi işleme ile ilişkilidir. Örneğin, yüz tanıma gibi görsel bilgiler normalde gelen bir duyusal sinyalden gelen tüm bilgileri entegre etme eğiliminde olan sağ hemisfer tarafından işlenirken, ASD'li bir beyin tercihli olarak görsel bilgileri sol hemisferde işler, burada bilginin yerel ayrıntılar için işlenme eğilimi vardır. yüzün genel konfigürasyonundan ziyade yüz. Bu sol yanallaştırma hem yüz tanımayı hem de Uzaysal beceriler.[78]
- Otizmin şiddeti ile doğrudan ilişkili olan sol hemisferde artan fonksiyonel bağlantı. Bu gözlem aynı zamanda bir OSB beyindeki duyusal bilginin küresel olarak işlenmesine kıyasla duyusal bilginin ayrı ayrı bileşenlerinin ayrıntılarının tercihli olarak işlenmesini de destekler.[78]
- Göze çarpan anormal bağlantı önden ve oksipital bölgeler. Otistik bireylerde bebeklikten yetişkinliğe kadar frontal kortekste düşük bağlantı gözlendi. Bu, ASD'de bebeklik döneminde yüksek ve yetişkinlikte düşük olan uzun menzilli bağlantının tersidir.[78] Anormal sinir organizasyonu da Broca'nın alanı konuşma üretimi için önemli olan.[59]
Nöropatoloji
Aşağıda, belirli bir bireyde otizme katkıda bulunan spesifik genetik varyasyon veya mutasyona bakılmaksızın, ASD beyinlerinde moleküler ve hücresel seviyelerde bazı karakteristik bulgular listelenmiştir:
- Limbik sistem daha yoğun şekilde paketlenmiş daha küçük nöronlarla. Limbik sistemin insan beynindeki duyguların ve hafızanın ana merkezi olduğu göz önüne alındığında, bu gözlem OSB'deki sosyal bozukluğu açıklayabilir.[59]
- Daha az ve daha küçük Purkinje nöronları beyincikte. Yeni araştırmalar, beyincikin duygusal süreç ve dilde bir rolüne işaret ediyor.[59]
- Artan sayıda astrositler ve mikroglia serebral kortekste. Bu hücreler, nöronlara metabolik ve fonksiyonel destek sağlar ve sırasıyla sinir sisteminde bağışıklık hücreleri görevi görür.[59]
- Erken çocukluk döneminde artmış beyin büyüklüğü, OSB bireylerinin% 15-20'sinde makrosefaliye neden olur. Beyin büyüklüğü, çocukluğun ortasına kadar normalleşir. Frontal ve temporal loblar gibi bazı kısımların daha büyük olduğu, bazıları parietal ve oksipital lobların normal boyutta olduğu ve bazıları serebellar vermis, korpus kallozum ve bazal ganglionlar gibi bazı kısımların daha küçük olduğu ASD beyinde tek tip olmayan beyin boyutundaki bu varyasyon nörotipik bireyler.[59]
- Hücre yapışma molekülleri Nöronlar arasındaki bağlantıların oluşumu ve sürdürülmesi için gerekli olan (CAM'ler), nörolijinler bulundu postsinaptik bağlanan nöronlar presinaptik CAM'ler ve CAM'leri nöronlara sabitleyen proteinlerin hepsinin ASD'de mutasyona uğradığı bulunmuştur.[59]
Bağışıklık-bağışıklık-beyin ekseni

Otistik bireylerin% 70 kadarı reflü, ishal, kabızlık gibi GI ile ilgili problemlere sahiptir. enflamatuar barsak hastalığı ve gıda alerjileri. GI semptomlarının ciddiyeti, otizmin ciddiyeti ile doğru orantılıdır. OSB hastalarında bağırsak bakterilerinin yapısının nörotipik bireylerden farklı olduğu da gösterilmiştir. Bu, iltihaplı bir durumu indükleyerek bağırsak bakterilerinin ASD gelişimi üzerindeki etkisi sorusunu gündeme getirdi.[79]
Aşağıda, bağırsak bakterilerinin ve anormal bağışıklık tepkilerinin beyin gelişimi üzerindeki etkisine ilişkin bazı araştırma bulguları listelenmiştir:[79]
- Kemirgenler üzerinde yapılan bazı çalışmalar, her ikisi de OSB'den etkilenen, beyindeki duygusal işlevleri ve nörotransmiter dengesini etkileyen bağırsak bakterilerini göstermiştir.[59]
- Bağışıklık sisteminin, bağırsak bakterilerinin beyin üzerindeki etkisini düzenleyen aracı olduğu düşünülmektedir. Bazı OSB bireyleri, bazı tipteki bağışıklık hücrelerinin daha yüksek sayıda olduğu işlevsiz bir bağışıklık sistemine sahiptir. biyokimyasal haberciler ve modülatörler, ve otoimmün antikorlar. Artmış iltihaplanma biyobelirteçler OSB semptomlarının artan şiddeti ile ilişkilidir ve OSB'de kronik beyin iltihabı durumunu destekleyen kanıtlar vardır.[79]
- Anormal bağırsak mikrobiyotasına sahip ASD bireylerinde bakterilere karşı daha belirgin inflamatuar tepkiler bulundu. bunlara ek olarak IgA bağırsak bağışıklığı için merkezi olan antikorlar da ASD popülasyonlarında yüksek seviyelerde bulundu. Bu antikorlardan bazıları da saldırabilir miyelinasyonu destekleyen proteinler beyinde, sinir sinyalinin sağlam iletimi için önemli olan bir süreç birçok sinir.[79]
- Aktivasyonu anne bağışıklık sistemi hamilelik sırasında (bağırsak bakterileri tarafından, bakteriyel toksinler, bir enfeksiyon veya bulaşıcı olmayan nedenler) ve annede artan düzeylerde bağırsak bakterileri Th17 Bir proinflamatuar bağışıklık hücresi olan, artan otizm riski ile ilişkilendirilmiştir. Bazı anne IgG fetüse pasif bağışıklık sağlamak için plasentayı geçen antikorlar da fetal beyne saldırabilir. Bir çalışma, otistik çocukların annelerinin% 12'sinin fetal beyne karşı aktif olan IgG'ye sahip olduğunu buldu.[79]
- Bağırsaktaki iltihap, beyin gelişimini doğrudan etkilemez. Aksine, beyin gelişimini etkileyen zararlı bağırsak mikrobiyomuna iltihaplı tepkilerle teşvik edilen beyindeki iltihaplanmadır.[79]
- Proinflamatuar biyomateryaller IFN-γ, IFN-α, TNF-α, IL-6 ve IL-17'nin hayvan modellerinde otistik davranışları teşvik ettiği gösterilmiştir. Verme anti-IL-6 ve anti-IL-17 ile birlikte IL-6 ve IL-17 sırasıyla, aynı hayvan modellerinde bu etkiyi olumsuzladığı gösterilmiştir.[79]
- Bazı bağırsak proteinleri ve mikrobiyal ürünler, Kan beyin bariyeri (BBB) ve etkinleştirin Mast hücreleri beyinde. Mast hücreleri, BBB geçirgenliğini daha da artıran ve bir kronik inflamasyon döngüsü oluşturmaya yardımcı olan proinflamatuar faktörler ve histamin salgılar.[79]
Ayna nöron sistemi
ayna nöron sistemi (MNS), insanlardaki empati süreçleriyle ilişkilendirilmiş bir beyin alanları ağından oluşur.[80] İnsanlarda, MNS, inferior frontal girus (IFG) ve inferior parietal lobül (IPL) ve davranışların taklidi veya gözlemi sırasında aktive olduğu düşünülmektedir.[81] Ayna nöron disfonksiyonu ile otizm arasındaki bağlantı belirsizdir ve ayna nöronların otizmin birçok önemli özelliğiyle nasıl ilişkili olabileceği görülmeye devam etmektedir.[82][83]
"Sosyal beyin" ara bağlantısı
Diğer insanlarla ilgilenmeye dahil olan bölgeler arasındaki bir dizi ayrı beyin bölgesi ve ağ, "sosyal beyin" başlığı altında birlikte tartışıldı. 2012'den itibaren[Güncelleme], otizm spektrumunun herhangi bir belirli bölge veya ağdaki sorunlardan ziyade bu bölgeler ve ağlar arasındaki ara bağlantı problemleriyle ilgili olduğu konusunda bir fikir birliği vardır.[84]
Temporal lob
İşlevleri Temporal lob alıcı dil, sosyal biliş gibi OSB'li bireylerde gözlenen birçok eksiklikle ilgilidir. ortak ilgi, eylem gözlemi ve empati. Temporal lob ayrıca üstün temporal sulkus (STS) ve füziform yüz bölgesi (FFA), yüz işlemeye aracılık edebilir. STS'deki disfonksiyonun otizmi karakterize eden sosyal açıkların altında yattığı ileri sürülmüştür. Tipik gelişmekte olan bireylerle karşılaştırıldığında, bir fMRI çalışması, yüksek işlevli otizm yüzlerin resimlerini görüntülerken FFA'daki etkinliği azalttı.[85]
Mitokondri
Bu makalenin olması gerekiyor güncellenmiş. (Temmuz 2020) |
ASD ile bağlantılı olabilir mitokondriyal hastalık (MD), çok çeşitli vücut sistemlerinde rahatsızlıklara neden olma potansiyeline sahip temel bir hücresel anormallik.[86] Bir 2012 meta-analiz diğer popülasyon çalışmaları gibi çalışma, OSB'li çocukların yaklaşık% 5'inin klasik MD kriterlerini karşıladığını göstermiştir.[87] Hem ASD hem de MD'li çocukların sadece% 23'ünün mitokondriyal DNA ile mevcut olduğu düşünüldüğünde, MD'nin neden ortaya çıktığı açık değildir (mtDNA ) anormallikler.[87]
Serotonin
Serotonin is a major neurotransmitter in the nervous system and contributes to formation of new neurons (neurogenesis), formation of new connections between neurons (synaptogenesis), remodeling of synapses, and survival and migration of neurons, processes that are necessary for a developing brain and some also necessary for learning in the adult brain. 45% of ASD individuals have been found to have increased blood serotonin levels.[59] It has been hypothesized that increased activity of serotonin in the developing brain may facilitate the onset of autism spectrum disorder, with an association found in six out of eight studies between the use of seçici serotonin geri alım inhibitörleri (SSRIs) by the pregnant mother and the development of ASD in the child exposed to SSRI in the antenatal environment. The study could not definitively conclude SSRIs caused the increased risk for ASDs due to the biases found in those studies, and the authors called for more definitive, better conducted studies.[88] Confounding by indication has since then been shown to be likely.[89] However, it is also hypothesized that SSRIs may help reduce symptoms of ASD and even positively affect brain development in some ASD patients.[59]
Teşhis

ASD can be detected as early as 18 months or even younger in some cases.[90] A reliable diagnosis can usually be made by the age of two years, however, because of delays in seeking and administering assessments, diagnoses often occur much later.[91] The diverse expressions of ASD behavioral and observational symptoms and absence of one specific genetic or molecular marker for the disease pose diagnostic challenges to clinicians who use assessment methods based on symptoms alone. Individuals with an ASD may present at various times of development (e.g., toddler, child, or adolescent), and symptom expression may vary over the course of development.[92] Furthermore, clinicians who use those methods must differentiate among pervasive developmental disorders, and may also consider similar conditions, including zihinsel engelli not associated with a pervasive developmental disorder, specific language disorders, ADHD, anxiety, and psychotic disorders.[93] Ideally the diagnosis of ASD should be given by a team of professionals from different disciplines (e.g. child psychiatrists, child neurologists, psychologists) and only after the child has been observed in many different settings.[94]
Considering the unique challenges in diagnosing ASD using behavioral and observational assessment, specific practice parameters for its değerlendirme were published by the American Academy of Neurology in the year 2000,[95] the American Academy of Child and Adolescent Psychiatry in 1999,[92] and a consensus panel with representation from various professional societies in 1999.[96] The practice parameters outlined by these societies include an initial screening of children by general practitioners (i.e., "Level 1 screening") and for children who fail the initial screening, a comprehensive diagnostic assessment by experienced clinicians (i.e. "Level 2 evaluation"). Furthermore, it has been suggested that assessments of children with suspected ASD be evaluated within a developmental framework, include multiple informants (e.g., parents and teachers) from diverse contexts (e.g., home and school), and employ a multidisciplinary team of professionals (e.g., clinical psychologists, neuropsychologists, and psychiatrists).[97]
2019 itibariyle[Güncelleme], psychologists would wait until a child showed initial evidence of ASD tendencies, then administer various psychological assessment tools to assess for ASD.[97] Among these measurements, the Autism Diagnostic Interview-Revised (ADI-R) and the Autism Diagnostic Observation Schedule (ADOS) are considered the "gold standards" for assessing autistic children.[98][99] The ADI-R is a semi-structured parent interview that probes for symptoms of autism by evaluating a child's current behavior and developmental history. The ADOS is a semistructured interactive evaluation of ASD symptoms that is used to measure social and communication abilities by eliciting several opportunities (or "presses") for spontaneous behaviors (e.g., eye contact) in standardized context. Various other questionnaires (e.g., The Çocukluk Otizmi Derecelendirme Ölçeği, Autism Treatment Evaluation Checklist ) and tests of cognitive functioning (e.g., The Peabody Picture Vocabulary Test) are typically included in an ASD assessment battery.
Tarama
Screening recommendations for autism in children younger than 3 years are:[100]
- US Preventive Services Task Force (USPSTF) does not recommend universal screen of young children for autism due to poor evidence of benefits of this screening when parents and clinicians have no concerns about ASD. The major concern is a false-positive diagnosis that would burden a family with very time consuming and financially demanding treatment interventions when it is not truly required. USPSTF also did not find any robust studies showing effectiveness of behavioral therapies in reducing ASD symptom severity[100]
- American Academy of Pediatrics recommends ASD screening of all children between the ages if 18 and 24 months.[100] The AAP also recommends that children who screen positive for ASD be referred to ASD treatment services without waiting for a comprehensive diagnostic workup.[101]
- The American Academy of Family Physicians did not find sufficient evidence of benefit of universal early screening for ASD[100]
- The American Academy of Neurology and Child Neurology Society recommends general routine screening for delayed or abnormal development in children followed by screening for ASD only if indicated by the general developmental screening[100]
- Thee American Academy of Child and Adolescent Psychiatry recommend routinely screening autism symptoms in young children[100]
- The UK National Screening Committee does not recommend universal ASD screening in young children. Their main concerns includes higher chances of misdiagnosis at younger ages and lack of evidence of effectiveness of early interventions[100]
Yanlış tanı
There is a concern about significant levels of misdiagnosis of autism in neurodevelopmentally normal children. This is because 18–37% of children diagnosed with ASD eventually lose their diagnosis and this high rate of lost diagnosis cannot be accounted for by successful ASD treatment alone. The common reasons parents understood as the cause of lost ASD diagnosis were new information about child (73.5%), diagnosis given so child could receive ASD treatment services (24.2%) to treat another developmental disorder, ASD treatment success (21%), and incorrect diagnosis (1.9%).[101]
Many of the children who were later found not to meet ASD diagnosis criteria then received diagnosis for another developmental disorder like ADHD (most common), sensory disorders, anxiety, personality disorder, or learning disability.[101] Neurodevelopment and psychiatric disorders that are commonly misdiagnosed as ASD include belirli dil bozukluğu, social communication disorder, anxiety disorder, Reaktif bağlanma bozukluğu, cognitive impairment, visual impairment, hearing impairment and normal behavioral variations.[102] Some normal behavioral variations that resemble autistic traits are repetitive behaviors, sensitivity to change in daily routines, focused interests, and toe-walking. These are considered normal behavioral variations when they do not cause impaired function. Boys are more likely to exhibit repetitive behaviors especially when excited, tired, bored, or stressed. Some ways of distinguishing normal behavioral variations from abnormal behaviors are the ability of the child to suppress these behaviors and the absence of these behaviors during sleep.[94]
Listed below are some risk factors for ASD misdiagnosis:
- Children diagnosed with PDD-NOS or a mild form of ASD which may be harder to distinguish from other developmental delays[101]
- Children diagnosed with ASD whose parents had no concerns about abnormal development in their child[101]
- Initial ASD diagnosis given by generalists (e.g. pediatricians, family physicians etc.), mental health providers, and schools rather than specialists in child neurodevelopmental disorders e.g. child psychiatrists or child neurologists[101]
Prognoz
Few children who are correctly diagnosed with ASD are thought to lose this diagnosis due to treatment or outgrowing their symptoms. Children with poor treatment outcomes also tend to be ones that had moderate to severe forms of ASD, whereas children who appear to have responded to treatment are the ones with milder forms of ASD.[101]
Komorbidite
Autism spectrum disorders tend to be highly comorbid with other disorders. Komorbidite may increase with age and may worsen the course of youth with ASDs and make intervention/treatment more difficult. Distinguishing between ASDs and other diagnoses can be challenging, because the traits of ASDs often overlap with symptoms of other disorders, and the characteristics of ASDs make traditional diagnostic procedures difficult.[103][104]
- The most common medical condition occurring in individuals with autism spectrum disorders is seizure disorder or epilepsi, which occurs in 11–39% of individuals with ASD.[105]
- Tüberoskleroz, bir otozomal dominant genetic condition in which non-malignant tumors grow in the brain and on other vital organs, is present in 1–4% of individuals with ASDs.[106]
- Intellectual disabilities are some of the most common comorbid disorders with ASDs. Recent estimates suggest that 40–69% of individuals with ASD have some degree of an zihinsel engelli,[42] more likely to be severe for females. A number of genetic syndromes causing intellectual disability may also be comorbid with ASD, including fragile X, Aşağı, Prader-Willi, Melek adam, Williams sendromu[107] ve SYNGAP1-related intellectual disability.[tıbbi alıntı gerekli ][108][109]
- Öğrenme engelleri OSB'li bireylerde de oldukça komorbiddir. Approximately 25–75% of individuals with an ASD also have some degree of a learning disability.[110]
- Çeşitli anksiyete bozuklukları tend to co-occur with autism spectrum disorders, with overall comorbidity rates of 7–84%.[42] Rates of comorbid depresyon in individuals with an ASD range from 4–58%.[111] The relationship between ASD and şizofreni remains a controversial subject under continued investigation, and recent meta-analyses have examined genetic, environmental, infectious, and immune risk factors that may be shared between the two conditions.[112][113][114]
- Deficits in ASD are often linked to behavior problems, such as difficulties following directions, being cooperative, and doing things on other people's terms.[115] Symptoms similar to those of Dikkat eksikliği hiperaktivite bozukluğu (ADHD) can be part of an ASD diagnosis.[116]
- Duyusal işleme bozukluğu is also comorbid with ASD, with comorbidity rates of 42–88%.[117]
- Starting in adolescence, some people with Asperger syndrome (26% in one sample)[118] fall under the criteria for the similar condition şizoid kişilik bozukluğu, which is characterised by a sosyal ilişkilere ilgi eksikliği, yalnız veya korunaklı bir yaşam tarzına, gizliliğe, duygusal soğukluğa, ayrılığa ve apathy.[118][119][120] Asperger syndrome was traditionally called "şizoid çocukluk bozukluğu ".
Yönetim
There is no known cure for autism, although those with Asperger Sendromu and those who have autism and require little-to-no support are more likely to experience a lessening of symptoms over time.[121][122][123] Several interventions can help children with autism.[15] The main goals of treatment are to lessen associated deficits and family distress, and to increase yaşam kalitesi and functional independence. Genel olarak, daha yüksek IQ'lar, tedaviye daha fazla yanıt verme ve iyileştirilmiş tedavi sonuçları ile ilişkilidir.[124][125] Although evidence-based interventions for autistic children vary in their methods, many adopt a psychoeducational approach to enhancing cognitive, communication, and social skills while minimizing problem behaviors. It has been argued that no single treatment is best and treatment is typically tailored to the child's needs.[126]
Non-pharmacological interventions
Yoğun, sürekli özel Eğitim veya remedial education programlar ve behavior therapy early in life can help children acquire self-care, social, and job skills. Mevcut yaklaşımlar şunları içerir: applied behavior analysis, developmental models, yapılandırılmış öğretim, konuşma ve dil terapisi, sosyal beceriler terapi ve iş terapisi.[126] Among these approaches, interventions either treat autistic features comprehensively, or focus treatment on a specific area of deficit.[125] Generally, when educating those with autism, specific tactics may be used to effectively relay information to these individuals. Using as much social interaction as possible is key in targeting the inhibition autistic individuals experience concerning person-to-person contact. Additionally, research has shown that employing semantic groupings, which involves assigning words to typical conceptual categories, can be beneficial in fostering learning.[127]
There has been increasing attention to the development of evidence-based interventions for young children with ASD. Erken çocukluk müdahalesi için özetlenen iki teorik çerçeve şunları içerir: uygulamalı davranış analizi (ABA) ve the developmental social-pragmatic model (DSP).[125] Although ABA therapy has a strong evidence base, particularly in regard to early intensive home-based therapy, ABA's effectiveness may be limited by diagnostic severity and IQ of the person affected by ASD.[128] Klinik Çocuk ve Ergen Psikolojisi Dergisi has deemed two early childhood interventions as "well-established": individual comprehensive ABA, and focused teacher-implemented ABA combined with DSP.[125]
Bir diğeri kanıta dayalı intervention that has demonstrated efficacy is a parent training model, which teaches parents how to implement various ABA and DSP techniques themselves.[125] Evde ebeveyn uygulaması yoluyla müdahale sistemlerini açıkça sunmak için çeşitli DSP programları geliştirilmiştir.
A multitude of unresearched alternative therapies have also been implemented. Many have resulted in harm to autistic people and should not be employed unless proven to be safe.[126] However, a recent systematic review on adults with autism has provided emerging evidence for decreasing stress, anxiety, ruminating thoughts, anger, and aggression through farkındalık -based interventions for improving mental health.[129]
In October 2015, the American Academy of Pediatrics (AAP) proposed new evidence-based recommendations for early interventions in ASD for children under 3.[130] These recommendations emphasize early involvement with both developmental and behavioral methods, support by and for parents and caregivers, and a focus on both the core and associated symptoms of ASD.[130] However, a Cochrane review found no evidence that early intensive behavioral intervention (EIBI) is effective in reducing behavioral problems associated with autism in most children with ASD but did help improve IQ and language skills. The Cochrane review did acknowledge that this may be due to the low quality of studies currently available on EIBI and therefore providers should recommend EIBI based on their clinical judgement and the family's preferences. No adverse effects of EIBI treatment were found.[131] Studies on pet therapy have shown positive effects.[132]
Generally speaking, treatment of ASD focuses on behavioral and educational interventions to target its two core symptoms: social communication deficits and restricted, repetitive behaviors.[133] If symptoms continue after behavioral strategies have been implemented, some medications can be recommended to target specific symptoms or co-existing problems such as restricted and repetitive behaviors (RRBs), anxiety, depression, hyperactivity/inattention and sleep disturbance.[133] Melatonin for example can be used for sleep problems.[134]
While there are a number of parent-mediated behavioral therapies to target social communication deficits in children with autism, there is uncertainty regarding the efficacy of interventions to treat RRBs.[135][136]
Pharmacological interventions
There is some emerging data that show positive effects of risperidon on restricted and repetitive behaviors (i.e., stimming; e.g., flapping, twisting, complex whole-body movements), but due to the small sample size of these studies and the concerns about its side effects, antipsychotics are not recommended as primary treatment of RRBs.[137]
Epidemiyoloji
While rates of autism spectrum disorders are consistent across cultures, they vary greatly by gender, with boys diagnosed far more frequently than girls. The average male-to-female diagnosis ratio for ASDs is 4.2:1,[138] with 1 in 70 boys, but only 1 in 315 girls.[139] Girls, however, are more likely to have associated cognitive impairment. Among those with an ASD and intellectual disability, the sex ratio may be closer to 2:1.[140] Prevalence differences may be a result of gender differences in expression of clinical symptoms, with women and girls with autism showing less atypical behaviors and, therefore, less likely to receive an ASD diagnosis.[141]
Autism prevalence has been estimated at 1–2 per 1,000, Asperger syndrome at roughly 0.6 per 1,000, childhood disintegrative disorder at 0.02 per 1,000, and PDD-NOS at 3.7 per 1,000.[142] These rates are consistent across cultures and ethnic groups, as autism is considered a universal disorder.[42]
Using DSM-V criteria 92% of the children diagnosed with a autism spectrum disorder per DSM-IV still meet the diagnostic criteria of an autism spectrum disorder. However if both Autism Spectrum Disorder and Social Communication Disorder categories of DSM-V are combined, the yaygınlık of autism is mostly unchanged from the prevalence per the DSM-IV criteria. The best estimate for prevalence of ASD is 0.7% or 1 child in 143 children.[143] Relatively mild forms of autism, such as Aspergers as well as other developmental disorders were included in the recent DSM-5 diagnostic criteria.[144] ASD rates were constant between 2014 and 2016 but twice the rate compared to the time period between 2011 and 2014 (1.25 vs 2.47%). A Canadian meta-analysis from 2019 confirmed these effects as the profiles of people diagnosed with autism became less and less different from the profiles of the general population.[145] In the US, the rates for diagnosed ASD have been steadily increasing since 2000 when records began being kept.[146] While it remains unclear whether this trend represents a true rise in incidence, it likely reflects changes in ASD diagnostic criteria, improved detection, and increased public awareness of autism.[147]
Amerika Birleşik Devletleri
In the United States it is estimated to affect more than 2% of children (about 1.5 million) as of 2016.[148] According to the latest CDC prevalence reports, 1 in 59 children (1.7%) in the United States had a diagnosis of ASD in 2014, reflecting a 2.5-fold increase from the prevalence rate in 2000.[144] Prevalans is estimated at 6 per 1,000 for autism spectrum disorders as a whole,[142] although prevalence rates vary for each of the developmental disorders in the spectrum.
Tarih
Controversies have surrounded various claims regarding the etiology of autism spectrum disorders. 1950'lerde "buzdolabı anne teorisi " emerged as an explanation for autism. The hypothesis was based on the idea that autistic behaviors stem from the emotional frigidity, lack of warmth, and cold, distant, rejecting demeanor of a child's mother.[149] Naturally, parents of children with an autism spectrum disorder suffered from blame, guilt, and self-doubt, especially as the theory was embraced by the medical establishment and went largely unchallenged into the mid-1960s. The "refrigerator mother" theory has since continued to be refuted in scientific literature, including a 2015 systematic review which showed no association between caregiver interaction and language outcomes in ASD.[150]
Leo Kanner, a child psychiatrist, was the first person to describe ASD as a neurodevelopmental disorder in 1943 by calling it 'infantile autism' and therefore rejected the 'refrigerator mother' theory.[151]
Another controversial claim suggests that watching extensive amounts of television may cause autism. This hypothesis was largely based on research suggesting that the increasing rates of autism in the 1970s and 1980s were linked to the growth of cable television at this time.[70]
Toplum ve kültür
Bakıcılar
Families who care for an autistic child face added stress from a number of different causes. Parents may struggle to understand the diagnosis and to find appropriate care options. Parents often take a negative view of the diagnosis, and may struggle emotionally. In the words of one parent whose two children were both diagnosed with autism, "In the moment of diagnosis, it feels like the death of your hopes and dreams."[152] More than half of parents over the age of 50 are still living with their child as about 85% of people with ASD have difficulties living independently.[153]
Otizm hakları hareketi
otizm hakları hareketi bir Sosyal hareket bağlamında engelli hakları kavramını vurgulayan neurodiversity, viewing the autism spectrum as a result of natural variations in the İnsan beyni tedavi edilecek bir bozukluktan ziyade.[16] The autism rights movement advocates for including greater acceptance of autistic behaviors; therapies that focus on coping skills rather than imitating the behaviors of those without autism;[154] ve otistik topluluğun bir azınlık grup.[154][155] Autism rights or neurodiversity advocates believe that the autism spectrum is genetic and should be accepted as a natural expression of the insan genomu. This perspective is distinct from two other likewise distinct views: the medical perspective, that autism is caused by a genetic defect and should be addressed by targeting the autism gene(s), and saçak teoriler that autism is caused by environmental factors such as aşılar.[16] A common criticism against autistic activists is that the majority of them are "yüksek işlevli " Ya da var Asperger Sendromu ve "düşük işleyen "otistik insanlar.[155]
Akademik performans
The number of students identified and served as eligible for autism services in the United States has increased from 5,413 children in 1991–1992 to 370,011 children in the 2010–2011 academic school year.[156] Amerika Birleşik Devletleri Sağlık ve İnsan Hizmetleri Bakanlığı reported approximately 1 in 68 children at age 8 are diagnosed with autism spectrum disorder (ASD) although onset is typically between ages 2 and 4.[156]
The increasing number of students with ASD in the schools presents significant challenges to öğretmenler, school psychologists, and other school professionals.[156] These challenges include developing a consistent practice that best support the social and cognitive development of the increasing number of students with ASD.[156] Although there is considerable research addressing assessment, identification, and support services for children with ASD, there is a need for further research focused on these topics within the school context.[156] Further research on appropriate support services for students with ASD will provide school psychologists and other education professionals with specific directions for advocacy and service delivery that aim to enhance school outcomes for students with ASD.[156]
Attempts to identify and use best intervention practices for students with autism also pose a challenge due to overdependence on popular or well-known interventions and curricula.[156] Some evidence suggests that although these interventions work for some students, there remains a lack of specificity for which type of student, under what environmental conditions (one-on-one, specialized instruction or general education) and for which targeted deficits they work best.[156] More research is needed to identify what assessment methods are most effective for identifying the level of educational needs for students with ASD.
A difficulty for academic performance in students with ASD, is the tendency to generalize learning.[54] Learning is different for each student, which is the same for students with ASD. To assist in learning, accommodations are commonly put into place for students with differing abilities. The existing schema of these students works in different ways and can be adjusted to best support the educational development for each student.[157]
The cost of educating a student with ASD in the US is about $8,600 a year more than the cost of educating an average student, which is about $12,000.[158]
İş
About half of people in their 20s with autism are unemployed, and one third of those with graduate degrees may be unemployed.[159] Among those on the autism spectrum who find work, most are employed in sheltered settings working for wages below the national minimum.[160] While employers state hiring concerns about productivity and supervision, experienced employers of autistics give positive reports of above average memory and detail orientation as well as a high regard for rules and procedure in autistic employees.[159] A majority of the economic burden of autism is caused by lost productivity in the job market.[161] Some studies also find decreased earning among parents who care for autistic children.[162][163] Adding content related to autism in existing diversity training can clarify misconceptions, support employees, and help provide new opportunities for autistics.[kaynak belirtilmeli ]
Ayrıca bakınız
- Social narrative
- Spektrumdaki Aşk, Australian Netflix TV series
- Atipik, 2017 Dizi
Referanslar
- ^ a b c d e f g h ben Amerikan Psikiyatri Birliği (2013). "Otizm Spektrum Bozukluğu. 299.00 (F84.0)". Ruhsal Bozuklukların Teşhis ve İstatistik El Kitabı, Beşinci Baskı (DSM-5). Arlington, VA: Amerikan Psikiyatri Yayınları. sayfa 50–59. doi:10.1176 / appi.books.9780890425596. hdl:2027.42/138395. ISBN 978-0-89042-559-6.
- ^ Ruggieri V (2020). "Autism, depression and risk of suicide". Medicina. 80 (Suppl 2): 12–16. PMID 32150706.
- ^ "F84.0 Childhood autism" (PDF). The ICD-10 Classification of Mental and Behavioural Disorders – Clinical descriptions and diagnostic guidelines. Cenevre: Dünya Sağlık Örgütü. s. 198.
- ^ a b c d e f g h "Otizm spektrum bozukluğu". NIMH. Ekim 2016. Alındı 22 Ocak 2018.
- ^ Case-Smith J, Arbesman M (2008). "Evidence-based review of interventions for autism used in or of relevance to occupational therapy". Amerikan Mesleki Terapi Dergisi. 62 (4): 416–29. doi:10.5014 / ajot.62.4.416. PMID 18712004.
- ^ a b Accordino RE, Kidd C, Politte LC, Henry CA, McDougle CJ (2016). "Psychopharmacological interventions in autism spectrum disorder". Farmakoterapi Üzerine Uzman Görüşü. 17 (7): 937–52. doi:10.1517/14656566.2016.1154536. PMID 26891879. S2CID 6255194.
- ^ a b Vos T, Allen C, Arora M, Barber RM, Butta ZA, Brown A, ve diğerleri. (GBD 2015 Hastalık ve Yaralanma İnsidansı ve Yaygınlığı İşbirlikleri) (Ekim 2016). "Küresel, bölgesel ve ulusal insidans, yaygınlık ve 310 hastalık ve yaralanma için engellilikle geçen yıllar, 1990–2015: Küresel Hastalık Yükü Çalışması 2015 için sistematik bir analiz". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ CDC (13 March 2020). "Screening and Diagnosis | Autism Spectrum Disorder (ASD) | NCBDDD". Hastalık Kontrol ve Önleme Merkezleri. Alındı 21 Eylül 2020.
- ^ a b Lai MC, Lombardo MV, Chakrabarti B, Baron-Cohen S (23 April 2013). "Subgrouping the autism "spectrum": reflections on DSM-5". PLOS Biyoloji. 11 (4): e1001544. doi:10.1371/journal.pbio.1001544. PMC 3635864. PMID 23630456.
- ^ Weitlauf AS, Gotham KO, Vehorn AC, Warren ZE (February 2014). "Brief report: DSM-5 "levels of support:" a comment on discrepant conceptualizations of severity in ASD". Otizm ve Gelişim Bozuklukları Dergisi. 44 (2): 471–6. doi:10.1007/s10803-013-1882-z. PMC 3989992. PMID 23812664.
- ^ a b Comer RJ (2016). Anormal Psikolojinin Temelleri. New York: Worth /Macmillan Learning. s. 457.
- ^ Tick B, Bolton P, Happé F, Rutter M, Rijsdijk F (May 2016). "Heritability of autism spectrum disorders: a meta-analysis of twin studies". Çocuk Psikolojisi ve Psikiyatrisi ve Müttefik Disiplinler Dergisi. 57 (5): 585–95. doi:10.1111/jcpp.12499. PMC 4996332. PMID 26709141.
- ^ "Autism spectrum disorder fact sheet" (PDF). DSM5.org. Amerikan Psikiyatri Yayınları. 2013. Arşivlenen orijinal (PDF) 6 Ekim 2013 tarihinde. Alındı 13 Ekim 2013.
- ^ "HRSA-led study estimates 1 in 40 U.S. children has diagnosed autism". hrsa.gov. 19 Kasım 2018. Alındı 17 Ekim 2019.
- ^ a b "10 Facts about Autism Spectrum Disorder (ASD)". Early Childhood Development | ACF. Alındı 6 Kasım 2019.
- ^ a b c Solomon A (25 Mayıs 2008). "Otizm hakları hareketi". New York. Arşivlendi from the original on 27 May 2008. Alındı 27 Mayıs 2008.
- ^ a b Lord C, Cook EH, Leventhal BL, Amaral DG (November 2000). "Otizm spektrum bozuklukları". Nöron. 28 (2): 355–63. doi:10.1016 / S0896-6273 (00) 00115-X. PMID 11144346. S2CID 7100507.
- ^ Amerikan Psikiyatri Derneği. Ruhsal Bozuklukların Tanısal ve İstatistiksel El Kitabı. 4th ed., text revision (DSM-IV-TR ). 2000. ISBN 0890420254. Diagnostic criteria for 299.80 Asperger's Disorder (AD).
- ^ a b Ulusal Ruh Sağlığı Enstitüsü. Otizm spektrum bozuklukları (yaygın gelişimsel bozukluklar); 2009 [arşivlendi 29 April 2009].
- ^ Freitag CM (Ocak 2007). "Otistik bozuklukların genetiği ve klinik önemi: literatürün gözden geçirilmesi". Moleküler Psikiyatri. 12 (1): 2–22. doi:10.1038/sj.mp.4001896. PMID 17033636. S2CID 205678822.
- ^ a b Piven J, Palmer P, Jacobi D, Childress D, Arndt S (February 1997). "Daha geniş otizm fenotipi: çoklu insidans otizmli ailelerin aile geçmişi çalışmasından elde edilen kanıtlar". Amerikan Psikiyatri Dergisi. 154 (2): 185–90. doi:10.1176 / ajp.154.2.185. PMID 9016266.
- ^ Klin A (May 2006). "[Autism and Asperger syndrome: an overview]". Revista Brasileira de Psiquiatria. 28 (suppl 1): S3-11. doi:10.1590/S1516-44462006000500002. PMID 16791390.
- ^ "Home | APA DSM-5". Dsm5.org. Arşivlenen orijinal 19 Kasım 2008'de. Alındı 21 Şubat 2012.
- ^ Kulage KM, Smaldone AM, Cohn EG (August 2014). "How will DSM-5 affect autism diagnosis? A systematic literature review and meta-analysis". Otizm ve Gelişim Bozuklukları Dergisi. 44 (8): 1918–32. doi:10.1007/s10803-014-2065-2. PMID 24531932. S2CID 18865395.
- ^ "DSM-5 Diagnostic Criteria". ABD Sağlık ve İnsan Hizmetleri Bakanlığı Kurumlararası Otizm Koordinasyon Kurulu. Alındı 17 Mayıs 2017.
- ^ a b c d e Lord C, Elsabbagh M, Baird G, Veenstra-Vanderweele J (August 2018). "Autism spectrum disorder". Lancet. 392 (10146): 508–520. doi:10.1016/S0140-6736(18)31129-2. PMC 7398158. PMID 30078460. S2CID 51922565.
- ^ a b American Psychiatric Association, ed. (2013). "Autism Spectrum Disorder, 299.00 (F84.0)". Ruhsal Bozuklukların Teşhis ve İstatistik El Kitabı, Beşinci Baskı. Amerikan Psikiyatri Yayınları. sayfa 50–59.
- ^ a b Treffert DA (May 2009). "Savant sendromu: olağanüstü bir durum. Bir özet: geçmiş, şimdi, gelecek". Londra Kraliyet Cemiyeti'nin Felsefi İşlemleri. Seri B, Biyolojik Bilimler. 364 (1522): 1351–7. doi:10.1098 / rstb.2008.0326. PMC 2677584. PMID 19528017.
- ^ Minshawi NF, Hurwitz S, Fodstad JC, Biebl S, Morriss DH, McDougle CJ (2014). "The association between self-injurious behaviors and autism spectrum disorders". Psikoloji Araştırma ve Davranış Yönetimi. 7: 125–36. doi:10.2147/PRBM.S44635. PMC 3990505. PMID 24748827.
- ^ a b Oliver C, Richards C (October 2015). "Practitioner Review: Self-injurious behaviour in children with developmental delay" (PDF). J Çocuk Psikol Psikiyatrisi (Gözden geçirmek). 56 (10): 1042–54. doi:10.1111/jcpp.12425. PMID 25916173.
- ^ a b c Minshawi NF, Hurwitz S, Fodstad JC, Biebl S, Morriss DH, McDougle CJ (April 2014). "The association between self-injurious behaviors and autism spectrum disorders". Psikoloji Araştırma ve Davranış Yönetimi. 7: 125–36. doi:10.2147/PRBM.S44635. PMC 3990505. PMID 24748827.
- ^ Richler J, Huerta M, Bishop SL, Lord C (1 January 2010). "Developmental trajectories of restricted and repetitive behaviors and interests in children with autism spectrum disorders". Gelişim ve Psikopatoloji. 22 (1): 55–69. doi:10.1017/S0954579409990265. PMC 2893549. PMID 20102647.
- ^ Diagnostic and Statistical Manual of Mental Disorders (4. baskı, metin rev.). Washington, D.C .: Amerikan Psikiyatri Birliği. 2000.
- ^ "NINDS Asperger Syndrome Information Page". Ulusal Nörolojik Bozukluklar ve İnme Enstitüsü.
- ^ Mesibov GB (1997). "Ask the Editor: What is PDD-NOS and how is it diagnosed?". Otizm ve Gelişim Bozuklukları Dergisi. 27 (4).
- ^ Zwaigenbaum L, Bryson S, Lord C, Rogers S, Carter A, Carver L, et al. (Mayıs 2009). "Clinical assessment and management of toddlers with suspected autism spectrum disorder: insights from studies of high-risk infants". Pediatri. 123 (5): 1383–91. doi:10.1542/peds.2008-1606. PMC 2833286. PMID 19403506.
- ^ Lord C (November 1995). "Follow-up of two-year-olds referred for possible autism". Çocuk Psikolojisi ve Psikiyatrisi ve Müttefik Disiplinler Dergisi. 36 (8): 1365–82. doi:10.1111/j.1469-7610.1995.tb01669.x. PMID 8988272.
- ^ Zwaigenbaum L (October 2001). "Autistic spectrum disorders in preschool children". Kanadalı Aile Hekimi. 47 (10): 2037–42. PMC 2018435. PMID 11723598.
- ^ Martínez-Pedraza F, Carter AS (July 2009). "Autism spectrum disorders in young children". Kuzey Amerika Çocuk ve Ergen Psikiyatri Klinikleri. 18 (3): 645–63. doi:10.1016/j.chc.2009.02.002. PMC 3166636. PMID 19486843.
- ^ Werner E, Dawson G, Munson J, Osterling J (June 2005). "Variation in early developmental course in autism and its relation with behavioral outcome at 3-4 years of age". Otizm ve Gelişim Bozuklukları Dergisi. 35 (3): 337–50. doi:10.1007/s10803-005-3301-6. PMID 16119475. S2CID 22485657.
- ^ "Autism spectrum disorder – childhood disintegrative disorder: MedlinePlus Medical Encyclopedia". medlineplus.gov. Alındı 8 Mayıs 2020.
- ^ a b c d Mash EJ Barkley RA (2003). Çocuk Psikopatolojisi. New York: Guilford Press. pp.409 –454.
- ^ Ellis Weismer S, Kover ST (December 2015). "Preschool language variation, growth, and predictors in children on the autism spectrum". Çocuk Psikolojisi ve Psikiyatrisi ve Müttefik Disiplinler Dergisi. 56 (12): 1327–37. doi:10.1111/jcpp.12406. PMC 4565784. PMID 25753577.
- ^ Dawson G, Osterling J (1997). "Early Intervention in Autism". In Guralnick MJ (ed.). The effectiveness of early intervention. Baltimore: Brookes. pp. 307–326.
- ^ Barnhill GP (2007). "Outcomes in adults with Asperger syndrome". Otizm ve Diğer Gelişimsel Engellere Odaklanma. 22 (2): 116–126. doi:10.1177/10883576070220020301. S2CID 1355689.
- ^ Howlin P, Moss P (May 2012). "Adults with autism spectrum disorders". Kanada Psikiyatri Dergisi. 57 (5): 275–83. doi:10.1177/070674371205700502. PMID 22546059. S2CID 44544407.
- ^ Frye RE (August 2018). "Social Skills Deficits in Autism Spectrum Disorder: Potential Biological Origins and Progress in Developing Therapeutic Agents". CNS İlaçları. 32 (8): 713–734. doi:10.1007/s40263-018-0556-y. PMC 6105175. PMID 30105528.
- ^ a b c d e f g Augustyn M. "Autism spectrum disorder: Clinical features". Güncel. Alındı 22 Mart 2020.
- ^ Fusaroli R, Lambrechts A, Bang D, Bowler DM, Gaigg SB (March 2017). "Is voice a marker for Autism spectrum disorder? A systematic review and meta-analysis" (PDF). Autism Research. 10 (3): 384–407. doi:10.1002/aur.1678. PMID 27501063. S2CID 13772771.
- ^ "Autism: Overview". American Speech-Language-Hearing Association. Alındı 17 Aralık 2017.
- ^ a b c d "Autism Spectrum Disorder: Communication Problems in Children". NIDCD. 18 Ağustos 2015. Alındı 17 Aralık 2017.
- ^ a b Vicker B. "Social communication and language characteristics associated with high-functioning, verbal children and adults with autism spectrum disorder". Indiana Resource Center for Autism. Alındı 17 Aralık 2017.
- ^ Keating CT, Cook JL (July 2020). "Facial expression production and recognition in autism spectrum disorders: a shifting landscape". Child Adolesc Psychiatr Clin N Am (Gözden geçirmek). 29 (3): 557–571. doi:10.1016/j.chc.2020.02.006. PMID 32471602.
- ^ a b Lawson W (2001). Understanding and Working With the Spectrum of Autism An Insider's View. Philadelphia, PA: Jessica Kingsley Publishers London and Philadelphia. pp.33. ISBN 978-1853029714.
- ^ "Engaging people on the autism spectrum". Autism Spectrum Australia. 7 Ekim 2013.
- ^ Shaughnessy Hinerman P (1983). Teaching Autistic Children to Communicate. Rockville, Maryland: Aspens System Corporation. s. 180. ISBN 978-0-89443-884-4.
- ^ Tager-Flusberg H (2010). "The origins of social impairments in autism spectrum disorder: studies of infants at risk". Nöral ağlar. 23 (8–9): 1072–6. doi:10.1016/j.neunet.2010.07.008. PMC 2956843. PMID 20800990.
- ^ "Signs & Symptoms – Autism Spectrum Disorder (ASD) – NCBDDD – CDC". Hastalık Kontrol ve Önleme Merkezleri. 26 Şubat 2015.
- ^ a b c d e f g h ben j k Chen JA, Peñagarikano O, Belgard TG, Swarup V, Geschwind DH (2015). "The emerging picture of autism spectrum disorder: genetics and pathology". Annu Rev Pathol (Gözden geçirmek). 10: 111–44. doi:10.1146/annurev-pathol-012414-040405. PMID 25621659.
- ^ Werling DM, Brand H, An JY, Stone MR, Zhu L, Glessner JT, et al. (Nisan 2018). "An analytical framework for whole-genome sequence association studies and its implications for autism spectrum disorder". Doğa Genetiği. 50 (5): 727–736. doi:10.1038/s41588-018-0107-y. PMC 5961723. PMID 29700473.
- ^ Gardener H, Spiegelman D, Buka SL (August 2011). "Perinatal and neonatal risk factors for autism: a comprehensive meta-analysis". Pediatri. 128 (2): 344–55. doi:10.1542/peds.2010-1036. PMC 3387855. PMID 21746727.
- ^ a b Gardener H, Spiegelman D, Buka SL (July 2009). "Otizm için doğum öncesi risk faktörleri: kapsamlı meta-analiz". İngiliz Psikiyatri Dergisi. 195 (1): 7–14. doi:10.1192/bjp.bp.108.051672. PMC 3712619. PMID 19567888.
- ^ Mazahery H, Camargo CA, Conlon C, Beck KL, Kruger MC, von Hurst PR (April 2016). "Vitamin D and Autism Spectrum Disorder: A Literature Review". Besinler. 8 (4): 236. doi:10.3390/nu8040236. PMC 4848704. PMID 27110819.
- ^ Deer B (8 February 2009). "MMR doktoru Andrew Wakefield otizmle ilgili verileri düzeltti". The Sunday Times.
- ^ Boseley S (2 February 2010). "Lancet 'tamamen yanlış' MMR kağıdını geri çekiyor". Gardiyan - theguardian.com aracılığıyla.
- ^ Committee to Review Adverse Effects of Vaccines, Institute Of M, Stratton K, Ford A, Rusch E, Clayton EW, et al. (Committee to Review Adverse Effects of Vaccines; Board on Population Health and Public Health Practice; Institute of Medicine) (August 2011). "Chapter: 6 Influenza Vaccine". In Stratton K, Ford A, Rusch E, Clayton EW (eds.). Adverse Effects of Vaccines: Evidence and Causality. Washington (DC): National Academies Press (ABD). doi:10.17226/13164. ISBN 978-0-309-21435-3. PMID 24624471.
- ^ Flaherty DK (Ekim 2011). "Aşı-otizm bağlantısı: etik olmayan tıbbi uygulamalar ve sahtekarlık bilimin neden olduğu bir halk sağlığı krizi". Farmakoterapi Yıllıkları. 45 (10): 1302–4. doi:10.1345 / aph.1Q318. PMID 21917556. S2CID 39479569.
- ^ Godlee F, Smith J, Marcovitch H (January 2011). "Wakefield'in MMR aşısı ile otizmi ilişkilendiren makalesi sahtekarlıktı". BMJ. 342: c7452. doi:10.1136 / bmj.c7452. PMID 21209060. S2CID 43640126.
- ^ Tan M, Parkin JE (November 2000). "Route of decomposition of thiomersal (thimerosal)". Uluslararası Eczacılık Dergisi. 208 (1–2): 23–34. doi:10.1016/S0378-5173(00)00514-7. PMID 11064208.
- ^ a b Waterhouse L (December 2008). "Autism overflows: increasing prevalence and proliferating theories". Neuropsychology Review. 18 (4): 273–86. doi:10.1007/s11065-008-9074-x. PMID 19015994. S2CID 8863638.
- ^ "Frequently Asked Questions about Thimerosal". Hastalık Kontrol ve Önleme Merkezleri. Alındı 21 Şubat 2017.
- ^ Taylor LE, Swerdfeger AL, Eslick GD (Haziran 2014). "Aşılar otizmle ilişkili değildir: vaka kontrolü ve kohort çalışmalarının kanıta dayalı bir meta-analizi". Aşı. 32 (29): 3623–9. doi:10.1016 / j.vaccine.2014.04.085. PMID 24814559. Lay özeti – news.com.au.
- ^ Koenig K, Tsatsanis KD, Volkmar FR (2001). "Otizmin Nörobiyolojisi ve Genetiği: Gelişimsel Bir Perspektif". Burack JA, Charman T, Yirmiya N, Zelazo PR (editörler). Otizmin gelişimi: teori ve araştırmadan perspektifler. Mahwah, NJ: L. Erlbaum. sayfa 73–92. ISBN 9780805832457. OCLC 806185029.
- ^ Minshew NJ (Nisan 1996). "Kısa rapor: otizmde beyin mekanizmaları: işlevsel ve yapısal anormallikler". Otizm ve Gelişim Bozuklukları Dergisi. 26 (2): 205–9. doi:10.1007 / BF02172013. PMID 8744486. S2CID 8134205.
- ^ Stanfield AC, McIntosh AM, Spencer MD, Philip R, Gaur S, Lawrie SM (Haziran 2008). "Otizmin nöroanatomisine doğru: yapısal manyetik rezonans görüntüleme çalışmalarının sistematik bir incelemesi ve meta-analizi". Avrupa Psikiyatrisi. 23 (4): 289–99. doi:10.1016 / j.eurpsy.2007.05.006. PMID 17765485.
- ^ Lefebvre A, Beggiato A, Bourgeron T, Toro R (Temmuz 2015). "Otizmde Korpus Kallozum ve Beyin Hacminin Nöroanatomik Çeşitliliği: Meta-analiz, Otizm Beyin Görüntüleme Veri Değişimi Projesi Analizi ve Simülasyon". Biyolojik Psikiyatri. 78 (2): 126–34. doi:10.1016 / j.biopsych.2015.02.010. PMID 25850620. S2CID 8794474.
- ^ Sugranyes G, Kyriakopoulos M, Corrigall R, Taylor E, Frangou S (2011). "Otizm spektrum bozuklukları ve şizofreni: sosyal bilişin sinirsel bağıntılarının meta-analizi". PLOS ONE. 6 (10): e25322. Bibcode:2011PLoSO ... 625322S. doi:10.1371 / journal.pone.0025322. PMC 3187762. PMID 21998649.
- ^ a b c d e O'Reilly C, Lewis JD, Elsabbagh M (2017). "Otizmde fonksiyonel beyin bağlantısı atipik midir? EEG ve MEG çalışmalarının sistematik bir incelemesi". PLOS ONE (Gözden geçirmek). 12 (5): e0175870. Bibcode:2017PLoSO..1275870O. doi:10.1371 / journal.pone.0175870. PMC 5414938. PMID 28467487.
- ^ a b c d e f g h Azhari, Atiqah; Azizan, Faruk; Esposito, Gianluca (Temmuz 2019). "Otizm Spektrum Bozukluğunda bağırsak-bağışıklık-beyin mekanizmalarının sistematik bir incelemesi". Gelişimsel Psikobiyoloji. 61 (5): 752–771. doi:10.1002 / dev.21803. ISSN 1098-2302. PMID 30523646.
- ^ Fadiga L, Craighero L, Olivier E (Nisan 2005). "Başkalarının eylemlerinin algılanması sırasında insan motor korteks uyarılabilirliği". Nörobiyolojide Güncel Görüş. 15 (2): 213–8. doi:10.1016 / j.conb.2005.03.013. PMID 15831405. S2CID 10511430.
- ^ Shamay-Tsoory SG (Şubat 2011). "Empatinin sinirsel temelleri". Sinirbilimci. 17 (1): 18–24. doi:10.1177/1073858410379268. PMID 21071616. S2CID 2646438.
- ^ Dinstein I, Thomas C, Behrmann M, Heeger DJ (Ocak 2008). "Doğaya kadar bir ayna". Güncel Biyoloji. 18 (1): R13-8. doi:10.1016 / j.cub.2007.11.004. PMC 2517574. PMID 18177704.
- ^ Kalat J (2009). Biyolojik Psikoloji (Onuncu baskı). s. 237–8. ISBN 978-0-495-60300-9.
- ^ Kennedy DP, Adolphs R (Kasım 2012). "Psikiyatrik ve nörolojik bozukluklarda sosyal beyin". Bilişsel Bilimlerdeki Eğilimler. 16 (11): 559–72. doi:10.1016 / j.tics.2012.09.006. PMC 3606817. PMID 23047070.
- ^ Schultz RT (2005). "Otizmde sosyal algıda gelişimsel eksiklikler: amigdala ve fuziform yüz bölgesinin rolü". International Journal of Developmental Neuroscience. 23 (2–3): 125–41. doi:10.1016 / j.ijdevneu.2004.12.012. PMID 15749240. S2CID 17078137.
- ^ Haas RH, Parikh S, Falk MJ, vd. (Aralık 2007). "Mitokondriyal hastalık: birinci basamak hekimleri için pratik bir yaklaşım". Pediatri. 120 (6): 1326–33. doi:10.1542 / peds.2007-0391. PMID 18055683. S2CID 4939996.
- ^ a b Rossignol DA, Frye RE (Mart 2012). "Otizm spektrum bozukluklarında mitokondriyal disfonksiyon: sistematik bir inceleme ve meta-analiz". Moleküler Psikiyatri. 17 (3): 290–314. doi:10.1038 / mp.2010.136. PMC 3285768. PMID 21263444.
- ^ Gentile S (Ağustos 2015). "Doğum öncesi antidepresan maruziyet ve çocuklarda otizm spektrum bozukluğu riski. Tanrıların düşüşüne mi bakıyoruz?" Duygusal Bozukluklar Dergisi. 182: 132–7. doi:10.1016 / j.jad.2015.04.048. PMID 25985383.
- ^ Dragioti E, Solmi M, Favaro A, Fusar-Poli P, Dazzan P, Thompson T, ve diğerleri. (Ekim 2019). "Olumsuz Sağlık Sonuçlarıyla Antidepresan Kullanımının İlişkisi: Sistematik Bir Şemsiye İncelemesi". JAMA Psikiyatri. 76 (12): 1241–1255. doi:10.1001 / jamapsikiyatri.2019.2859. PMC 6777224. PMID 31577342.
- ^ "Otizm Spektrum Bozukluğu (ASD): Tarama ve Teşhis". Hastalık Kontrol ve Önleme Merkezleri. 26 Şubat 2015.
- ^ Lord C, Risi S, DiLavore PS, Shulman C, Thurm A, Pickles A (Haziran 2006). "2 ila 9 yaş arası otizm". Genel Psikiyatri Arşivleri. 63 (6): 694–701. doi:10.1001 / archpsyc.63.6.694. PMID 16754843.
- ^ a b Volkmar F, Cook EH, Pomeroy J, Realmuto G, Tanguay P (Aralık 1999). "Otizmli ve diğer yaygın gelişimsel bozuklukları olan çocukların, ergenlerin ve yetişkinlerin değerlendirilmesi ve tedavisi için uygulama parametreleri. Amerikan Çocuk ve Ergen Psikiyatrisi Akademisi Kalite Sorunları Çalışma Grubu". Amerikan Çocuk ve Ergen Psikiyatrisi Akademisi Dergisi. 38 (12 Ek): 32S – 54S. doi:10.1016 / s0890-8567 (99) 80003-3. PMID 10624084.
- ^ Constantino JN, Charman T (Mart 2016). "Otizm spektrum bozukluğunun teşhisi: sendromu, farklı kökenlerini ve ifade çeşitliliğini uzlaştırmak" (PDF). Neşter. Nöroloji. 15 (3): 279–91. doi:10.1016 / s1474-4422 (15) 00151-9. PMID 26497771. S2CID 206162618.
- ^ a b Simms, Mark D. (Şubat 2017). "Otistik Davranış Klasik Otizm Dışında Bir Hastalık Önerdiğinde". Kuzey Amerika Çocuk Klinikleri. 64 (1): 127–138. doi:10.1016 / j.pcl.2016.08.009. ISSN 1557-8240. PMID 27894440.
- ^ Filipek PA, Accardo PJ, Ashwal S, Baranek GT, Cook EH, Dawson G, ve diğerleri. (Ağustos 2000). "Uygulama parametresi: otizmin taranması ve teşhisi: Amerikan Nöroloji Akademisi ve Çocuk Nörolojisi Derneği Kalite Standartları Alt Komitesi raporu". Nöroloji. 55 (4): 468–79. doi:10.1212 / wnl.55.4.468. PMID 10953176.
- ^ Filipek PA, Accardo PJ, Baranek GT, Cook EH, Dawson G, Gordon B, ve diğerleri. (Aralık 1999). "Otistik spektrum bozukluklarının taranması ve teşhisi". Otizm ve Gelişim Bozuklukları Dergisi. 29 (6): 439–84. doi:10.1023 / A: 1021943802493. PMID 10638459. S2CID 145113684.
- ^ a b Ozonoff S, Goodlin-Jones BL, Solomon M (Eylül 2005). "Çocuklarda ve ergenlerde otizm spektrum bozukluklarının kanıta dayalı değerlendirmesi" (PDF). Klinik Çocuk ve Ergen Psikolojisi Dergisi. 34 (3): 523–40. doi:10.1207 / s15374424jccp3403_8. PMID 16083393. S2CID 14322690.
- ^ Corsello C, Hus V, Pickles A, Risi S, Cook EH, Leventhal BL, Lord C (Eylül 2007). "Bir ROC ile zor bir yer arasında: SCQ'yu kullanma konusunda karar verme ve karar verme". Çocuk Psikolojisi ve Psikiyatrisi ve Müttefik Disiplinler Dergisi. 48 (9): 932–40. doi:10.1111 / j.1469-7610.2007.01762.x. hdl:2027.42/74877. PMID 17714378.
- ^ Huerta M, Lord C (Şubat 2012). "Otizm spektrum bozukluklarının tanısal değerlendirmesi". Kuzey Amerika Çocuk Klinikleri. 59 (1): 103–11, xi. doi:10.1016 / j.pcl.2011.10.018. PMC 3269006. PMID 22284796.
- ^ a b c d e f g Siu, Albert L .; ABD Önleyici Hizmetler Görev Gücü (USPSTF); Bibbins-Domingo, Kirsten; Grossman, David C .; Baumann, Linda Ciofu; Davidson, Karina W .; Ebell, Mark; Garcia, Francisco A. R .; Gillman, Matthew; Herzstein, Jessica; Kemper, Alex R. (16 Şubat 2016). "Küçük Çocuklarda Otizm Spektrum Bozukluğu Taraması: ABD Önleyici Hizmetler Görev Gücü Öneri Bildirimi". JAMA. 315 (7): 691–696. doi:10.1001 / jama.2016.0018. ISSN 1538-3598. PMID 26881372.
- ^ a b c d e f g Blumberg, Stephen J .; Zablotsky, Benjamin; Avila, Rosa M .; Colpe, Lisa J .; Pringle, Beverly A .; Kogan, Michael D. (Ekim 2016). "Tanı kaybedildi: Otizm spektrum bozukluğu teşhisi konmuş ve şu anda olan çocuklar arasındaki farklar". Otizm: Uluslararası Araştırma ve Uygulama Dergisi. 20 (7): 783–795. doi:10.1177/1362361315607724. ISSN 1461-7005. PMC 4838550. PMID 26489772.
- ^ "Otizme Benzeyen Ama Olmayan Koşullar". WebMD. Alındı 10 Mayıs 2020.
- ^ Helverschou SB, Bakken TL, Martinsen H (2011). Matson JL, Sturmey P (editörler). Otizm Spektrum Bozukluğu Olan Kişilerde Psikiyatrik Bozukluklar: Fenomenoloji ve Tanıma. Otizm ve yaygın gelişimsel bozuklukların uluslararası el kitabı. New York: Springer. s. 53–74. ISBN 9781441980649. OCLC 746203105.
- ^ Underwood L, McCarthy J, Tsakanikos E (Eylül 2010). "Otizm spektrum bozuklukları ve zihinsel engelli yetişkinlerin ruh sağlığı". Psikiyatride Güncel Görüş. 23 (5): 421–6. doi:10.1097 / YCO.0b013e32833cfc18. PMID 20613532. S2CID 13735841.
- ^ Ballaban-Gil K, Tuchman R (2000). "Epilepsi ve epileptiform EEG: otizm ve dil bozuklukları ile ilişki". Zihinsel Gerilik ve Gelişimsel Engeller Araştırma İncelemeleri. 6 (4): 300–8. doi:10.1002 / 1098-2779 (2000) 6: 4 <300 :: AID-MRDD9> 3.0.CO; 2-R. PMID 11107195.
- ^ Wiznitzer M (Eylül 2004). "Otizm ve yumrulu skleroz". Çocuk Nörolojisi Dergisi. 19 (9): 675–9. doi:10.1177/08830738040190090701. PMID 15563013. S2CID 38157900.
- ^ Zafeiriou DI, Ververi A, Vargiami E (Haziran 2007). "Çocukluk otizmi ve ilişkili komorbiditeler". Beyin gelişimi. 29 (5): 257–72. doi:10.1016 / j.braindev.2006.09.003. PMID 17084999. S2CID 16386209.
- ^ [tıbbi alıntı gerekli ]Satterstrom FK, Kosmicki JA, Wang J, vd. (Şubat 2020). "Büyük Ölçekli Ekzom Dizileme Çalışması, Otizmin Nörobiyolojisindeki Gelişimsel ve İşlevsel Değişiklikleri İçeriyor". Hücre. 180 (3): 568–584.e23. doi:10.1016 / j.cell.2019.12.036. PMC 7250485. PMID 31981491.
- ^ Adam MP, Ardinger HH, Pagon RA, vd. (2019). "SYNGAP1 İle İlgili Zihinsel Engellilik". Gen İncelemeleri (Gözden geçirmek). PMID 30789692.
- ^ O'Brien G, Pearson J (Haziran 2004). "Otizm ve öğrenme güçlüğü". Otizm. 8 (2): 125–40. doi:10.1177/1362361304042718. PMID 15165430. S2CID 17372893.
- ^ Lainhart J (1999). "Otizmli bireylerde, ebeveynlerinde ve kardeşlerinde psikiyatrik sorunlar". Uluslararası Psikiyatri İncelemesi. 11 (4): 278–298. doi:10.1080/09540269974177.
- ^ Chisholm K, Lin A, Abu-Akel A, Wood SJ (Ağustos 2015). "Otizm ve şizofreni spektrum bozuklukları arasındaki ilişki: Sekiz alternatif birlikte oluşum modelinin gözden geçirilmesi" (PDF). Nörobilim ve Biyodavranışsal İncelemeler. 55: 173–83. doi:10.1016 / j.neubiorev.2015.04.012. PMID 25956249. S2CID 21450062.
- ^ Hamlyn J, Duhig M, McGrath J, Scott J (Mayıs 2013). "Şizofreni ve otizm için değiştirilebilir risk faktörleri - beyin gelişimini etkileyen ortak risk faktörleri". Hastalığın Nörobiyolojisi. 53: 3–9. doi:10.1016 / j.nbd.2012.10.023. PMID 23123588. S2CID 207067275.
- ^ Crespi BJ, Thiselton DL (Ekim 2011). "Otizm ve şizofreninin karşılaştırmalı immünogenetiği". Genler, Beyin ve Davranış. 10 (7): 689–701. doi:10.1111 / j.1601-183X.2011.00710.x. PMID 21649858. S2CID 851655.
- ^ Tsakanikos E, Costello H, Holt G, Sturmey P, Bouras N (Temmuz 2007). "Otizmli yetişkinlerde psikotrop ilaç tedavisinin yordayıcıları olarak davranış yönetimi sorunları ve psikiyatri hizmetlerinin kullanımı" (PDF). Otizm ve Gelişim Bozuklukları Dergisi. 37 (6): 1080–5. doi:10.1007 / s10803-006-0248-1. PMID 17053989. S2CID 14272598.
- ^ Rommelse NN, Franke B, Geurts HM, Hartman CA, Buitelaar JK (Mart 2010). "Dikkat eksikliği / hiperaktivite bozukluğu ve otizm spektrum bozukluğunun paylaşılan kalıtımsallığı". Avrupa Çocuk ve Ergen Psikiyatrisi. 19 (3): 281–95. doi:10.1007 / s00787-010-0092-x. PMC 2839489. PMID 20148275.
- ^ Baranek GT (Ekim 2002). "Otizmli çocuklar için duyusal ve motor müdahalelerin etkinliği". Otizm ve Gelişim Bozuklukları Dergisi. 32 (5): 397–422. doi:10.1023 / A: 1020541906063. PMID 12463517. S2CID 16449130.
- ^ a b Lugnegård T, Hallerbäck MU, Gillberg C (Mayıs 2012). "Kişilik bozuklukları ve otizm spektrum bozuklukları: bağlantılar nelerdir?". Kapsamlı Psikiyatri. 53 (4): 333–40. doi:10.1016 / j.comppsych.2011.05.014. PMID 21821235.
- ^ Tantam D (Aralık 1988). "Yaşam boyu eksantriklik ve sosyal izolasyon. II: Asperger sendromu mu, şizoid kişilik bozukluğu mu?". İngiliz Psikiyatri Dergisi. 153: 783–91. doi:10.1192 / bjp.153.6.783. PMID 3256377.
- ^ Sharon C. Ekleberry (2008). "Küme A - Şizoid Kişilik Bozukluğu ve Madde Kullanım Bozuklukları". Birlikte Meydana Gelen Bozukluklar İçin Entegre Tedavi: Kişilik Bozuklukları ve Bağımlılık. Routledge. sayfa 31–32. ISBN 978-0789036933.
- ^ McPartland J, Klin A (Ekim 2006). "Asperger Sendromu". Ergen Tıp Klinikleri. 17 (3): 771–88, özet xiii. doi:10.1016 / j.admecli.2006.06.010 (10 Kasım 2020 etkin değil). PMID 17030291.CS1 Maint: DOI Kasım 2020 itibarıyla etkin değil (bağlantı)
- ^ Woodbury-Smith MR, Volkmar FR (Ocak 2009). "Asperger Sendromu". Avrupa Çocuk ve Ergen Psikiyatrisi (Gönderilen makale). 18 (1): 2–11. doi:10.1007 / s00787-008-0701-0. PMID 18563474. S2CID 12808995.
- ^ Coplan J, Jawad AF (Temmuz 2005). "Otistik spektrum bozukluğu olan çocukların klinik sonuçlarının modellenmesi". Pediatri. 116 (1): 117–22. doi:10.1542 / peds. 2004-1118. PMID 15995041. S2CID 8440775. Lay özeti – basın bülteni (5 Temmuz 2005).
- ^ Eldevik S, Hastings RP, Hughes JC, Jahr E, Eikeseth S, Cross S (Mayıs 2009). "Otizmli çocuklar için Erken Yoğun Davranışsal Müdahalenin meta analizi". Klinik Çocuk ve Ergen Psikolojisi Dergisi. 38 (3): 439–50. CiteSeerX 10.1.1.607.9620. doi:10.1080/15374410902851739. PMID 19437303. S2CID 205873629.
- ^ a b c d e Smith T, Iadarola S (2015). "Otizm Spektrum Bozukluğu için Kanıta Dayalı Güncelleme". Klinik Çocuk ve Ergen Psikolojisi Dergisi. 44 (6): 897–922. doi:10.1080/15374416.2015.1077448. PMID 26430947.
- ^ a b c Myers SM, Johnson CP (Kasım 2007). "Otizm spektrum bozukluğu olan çocukların yönetimi". Pediatri. 120 (5): 1162–82. doi:10.1542 / peds.2007-2362. PMID 17967921. S2CID 1656920. Lay özeti – AAP (29 Ekim 2007).
- ^ Sigman M, Kapaklar L (2002). Otizmli Çocuklar: Gelişimsel Bir Perspektif. Cambridge: Harvard Üniversitesi Yayınları. sayfa 178–179. ISBN 978-0-674-05313-7.
- ^ Rogers SJ, Vismara LA (Ocak 2008). "Erken otizm için kanıta dayalı kapsamlı tedaviler". Klinik Çocuk ve Ergen Psikolojisi Dergisi. 37 (1): 8–38. doi:10.1080/15374410701817808. PMC 2943764. PMID 18444052.
- ^ Benevides, Teal W; Shore, Stephen M; Andresen, May-Lynn; Caplan, Reid; Cook, Barb; Gassner, Dena L; Erves, Yasemin M; Hazlewood, Taylor M; Kral, M Caroline; Morgan, Lisa; Murphy, Lauren E (11 Mayıs 2020). "Otistik yetişkinler arasında sağlık sonuçlarına yönelik müdahaleler: Sistematik bir inceleme". Otizm. 24 (6): 1345–1359. doi:10.1177/1362361320913664. ISSN 1362-3613. PMID 32390461.
- ^ a b Zwaigenbaum L, Bauman ML, Choueiri R, Kasari C, Carter A, Granpeesheh D, ve diğerleri. (Ekim 2015). "3 Yaşın Altındaki Otizm Spektrum Bozukluğu Olan Çocuklara Erken Müdahale: Uygulama ve Araştırma Önerileri". Pediatri. 136 (Ek 1): S60-81. doi:10.1542 / peds.2014-3667E. PMID 26430170.
- ^ Reichow, Brian; Hume, Kara; Barton, Erin E .; Boyd, Brian A. (9 Mayıs 2018). "Otizm spektrum bozukluğu (ASD) olan küçük çocuklar için erken yoğun davranışsal müdahale (EIBI)". Sistematik İncelemelerin Cochrane Veritabanı. 5: CD009260. doi:10.1002 / 14651858.CD009260.pub3. ISSN 1469-493X. PMC 6494600. PMID 29742275.
- ^ Siewertsen CM, Fransız ED, Teramoto M (2015). "Otizm spektrum bozukluğu ve evcil hayvan terapisi". Zihin-Vücut Tıbbındaki Gelişmeler. 29 (2): 22–5. PMID 25831431.
- ^ a b Weissman L (Mart 2020). "Çocuklarda ve ergenlerde otizm spektrum bozukluğu: Farmakolojik müdahaleler". Alındı 17 Mart 2020.
- ^ Williams Buckley A, Hirtz D, Oskoui M, vd. (Mart 2020). "Uygulama kılavuzu: Otizm spektrum bozukluğu olan çocuklarda ve ergenlerde uykusuzluk ve bozulmuş uyku davranışının tedavisi: Amerikan Nöroloji Akademisi Kılavuz Geliştirme, Yayma ve Uygulama Alt Komitesi Raporu". Nöroloji. 94 (9): 392–404. doi:10.1212 / WNL.0000000000009033. PMC 7238942. PMID 32051244.
- ^ Harrop C (Ağustos 2015). "Otizm spektrum bozukluğu olan küçük çocuklar için kanıta dayalı, ebeveyn aracılı müdahaleler: Kısıtlı ve tekrarlayan davranışlar durumu". Otizm. 19 (6): 662–72. doi:10.1177/1362361314545685. PMID 25186943. S2CID 32326472.
- ^ Harrop C (Ağustos 2015). "Otizm spektrum bozukluğu olan küçük çocuklar için kanıta dayalı, ebeveyn aracılı müdahaleler: Kısıtlı ve tekrarlayan davranışlar durumu". Otizm. 19 (6): 662–72. doi:10.1177/1362361314545685. PMID 25186943. S2CID 32326472.
- ^ Ameis SH, Kassee C, Corbett-Dick P, vd. (Kasım 2018). "Otizmli gençlerde temel ve psikiyatrik semptomların yönetimine yönelik sistematik inceleme ve rehber". Acta Psychiatrica Scandinavica. 138 (5): 379–400. doi:10.1111 / acps.12918. PMID 29904907. S2CID 49209337.
- ^ Fombonne E (Haziran 2009). "Yaygın gelişimsel bozuklukların epidemiyolojisi". Pediatrik Araştırma. 65 (6): 591–8. doi:10.1203 / PDR.0b013e31819e7203. PMID 19218885.
- ^ (ADDM) Otizm ve Gelişimsel Engelliler İzleme Ağı Gözetleme Yılı 2006 Baş Araştırmacılar (2009). "Otizm spektrum bozukluklarının yaygınlığı-Otizm ve Gelişimsel Yetersizlikleri İzleme Ağı". MMWR Gözetim Özetleri. 58: 1–20.
- ^ Volkmar FR, Lord C, Bailey A, Schultz RT, Klin A (Ocak 2004). "Otizm ve yaygın gelişimsel bozukluklar". Çocuk Psikolojisi ve Psikiyatrisi ve Müttefik Disiplinler Dergisi. 45 (1): 135–70. doi:10.1046 / j.0021-9630.2003.00317.x. PMID 14959806.
- ^ Tsakanikos E, Underwood L, Kravariti E, Bouras N, McCarthy J (2011). "Otizm spektrum bozukluğu olan yetişkinlerde komorbid psikopatoloji ve klinik yönetimde cinsiyet farklılıkları". Otizm Spektrum Bozukluklarında Araştırma. 5 (2): 803–808. doi:10.1016 / j.rasd.2010.09.009. ISSN 1750-9467.
- ^ a b Newschaffer CJ, Croen LA, Daniels J, Giarelli E, Grether JK, Levy SE, ve diğerleri. (2007). "Otizm spektrum bozukluklarının epidemiyolojisi". Halk Sağlığı Yıllık Değerlendirmesi. 28: 235–58. doi:10.1146 / annurev.publhealth.28.021406.144007. PMID 17367287.
- ^ Hollander, Eric; Hagerman, Randi Jenssen; Fein, Deborah (30 Nisan 2018). Otizm spektrum bozuklukları (İlk baskı). Washington, DC: Amerikan Psikiyatri Birliği Yayınları. ISBN 978-1-61537-192-1. OCLC 1022084798.
- ^ a b Baio J, Wiggins L, Christensen DL, vd. (Nisan 2018). "8 Yaşındaki Çocuklar Arasında Otizm Spektrum Bozukluğunun Yaygınlığı - Otizm ve Gelişimsel Engeller İzleme Ağı, 11 Site, Amerika Birleşik Devletleri, 2014". Haftalık Morbidite ve Mortalite Raporu. Gözetim Özetleri. 67 (6): 1–23. doi:10.15585 / mmwr.ss6706a1. PMC 5919599. PMID 29701730.
- ^ Rødgaard EM, Jensen K, Vergnes JN, Soulières I, Mottron L (Ağustos 2019). "Otizmi Olan ve Olmayan Bireyleri Karşılaştıran Çalışmaların Etki Büyüklüklerindeki Zamansal Değişiklikler: Bir Meta-analiz". JAMA Psikiyatri. 76 (11): 1124–1132. doi:10.1001 / jamapsikiyatri.2019.1956. PMC 6704749. PMID 31433441.
- ^ "CDC Basın Bültenleri". HKM. 1 Ocak 2016. Alındı 31 Aralık 2019.
- ^ Hill AP (2014). Volkmar FR (ed.). Otizm spektrum bozukluklarının epidemiyolojisi. Otizm ve Yaygın Gelişimsel Bozukluklar El Kitabı. Tanı, Gelişim ve Beyin Mekanizmaları. 1. New York: Wiley. s. 57–96. doi:10.1002/9781118911389. ISBN 9781118911389.
- ^ "HRSA liderliğindeki çalışma, ABD'deki 40 çocuktan 1'inin otizm teşhisi koyduğunu tahmin ediyor". HRSA Haber Odası. ABD Sağlık ve İnsan Hizmetleri Bakanlığı, Sağlık Kaynakları ve Hizmetleri İdaresi. 19 Kasım 2018. Alındı 17 Ekim 2019.
- ^ Kanner L (Temmuz 1949). "Erken infantil otizmin nozolojisi ve psikodinamiği sorunları". Amerikan Ortopsikiyatri Dergisi. 19 (3): 416–26. doi:10.1111 / j.1939-0025.1949.tb05441.x. PMID 18146742.
- ^ Tager-Flusberg H (Şubat 2016). "Otizm Spektrum Bozukluğunda Dille İlişkili Risk Faktörleri: Temel Mekanizmalara Dair İpuçları". Konuşma, Dil ve İşitme Araştırmaları Dergisi. 59 (1): 143–54. doi:10.1044 / 2015_jslhr-l-15-0146. PMC 4867927. PMID 26502110.
- ^ Harris, James (Şubat 2018). "Leo Kanner ve otizm: 75 yıllık bir bakış açısı". International Review of Psychiatry (Abingdon, İngiltere). 30 (1): 3–17. doi:10.1080/09540261.2018.1455646. ISSN 1369-1627. PMID 29667863. S2CID 4978549.
- ^ Levinovitz A. "Alternatif Tıp İnananının Bilime Dönüş Yolculuğu". KABLOLU. Alındı 13 Şubat 2017.
Tüm teşhis ve açıklama 45 dakikadan fazla sürmedi. Louise [Laidler], "Teşhis anında, umutlarınızın ve hayallerinizin ölümü gibi geliyor" diyor. Yirmi yıl geçmesine rağmen sesinde sessiz bir keder var. "Bir bakıma, ölümden bile daha zor, çünkü yas tutup devam edemezsin" diyor. "Yeni çocuğunuza nasıl bakacağınızı bulmalısınız."
- ^ Karst JS, Van Hecke AV (Eylül 2012). "Otizm spektrum bozukluklarının ebeveyn ve aile etkisi: müdahale değerlendirmesi için bir inceleme ve önerilen model". Klinik Çocuk ve Aile Psikolojisi İncelemesi. 15 (3): 247–77. doi:10.1007 / s10567-012-0119-6. PMID 22869324. S2CID 19170894.
- ^ a b Ratner P (10 Temmuz 2016). "Otizm Tedavi Edilmeli mi Yoksa" İyileştirmek "Saldırgan mı?". Büyük düşün. Alındı 16 Haziran 2019.
- ^ a b Jaarsma P, Welin S (Mart 2012). "Doğal bir insan varyasyonu olarak otizm: nörolojik çeşitlilik hareketinin iddiaları üzerine düşünceler". Sağlık Analizi. 20 (1): 20–30. doi:10.1007 / s10728-011-0169-9. PMID 21311979. S2CID 18618887.
- ^ a b c d e f g h Stichter JP, Riley-Tillman TC, Jimerson SR (Aralık 2016). "Okulda otizmli öğrencileri değerlendirmek, anlamak ve desteklemek: Çağdaş bilim, uygulama ve politika". Okul Psikolojisi Üç Aylık. 31 (4): 443–449. doi:10.1037 / spq0000184. PMID 27929316.
- ^ "Jean Piaget'in Bilişsel Gelişim Teorisi | Basitçe Psikoloji". Simplypsychology.org. Alındı 19 Şubat 2019.
- ^ "Gerçekler ve İstatistikler". Otizm Derneği. Alındı 6 Kasım 2019.
- ^ a b Ohl A, Grice Sheff M, Küçük S, Nguyen J, Paskor K, Zanjirian A (2017). "Otizm Spektrum Bozukluğu olan yetişkinler arasında istihdam durumunun belirleyicileri". İş. 56 (2): 345–355. doi:10.3233 / WOR-172492. PMID 28211841.
- ^ DePillis L (12 Şubat 2016). "Engellilerin saat başı kuruşa çalışmasına izin verilir - ama belki daha uzun süre değil". Washington Post. Alındı 31 Aralık 2018.
- ^ Ganz ML (Nisan 2007). "Otizmin artan toplumsal maliyetlerinin yaşam boyu dağılımı". Pediatri ve Ergen Tıbbı Arşivleri. 161 (4): 343–9. doi:10.1001 / archpedi.161.4.343. PMID 17404130. Lay özeti – Harvard Halk Sağlığı Okulu (25 Nisan 2006).
- ^ Montes G, Halterman JS (Nisan 2008). "Çocukluk otizmi spektrum bozuklukları ve aile gelir kaybı ilişkisi". Pediatri. 121 (4): e821-6. doi:10.1542 / peds. 2007-1594. PMID 18381511. S2CID 55179. Arşivlenen orijinal 4 Mart 2010.
- ^ Montes G, Halterman JS (Temmuz 2008). "Amerika Birleşik Devletleri'nde otizmli okul öncesi çağındaki çocukları olan aileler arasında çocuk bakımı sorunları ve istihdam". Pediatri. 122 (1): e202-8. doi:10.1542 / peds.2007-3037. PMID 18595965. S2CID 22686553. Arşivlenen orijinal 6 Aralık 2009.
Dış bağlantılar
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |
